O baricitinib, um inibidor da JAK1 e da JAK2, é frequentemente utilizado para tratar a artrite reumatoide, a alopecia areata ou a doença grave do coronavírus. Os médicos australianos também investigaram se o medicamento poderia preservar a função das células β e melhorar os valores metabólicos em pacientes com diabetes tipo 1 de início recente.
A Dr.ª Michaela Waibel do St Vincent’s Institute of Medical Research (SVI) em Melbourne, Austrália, e colegas realizaram um estudo de fase 2, em dupla ocultação, aleatório e controlado por placebo, no qual os doentes com diabetes tipo 1 diagnosticada nos 100 dias anteriores receberam baricitinib (4 mg por via oral uma vez por dia) ou placebo durante 48 semanas [1]. O endpoint primário foi o nível médio de peptídeo C, medido pela AUC durante um teste de tolerância de 2 horas a refeições mistas. Os endpoints secundários incluíram alterações nos níveis de HbA1c e na dose diária de insulina, bem como o controlo da glicose através da monitorização contínua da glicose (CGM).
Vantagens do péptido C
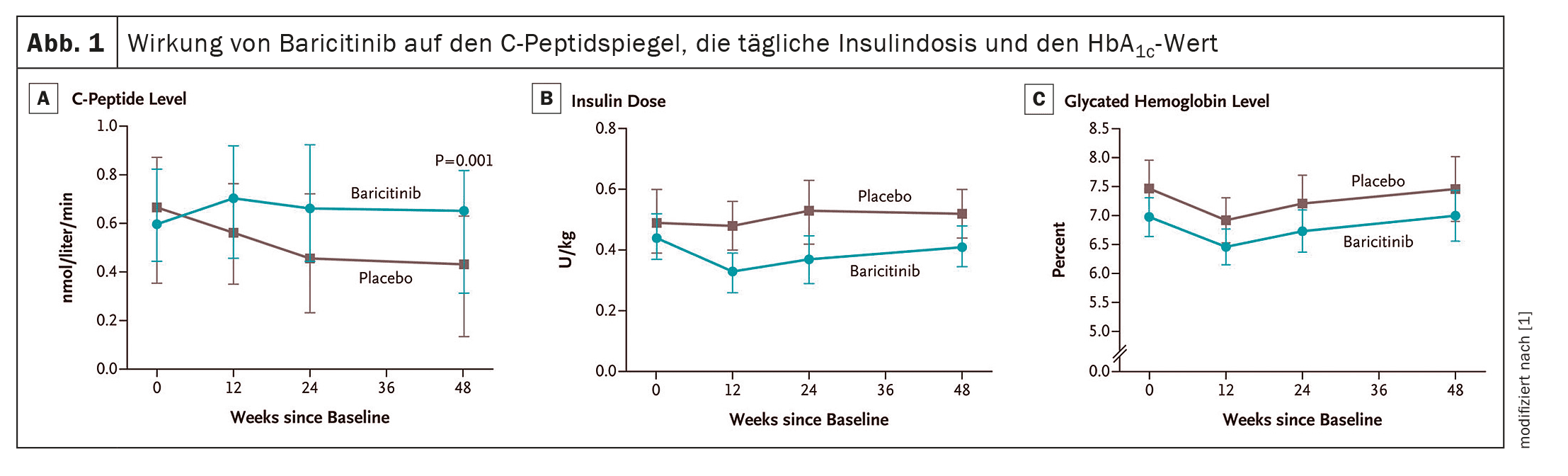
Um total de 91 doentes recebeu baricitinib (n=60) ou placebo (n=31). Os resultados mostraram benefícios claros em termos do endpoint primário para os doentes que receberam baricitinib: A mediana do nível médio de peptídeo C estimulado por uma refeição mista na semana 48 neste grupo foi de 0,65 nmol por litro por minuto – nos controlos este valor foi de apenas 0,43 nmol (p=0,001). A dose média diária de insulina após 48 semanas foi de 0,41 U por quilograma de peso corporal por dia (IC 95% 0,35-0,48) no grupo do baricitinib e de 0,52 U (IC 95% 0,44-0,60) no grupo do placebo. Os valores de hemoglobina glicosilada foram semelhantes nos dois grupos de estudo (Fig. 1). No entanto, o coeficiente médio de variação dos níveis de glucose após 48 semanas, medido por CGM, foi de 29,6% (IC 95% 27,8-31,3) no grupo baricitinib vs. 33,8% (IC 95% 31,5-36,2) no grupo placebo. A frequência e gravidade dos eventos adversos foram semelhantes nos dois grupos de estudo, e nenhum evento adverso grave foi atribuído ao baricitinibe ou ao placebo.
O Dr. Waibel e os seus colegas encontraram provas de que a preservação da função residual das células β após o diagnóstico de diabetes tipo 1 reduz a necessidade de insulina exógena e está associada à proteção contra complicações vasculares e hipoglicemia grave.
As células T CD8+ auto-reactivas na diabetes tipo 1 ligam-se a um péptido auto-antigénio ligado a moléculas HLA de classe I na superfície das células β e são assim activadas, levando à libertação de perforina e granzimas que causam a morte das células β. Os autores conseguiram demonstrar que a interação entre as células T CD8+ e as moléculas HLA de classe I requer moléculas de sinalização intracelular associadas à Janus kinase (JAK). Os inibidores das isoformas JAK1 e JAK2 diminuem a expressão do complexo principal de histocompatibilidade de classe I induzida por citocinas nas ilhotas e nas células das ilhotas em cultura, prejudicam a ativação das células T CD8+ e bloqueiam a formação de sinapses imunitárias entre as células β e as células T CD8+ para evitar a morte das células β. Além disso, as mutações activadoras nas moléculas de sinalização STAT1 e STAT3, que estão a jusante das JAK, estão associadas ao desenvolvimento de diabetes autoimune.
O baricitinib preserva a capacidade das células β para segregar insulina
A magnitude do efeito às 48 semanas – um aumento de 48% na mediana dos níveis médios de péptido C estimulados por refeições mistas no grupo do baricitinib vs. placebo – foi comparável à magnitude do efeito de intervenções como o teplizumab, a globulina antitimócito de baixa dose e o golimumab, que são atualmente considerados as terapias modificadoras da doença mais eficazes em doentes com DM1, escrevem os investigadores. Em contraste com estes agentes, que requerem infusão i.v. ou s.c. No entanto, ao contrário destes agentes, que requerem uma infusão i.v. ou uma injeção s.c., o efeito do baricitinib foi conseguido tomando um único comprimido por dia.
Os resultados do seu estudo indicam que o baricitinib melhorou as leituras obtidas utilizando CGM. Os resultados apoiam a utilização da monitorização contínua da glucose para avaliar os resultados da imunoterapia em doentes com DM1. Os doentes do grupo do baricitinib necessitaram, em geral, de uma dose diária de insulina mais baixa, embora todos os doentes, à exceção de três, tenham necessitado de insulinoterapia exógena no final do período de tratamento.
A equipa do Dr. Waibel parte do princípio de que, em muitos doentes com diabetes tipo 1 de fase 3, a massa de células β já está demasiado danificada de forma irreversível no momento do diagnóstico para que a interrupção da insulinoterapia seja um objetivo realista. A mediana do nível médio de péptido C estimulado por uma refeição mista na altura do rastreio neste estudo foi de 0,7 nmol por litro. Pode especular-se que iniciar o tratamento com baricitinib mais cedo, quando os níveis de péptido C são mais elevados, pode ser mais eficaz na redução da necessidade de insulina injectada.
Os investigadores australianos recomendam que outros inibidores da JAK sejam também testados quanto ao seu efeito na diabetes tipo 1.
Literatura:
- Waibel M, et al: N Engl J Med 2023; 389(23): 2140-2150; doi: 10.1056/NEJMoa2306691.
InFo DIABETOLOGY & ENDOCRINOLOGY 2024; 1(3): 40