A doença hepática gorda não-alcoólica (NAFLD) é a doença hepática mais comum no mundo ocidental. Em distinção à doença do fígado gordo alcoólico, o consumo de álcool na NAFLD deve estar a um nível geralmente seguro, ou seja <20 gramas/dia para as mulheres e <30 gramas/dia para os homens. Com a prevalência crescente da obesidade e condições associadas tais como diabetes mellitus tipo 2, dislipidemia, hipertensão e apneia obstrutiva do sono, a prevalência da NAFLD também aumentou significativamente nos últimos anos.
Etologia e factores de risco
A doença hepática gorda não-alcoólica (NAFLD) é a doença hepática mais comum no mundo ocidental. Em distinção à doença do fígado gordo alcoólico, o consumo de álcool na NAFLD deve estar a um nível geralmente seguro, ou seja <20 gramas/dia para as mulheres e <30 gramas/dia para os homens. Em países com uma elevada proporção de pessoas com excesso de peso e obesas, cerca de um quarto a um terço dos adultos têm NAFLD. (Fig.1). Com a prevalência crescente da obesidade e condições associadas tais como diabetes mellitus tipo 2, dislipidemia, hipertensão e apneia obstrutiva do sono, a prevalência da NAFLD também aumentou significativamente nos últimos anos. Por exemplo, enquanto a NAFLD afectou 6% dos adultos nos Estados Unidos em 2003, este número subiu para 18% até 2011 e está actualmente um pouco abaixo dos 25% [1]. Em populações de risco, ou seja, pacientes com obesidade e diabetes mellitus tipo 2, a prevalência da NAFLD é mesmo superior a 50% [2]. O aumento global do consumo de bebidas doces, especialmente aquelas com elevado teor de frutose, também contribuiu para o aumento das taxas de prevalência da NAFLD. Devido a estes claros factores de risco metabólico, a NAFLD é também chamada a manifestação hepática da síndrome metabólica. Distinguir-se desta são outras causas que podem levar à esteatose hepática, tais como perda de peso rápida, nutrição parenteral total, infecção do genótipo C da hepatite 3, doença de Wilson e certos medicamentos (por exemplo, metotrexato). As provas dos factores de risco genético vieram de estudos com gémeos monozigóticos e estudos em famílias, que mostraram que o risco de parentes de primeiro grau também desenvolverem NAFLD é de até 50%. Os doentes de origem asiática e sul-americana são particularmente afectados [3]. Além disso, existem genes de risco, tais como a fosfolipase tipo patatina com domínio 3 (PNPLA3), a transmembrana 6 membro superfamiliar 2 (TM6SF2), a 17-beta hidroxiesteroida-desidrogenase 13 (HSD17B13), a O-aciltransferase com domínio 7 (MBOAT7) ou a transmembrana tipo canal 4 (TMC4) que influenciam o desenvolvimento de esteatose hepática e fibrose em alguns pacientes NAFLD. É possível que a determinação de variantes de risco genético possa ser utilizada para estratificação de risco no futuro, mas ainda não desempenham um papel na prática clínica.
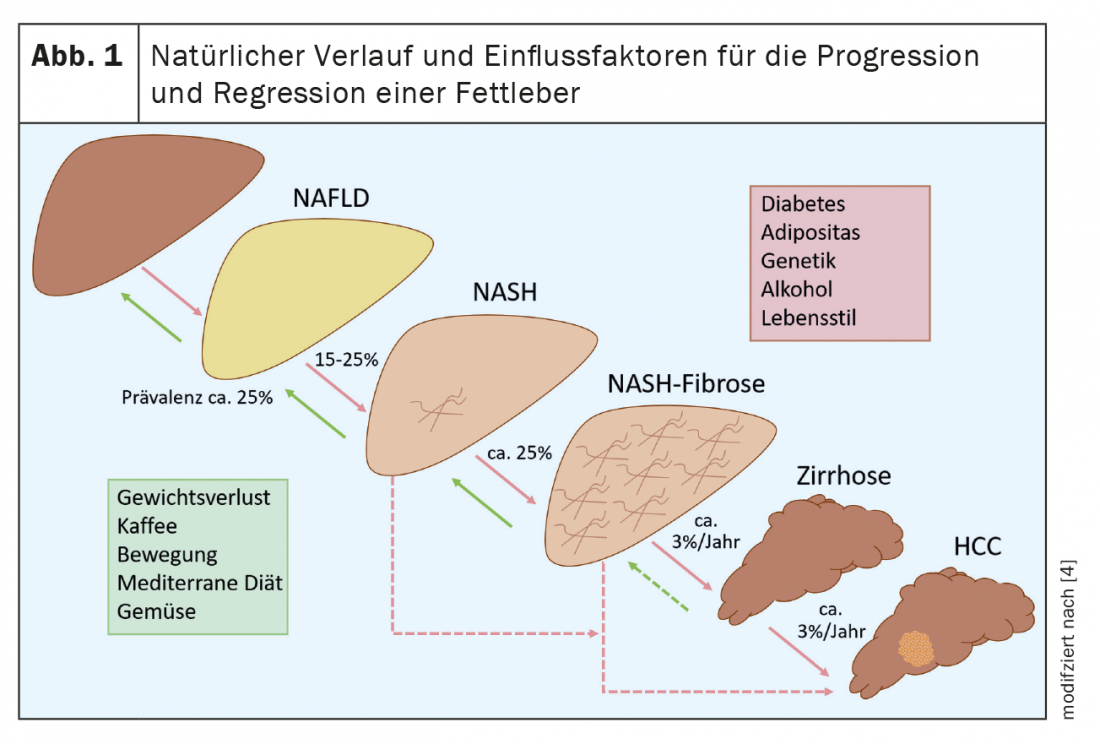
A maioria dos doentes NAFLD tem esteatose hepática pura e cerca de 15-25% destes casos podem evoluir para esteatose não alcoólica (NASH) [4]. (Fig.1). Alguns destes doentes desenvolvem fibrose hepática relevante e até 12% dos doentes com NASH desenvolvem subsequentemente cirrose hepática [2]. Isto aumenta o risco de descompensação hepática e de carcinoma hepatocelular (HCC), cada um dos quais aumenta significativamente a morbilidade e mortalidade da NAFLD. Por conseguinte, é importante identificar doentes em risco de doença progressiva ou com fibrose avançada, a fim de os tratar precocemente e rastreá-los para o CHC. Com uma terapia adequada, é possível a estabilização ou mesmo a regressão da doença. Isto ilustra mais uma vez a importância do diagnóstico. Contudo, dados recentes de uma grande base de dados de saúde alemã mostram que a NAFLD está significativamente subdiagnosticada [5].
A mortalidade dos pacientes com NAFLD é largamente determinada pelas doenças cardiovasculares, pelo que o risco cardiovascular destes pacientes deve ser revisto anualmente, por exemplo utilizando a calculadora de risco AGLA da Associação Suíça para a Prevenção da Aterosclerose. A NAFLD é também um factor de risco independente para as doenças cardiovasculares.
Rastreio, diagnóstico e vigilância
O diagnóstico suspeito de NAFLD é feito após a exclusão de outras causas de doença hepática (especialmente hepatite viral crónica, doença hepática alcoólica ou auto-imune) e na presença de um perfil de risco metabólico com provas concomitantes de esteatose no exame ultra-sonográfico. As directrizes actuais listam uma biopsia hepática para a detecção da esteatose, embora devido à invasividade e ao elevado número de pacientes na prática clínica, o procedimento acima mencionado utilizando a sonografia tenha sido estabelecido [6]. Sonograficamente, a esteatose só pode ser detectada a partir de cerca de 20% de degeneração gordurosa. A próxima etapa de diagnóstico é avaliar se a fibrose hepática já está presente, uma vez que isto determinará o prognóstico do paciente. Independentemente da presença de actividade inflamatória (NASH), os pacientes com fibrose hepática existente têm uma mortalidade global e a longo prazo relacionada com o fígado significativamente mais elevada do que os pacientes sem fibrose [7].
A biopsia do fígado é o padrão de ouro para o diagnóstico da fibrose. Histologicamente, distinguem-se 5 fases de fibrose: F0 = sem fibrose a F4 = cirrose. Além disso, a histologia é a única forma de distinguir entre a presença da NAFLD e da NASH. Na NAFLD, mais de 5% dos hepatócitos são afectados pela esteatose [6]. Na NASH, também são encontrados hepatócitos balões e infiltrados com células inflamatórias [8]. A extensão destas alterações é resumida na chamada pontuação de actividade NAFLD (NAS). Se esta pontuação for de 5 ou mais pontos, os critérios de diagnóstico para a NASH são cumpridos. Tais alterações favorecem então também a formação de fibrose e mesmo cirrose. A biopsia hepática é geralmente realizada por um especialista em gastroenterologia e hepatologia para questões específicas. Pode ser realizado se houver suspeita de fibrose de grau superior no diagnóstico não invasivo de fibrose (Fig. 2) ou para diagnóstico diferencial no caso de uma possível outra causa concomitante de doença hepática, uma vez que isto é relevante para a terapia e monitorização do doente.
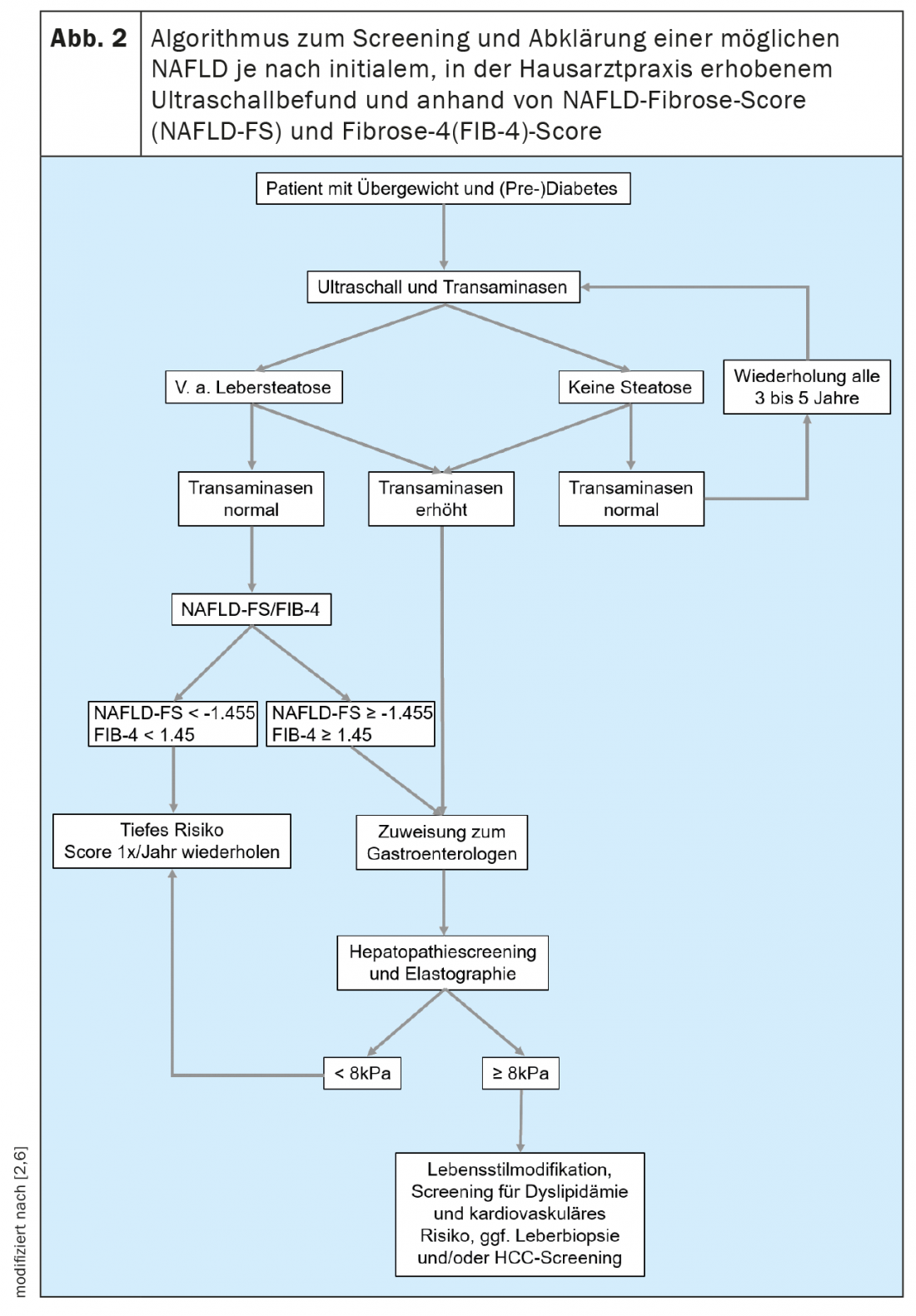
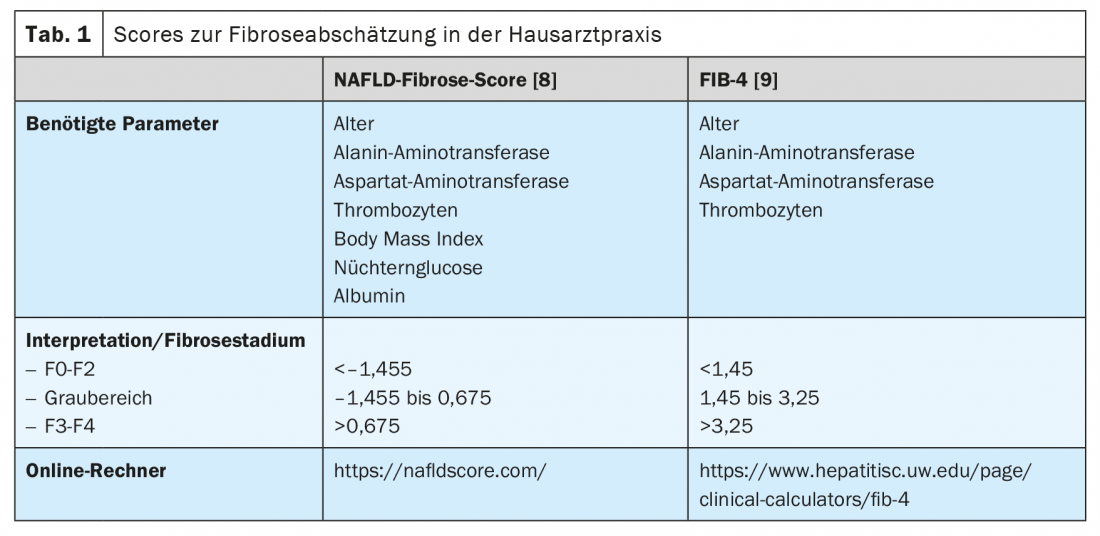
Além disso, existem formas não invasivas de avaliar a presença e extensão da fibrose hepática. Isto permite aos colegas que tratam frequentemente pacientes nas populações em risco para a NAFLD, tais como médicos de clínica geral, endocrinologistas e cardiologistas, efectuar um simples rastreio. Em geral, recomenda-se iniciar o rastreio NAFLD em todos os doentes pertencentes a uma das populações de risco através de exame ultra-sónico (Fig. 2). Se houver suspeita de esteatose hepática, o risco de doença hepática de grau mais elevado existente deve ser avaliado determinando as transaminases e outros parâmetros clínicos, tais como índice de massa corporal, idade e contagem de sangue. Há muitas pontuações baseadas em valores clínicos ou séricos que podem ser usadas principalmente para excluir doenças hepáticas avançadas. Destes, o NAFLD Fibrosis Score -(NAFLD-FS) e o Fibrosis-4 (FIB-4) são suficientemente validados para serem recomendados aqui (Quadro 1) [9,10]. Os valores de NAFLD-FS e FIB-4 na gama de fibrose F0 a F2 quase excluem doenças hepáticas graves. Se, com base nestas pontuações, houver uma suspeita de fibrose hepática de grau superior (pontuações na gama cinzenta, ou na gama de fibrose F3 ou F4), encaminhar para um gastroenterologista para um diagnóstico alargado por meio de elastógrafos transitórios (FibroScan®) ou elastografia de onda de cisalhamento e, se necessário, pode ser realizada biopsia hepática (Fig. 2). Usando a velocidade de propagação de um pulso de ultra-som no fígado, o grau de fibrose hepática pode ser estimado de forma não invasiva com a ajuda de elastógrafos transitórios ou de ondas de cisalhamento, e também pode ser feito um diagnóstico de progressão durante a terapia. Os doentes com obesidade, diabetes tipo 2 ou pré-diabetes e transaminases elevadas devem geralmente ser encaminhados para um especialista em gastroenterologia e hepatologia para a ultra-sonografia abdominal com elastografia devido à elevada prevalência da NAFLD nesta população [11,6]. No contexto da elastografia transitória, um substituto para esteatose hepática é também determinado ao mesmo tempo por meio do parâmetro de atenuação controlada (CAP). Este valor da PAC pode indicar esteatose se elevada acima de 275 dB/m, mas este método não é actualmente recomendado para o único diagnóstico inicial de esteatose hepática devido à insuficiência de dados [12].
Os doentes com cirrose correm um risco acrescido de desenvolver CHC, pelo que devem receber um rastreio semestral de CHC. Se a visibilidade sonográfica for boa, isto é feito por ultra-som, e a alfa-fetoproteína (AFP) também deve ser determinada como um marcador de tumores. Se a visibilidade for difícil, por exemplo devido à obesidade concomitante, pode ser realizada uma ressonância magnética do fígado (alternadamente, se necessário). Numa proporção de doentes, o HCC ocorre antes do desenvolvimento da cirrose, mas o rastreio geral do HCC para doentes NAFLD sem cirrose não é considerado rentável devido ao grande número de doentes. Em geral, o rastreio de HCC é recomendado a partir da presença de fibrose F3 (“fibrose de ponte”).
Opções terapêuticas
A terapia de NAFLD/NASH visa prevenir a progressão da doença ou alcançar a regressão da fibrose e também reduzir o risco cardiovascular dos pacientes. Numerosos estudos de terapia medicamentosa, incluindo estudos da fase 3, foram realizados nos últimos anos, mas uma terapia específica ainda não foi aprovada. As substâncias estudadas incluem abordagens terapêuticas metabólicas, anti-inflamatórias e antifibróticas. O ácido obetichólico, um agonista receptor de farnesóide X (FXR), demonstrou melhorar a fibrose hepática no único ensaio positivo da fase 3 até à data (REGENERATE) [13]. Esta substância já se encontra no mercado para o tratamento da colangite biliar primária (Ocaliva®), uma aprovação com a indicação NASH está pendente. Os estudos em curso estão também a investigar a combinação de diferentes preparações. A prevenção da progressão da doença parece ser mais fácil de conseguir do que a regressão da fibrose hepática. Especialmente para pacientes com doenças avançadas, a terapia medicamentosa poderia ser útil, mas até agora ainda não é possível uma cura farmacológica [6].
O foco da terapia para NAFLD é, portanto, a perda de peso com mudanças no estilo de vida. Estudos demonstraram efeitos significativos sobre o grau de degeneração gorda e inflamação do fígado e, em alguns casos, regressão da fibrose. Esta abordagem terapêutica tem também um efeito positivo sobre co-morbilidades relevantes, tais como diabetes, síndrome da apneia do sono ou aumento do risco cardiovascular. A Sociedade Alemã de Doenças Digestivas e Metabólicas e a Sociedade Europeia de Doenças do Fígado recomendam uma redução de peso de 7 a 10%, que deve ser alcançada através de alterações alimentares (evitando alimentos que promovam o desenvolvimento da NAFLD) e aumento da actividade física, ver também o Quadro 2 [6,14]. O treino de resistência e o treino de força são ambos eficazes, pelo que este pode ser concebido de acordo com as preferências do paciente. Uma terapia eficaz para a NAFLD está portanto disponível, mas a implementação das recomendações e a obtenção de uma redução de peso permanente é muitas vezes difícil para o paciente na vida quotidiana. Uma abordagem multidisciplinar, especialmente para pacientes em risco de doença progressiva ou já avançada, incluindo aconselhamento nutricional e endocrinologia com uma consulta sobre obesidade, faz sentido.

Neste sentido, a cirurgia bariátrica é também listada como uma opção terapêutica possível se houver uma indicação de cirurgia em relação a uma obesidade actual. Foi demonstrado que, após a cirurgia bariátrica, há uma diminuição significativa da actividade inflamatória na maioria dos pacientes e a regressão da fibrose também é possível [15].
Se existirem co-morbidades, estas devem ser tratadas de acordo com as recomendações actuais das respectivas sociedades profissionais. Não existem actualmente recomendações para a utilização de agentes lipídicos, estatinas, biguanidas, inibidores SGLT2 ou agonistas GLP1 em doentes com NAFLD sem a correspondente co-morbilidade, mas existem dados que mostram um benefício, ou seja, uma regressão da esteatose e inflamação, em doentes com NAFLD [16,17]. Se a administração de estatinas for indicada com base no perfil lipídico, também podem ser utilizadas em doentes com NAFLD sem risco acrescido, desde que a função hepática compensada esteja presente. Se já estiver presente uma cirrose infantil, pode haver um aumento significativo da biodisponibilidade dependendo da preparação, pelo que deve ser avaliado um ajustamento da dose e deve ser efectuado um controlo regular da creatina, uma vez que o risco de rabdomiólise é ligeiramente aumentado.
Os doentes com fígado gordo e síndrome metabólico também têm frequentemente níveis elevados de ferritina sérica na presença de saturação normal de transferrina ou na ausência de uma mutação genética compatível com a hemocromatose. Nestes pacientes, o benefício da flebotomia para esgotar as reservas de ferro é controverso e não pode ser recomendado devido a dados limitados [6]. A hiperferritinemia nestes doentes é uma expressão da estetohepatite.
No caso da progressão da NASH para a cirrose descompensada, existe a possibilidade de avaliar o transplante de fígado. Entretanto, a cirrose NASH é já a causa mais comum de transplante de fígado nos EUA.
MAFLD– o que é isso?
A distinção entre a doença do fígado gordo alcoólico e não alcoólico é muitas vezes difícil. Como mencionado anteriormente, a NAFLD é um diagnóstico de exclusão. Contudo, muitas vezes não é possível distinguir o papel do consumo de álcool ou outras doenças hepáticas coexistentes da NAFLD, por exemplo, num doente com obesidade, diabetes e hepatite B crónica. Por esta razão, há um esforço para utilizar o termo doença hepática gorda associada ao metabolismo (MAFLD) Introduzir nova terminologia com ênfase na etiologia. Esta definição tem em conta as doenças metabólicas concomitantes e a presença de outras doenças hepáticas não é uma contra-indicação para o diagnóstico [18]. MAFLD pode ser diagnosticada quando há esteatose hepática (imagem ou biopsia) com obesidade adicional (índice de massa corporal
≥
25 kg/m²) ou diabetes tipo 2. Em indivíduos com peso normal, devem ser considerados 2 factores adicionais de síndrome metabólica (circunferência da anca >101 e 87 cm em homens e mulheres, respectivamente). Mulheres, hipertensão >130/85 mmHg, hipertrigliceridemia >1,7 mmol/l, colesterol HDL <1,0 e 1,3 mmol/l em homens e mulheres respectivamente, prediabetes com HbA1c de 5,7 a 6,4%, CRP >2 mg/l) deve estar presente. Esta definição é utilizada até certo ponto, mas ainda não foi estabelecida nas directrizes existentes das sociedades profissionais e na prática clínica diária.
Mensagens Take-Home
- A prevalência da NAFLD tem aumentado significativamente nos últimos anos.
- Os pacientes com obesidade e síndrome metabólica estão em alto risco de desenvolver a NAFLD.
- O rastreio destas populações em risco pelos seus médicos de cuidados primários para a presença da NAFLD e a estimativa da fase da doença são importantes para a detecção precoce de doenças hepáticas avançadas e o início do tratamento.
- A pontuação de fibrose NAFLD e FIB-4 são métodos de rastreio para avaliação da fibrose e podem ser realizados sem necessidade de equipamento.
- Os pacientes com NAFLD devem ser rastreados regularmente para doenças cardiovasculares.
- A base da terapia é uma mudança no estilo de vida com aumento da actividade física e uma mudança na dieta com o objectivo de reduzir o peso em cerca de 7 a 10%.
- As terapias com medicamentos estão a ser investigadas em ensaios, mas até agora não existe nenhum medicamento aprovado para o tratamento da NAFLD.
Literatura:
- Arshad T, Golabi P, Henry L, Younossi ZM: Epidemiologia da Doença do Fígado Gordo Não Alcoólico na América do Norte. Curr Pharm Des 2020; 26: 993-997.
- Vieira Barbosa J, Lai M: Rastreio de doenças hepáticas não-alcoólicas em doentes com Diabetes Mellitus Tipo 2 no contexto dos cuidados primários. Hepatol Commun 2021; 5: 158-167.
- Eslam M, Valenti L, Romeo S: Genética e epigenética da NAFLD e NASH: Impacto clínico. J Hepatol 2018; 68: 268-279.
- Tacke F, Weiskirchen R: doença hepática gorda não-alcoólica (NAFLD)/ esteato-hepatite não-alcoólica (NASH): mecanismos, tratamento e prevenção da fibrose hepática relacionada. Ann Transl Med 2021; 9(8): 729.
- Canbay A, Kachru N, Haas JS, et al: Padrões e preditores de mortalidade e progressão da doença entre doentes com doença hepática gorda não alcoólica. Aliment Pharmacol Ther 2020; 52: 1185-1194.
- European Association for the Study of the L, European Association for the Study of D, e European Association for the Study of O. EASL-EASD-EASO Clinical Practice Guidelines for the management of non-alcoholic fatty liver disease. J Hepatol 2016; 64: 1388-1402.
- Angulo P, Kleiner DE, Dam-Larsen S, et al: Fibrose hepática, mas nenhuma outra característica histológica, está associada a resultados a longo prazo de doentes com doença hepática não alcoólica. Gastroenterologia 2015; 149: 389-397.
- Kleiner DE, Brunt EM, Van Natta M, et al: Concepção e validação de um sistema de pontuação histológico para a doença não alcoólica do fígado gorduroso. Hepatologia 2005; 41: 1313-1321.
- Angulo P, Hui JM, Marchesini G, et al: The NAFLD fibrosis score: um sistema não invasivo que identifica a fibrose hepática em pacientes com NAFLD. Hepatologia 2007; 45: 846-854.
- Sterling RK, Lissen E, Clumeck N, et al: Desenvolvimento de um índice simples não invasivo para prever uma fibrose significativa em doentes com infecção por HIV/HCV. Hepatologia 2006; 43: 1317-1325.
- American Diabetes A. 4. Comprehensive Medical Evaluation and Assessment of Comorbidities: Standards of Medical Care in Diabetes-2021. Diabetes Care 2021; 44: 40-52.
- Associação Europeia para o Estudo do L, Lista do painel m, Berzigotti A, Boursier J, Castera L, et al: Easl Clinical Practice Guidelines (Cpgs) On Non-Invasive Tests For Evaluation Of Liver Disease Severity And Prognosis – 2020 Update. J Hepatol 2021.
- Younossi ZM, Ratziu V, Loomba R, et al: ácido obetilcólico para o tratamento de esteatose não alcoólica: análise provisória a partir de um ensaio multicêntrico, aleatorizado e controlado por placebo de fase 3. Lancet 2019; 394: 2184-2196.
- Roeb E, Steffen HM, Bantel H, et al: [S2k Guideline non-alcoholic fatty liver disease]. Z Gastroenterol 2015; 53: 668-723.
- Lassailly G, Caiazzo R, Ntandja-Wandji LC, et al: Bariatric Surgery Provides Long-term Resolution of Nonalcoholic Steatohepatitis and Regression of Fibrosis. Gastroenterologia 2020; 159: 1290-1301.
- Lai LL, Vethakkan SR, Nik Mustapha NR, et al: Empagliflozin para o Tratamento da Estetohepatite Não Alcoólica em Pacientes com Diabetes Mellitus Tipo 2. Dig Dis Sci 2020; 65: 623-631.
- Newsome PN, Buchholtz K, Cusi K, et al: A Placebo-Controlled Trial of Subcutaneous Semaglutide in Nonalcoholic Steatohepatitis. N Engl J Med 2021; 384: 1113-1124.
- Eslam M, Sanyal AJ, George J, International Consensus P: MAFLD: A Consensus-Driven Proposed Nomenclature for Metabolic Associated Fatty Liverty Liver Disease. Gastroenterologia 2020; 158: 1999-2014.
PRÁTICA DO GP 2021; 16(10): 4-8