Anemia peri-operatória, perda de sangue e transfusões de sangue alogénicas estão associadas a um aumento da morbilidade e mortalidade pós-operatória e a uma estadia hospitalar prolongada. Cerca de 40% dos pacientes submetidos a grandes cirurgias são anémicos. As abordagens específicas para grupos-alvo são procuradas.
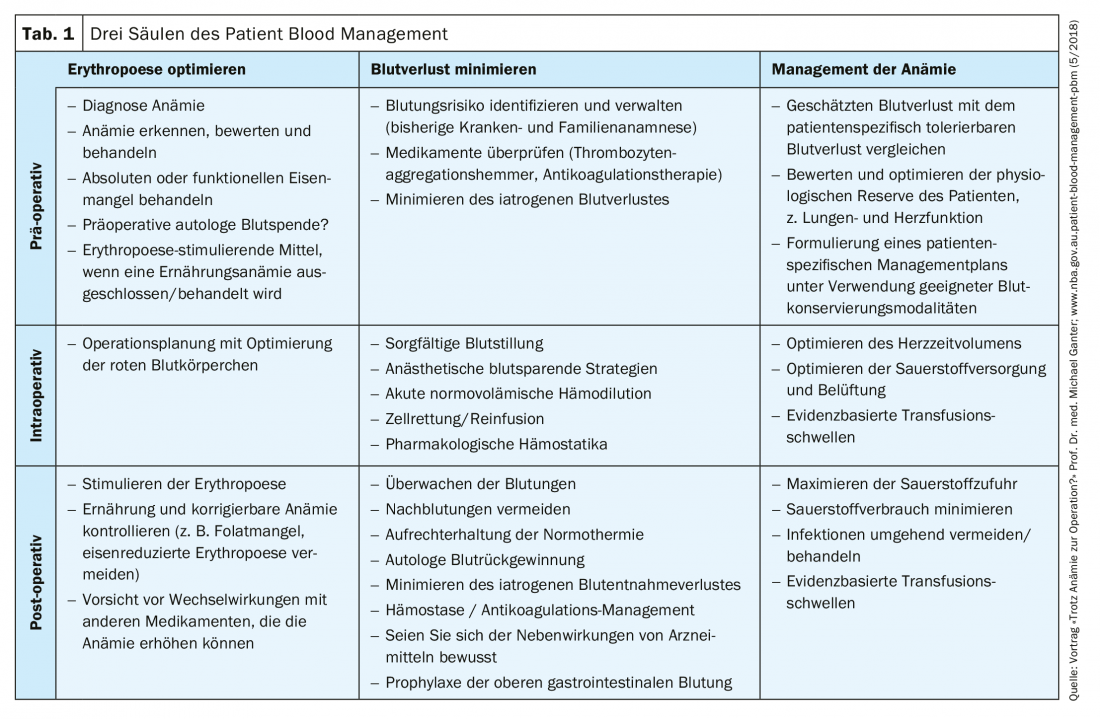
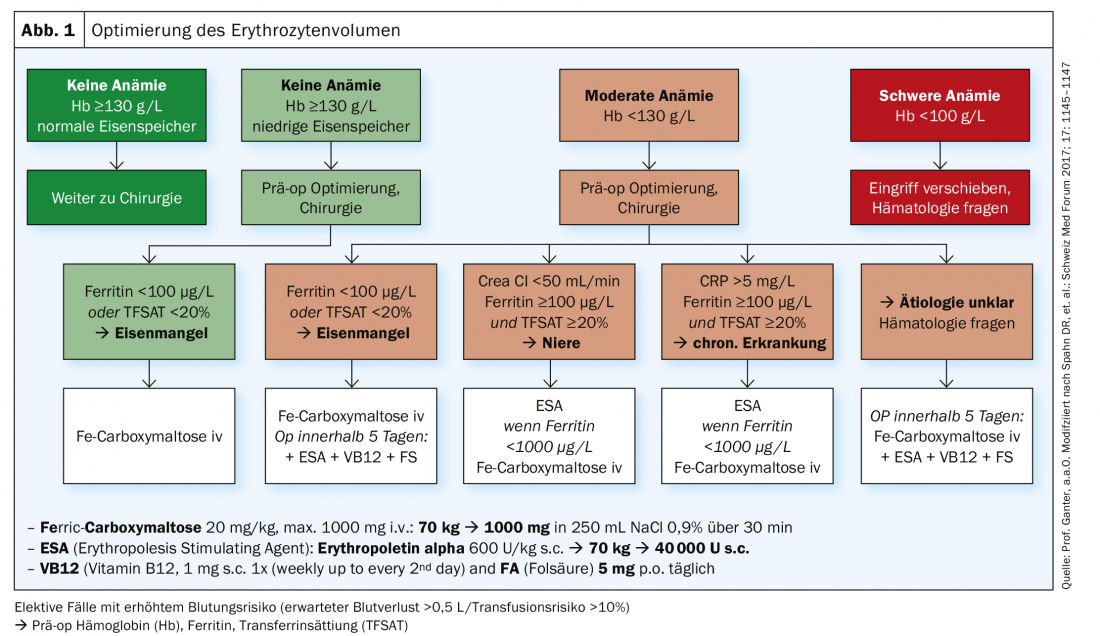
(vermelho) A importância da anemia pré-operatória é ainda subestimada; a sua detecção deve conduzir a investigações e tratamentos de rotina antes da cirurgia electiva. A gestão do sangue dos doentes (PBM) é uma abordagem multimodal para resolver este problema. Centra-se em três pilares: O reconhecimento e tratamento da anemia pré-operatória; a redução da perda de sangue pré-operatória; a utilização e optimização da reserva fisiológica individual da anemia, incluindo os estímulos restritivos da transfusão de hemoglobina (Tab. 1) . Pacientes submetidos a grandes cirurgias (possível perda de sangue >500 ml), deve ser optimizada se a sua concentração de hemoglobina no rastreio for inferior a 130 g/l. As provas de anemia devem ser fornecidas o mais rapidamente possível após a listagem das operações – pelo menos 14 dias antes da operação, idealmente mais de 30 dias antes – para permitir tempo suficiente para a optimização (Fig. 1). A causa mais comum da anemia pré-operatória é a deficiência de ferro, que pode ser tratada com ferroterapia.
É aqui que entra o médico de família: os testes laboratoriais para detectar e diagnosticar a anemia podem ser feitos directamente após a decisão de realizar a cirurgia nos cuidados primários. Quando a anemia é detectada e tratada, uma boa comunicação entre o médico de clínica geral e a equipa cirúrgica é crucial para assegurar um tratamento atempado e eficiente. O tratamento da anemia por deficiência de ferro deve ser realizado com suplementação de ferro. Se o intervalo entre o exame e a cirurgia for > 6 semanas, o tratamento com ferro oral pode ser considerado. No entanto, os efeitos secundários gastrointestinais podem levar a uma má aderência ao tratamento com ferro oral. Na prática, recomenda-se o controlo da eficácia do ferro oral após quatro semanas de tratamento. O ferro intravenoso é indicado quando o ferro oral é mal tolerado, ineficaz (sem aumento da hemoglobina após 4 semanas), quando não há tempo suficiente para a cirurgia, ou quando há uma deficiência funcional de ferro.
Caveat para a suplementação iv: Os pacientes devem ser monitorizados (saturação de oxigénio, frequência cardíaca e tensão arterial não-invasiva) durante 30 minutos depois durante uma infusão de ferro (que demora 15-30 minutos)! Deve estar disponível equipamento de reanimação e pessoal treinado.
A anemia por deficiência de ferro tem uma origem complexa, incluindo a deficiência de nutrientes e um estado inflamatório crónico que leva à deficiência absoluta de ferro, deficiência funcional de ferro ou deposição de ferro. Uma deficiência absoluta de ferro é uma condição em que as reservas de ferro são severamente reduzidas, resultando em anemia. A deficiência funcional de ferro, por outro lado, refere-se a uma mobilização insuficiente de ferro, apesar de armazéns de ferro normais ou aumentados. Um papel importante na ligação do ferro é desempenhado pela inflamação, onde a upregulação da hepcidina, uma hormona produzida no fígado que é regulada por reservas de ferro e actividade eritropoiética, inibe a absorção do ferro intestinal e aumenta a ligação do ferro no fígado e macrófagos, também conhecida como anemia na doença crónica. A Hepcidina impede assim a absorção do ferro dietético do tracto gastrointestinal, resultando em eritropoiese com restrições de ferro e deficiência funcional de ferro. Tal condição é a causa mais comum de anemia em doentes submetidos a cirurgia cardíaca. Em geral, as doenças crónicas, inflamatórias e malignas são desencadeadores comuns da deficiência funcional de ferro em pacientes cirúrgicos. A deficiência funcional de ferro é a causa mais comum de anemia em doenças crónicas e ocorre em cerca de 50% dos doentes cirúrgicos anémicos.
Fonte: Academia de Ferro de 2019
HAUSARZT PRAXIS 2019; 14(6): 18-20 (publicado 24.5.19, antes da impressão).