Ainda não é possível prever quais as queratoses actínicas (QA) que irão evoluir para um carcinoma espinocelular invasivo. Por conseguinte, é aconselhável tratar todas as lesões de QA. Se a AK for tratada precocemente, as hipóteses de recuperação são boas. Vários factores desempenham um papel no sucesso de uma terapia tópica que pode ser aplicada pelos próprios doentes, incluindo a adesão.
A queratose actínica (QA) é uma alteração cutânea pré-cancerosa comum em pessoas de pele clara [1]. As lesões de QA ocorrem isoladamente ou em múltiplos em zonas da pele expostas à luz (por exemplo, rosto, couro cabeludo, dorso das mãos). A causa são os danos cumulativos na pele causados pela radiação UV [2]. A radiação UV induz mutações de perda de funçãodo gene supressor de tumores p53 [3]. Mesmo que a maioria das queratoses actínicas não evolua para carcinomas de células escamosas (CEC), devem ser tratadas, uma vez que não é possível prever se e quais as QA que irão degenerar e evoluir para CEC (Caixa) [4].
| Os dados sobre a probabilidade de progressão de QA para carcinoma de células escamosas (CEC) são inconsistentes. Dados mais antigos dão estimativas de 0,025% até 16% para uma lesão individual por ano [3]. Foram assim estimadas taxas de transformação de 0,15-80% por ano para um doente com 6-8 lesões. A diretriz publicada em 2023 cita um grande estudo prospetivo com um seguimento de AK durante um período de cinco anos [3,24]. Neste estudo, o risco de progressão de AK para PEK invasivo foi de 0,60% no ano 1 e de 2,57% no ano 4 após o diagnóstico inicial de AK [24]. |
Podem ser utilizados procedimentos ablativos, intervenções cirúrgicas, terapia fotodinâmica ou medicação para tratar as QA. A seleção da opção de tratamento mais adequada para cada doente depende, entre outros factores, do número e da localização das lesões, bem como da idade e do estado de saúde do doente.
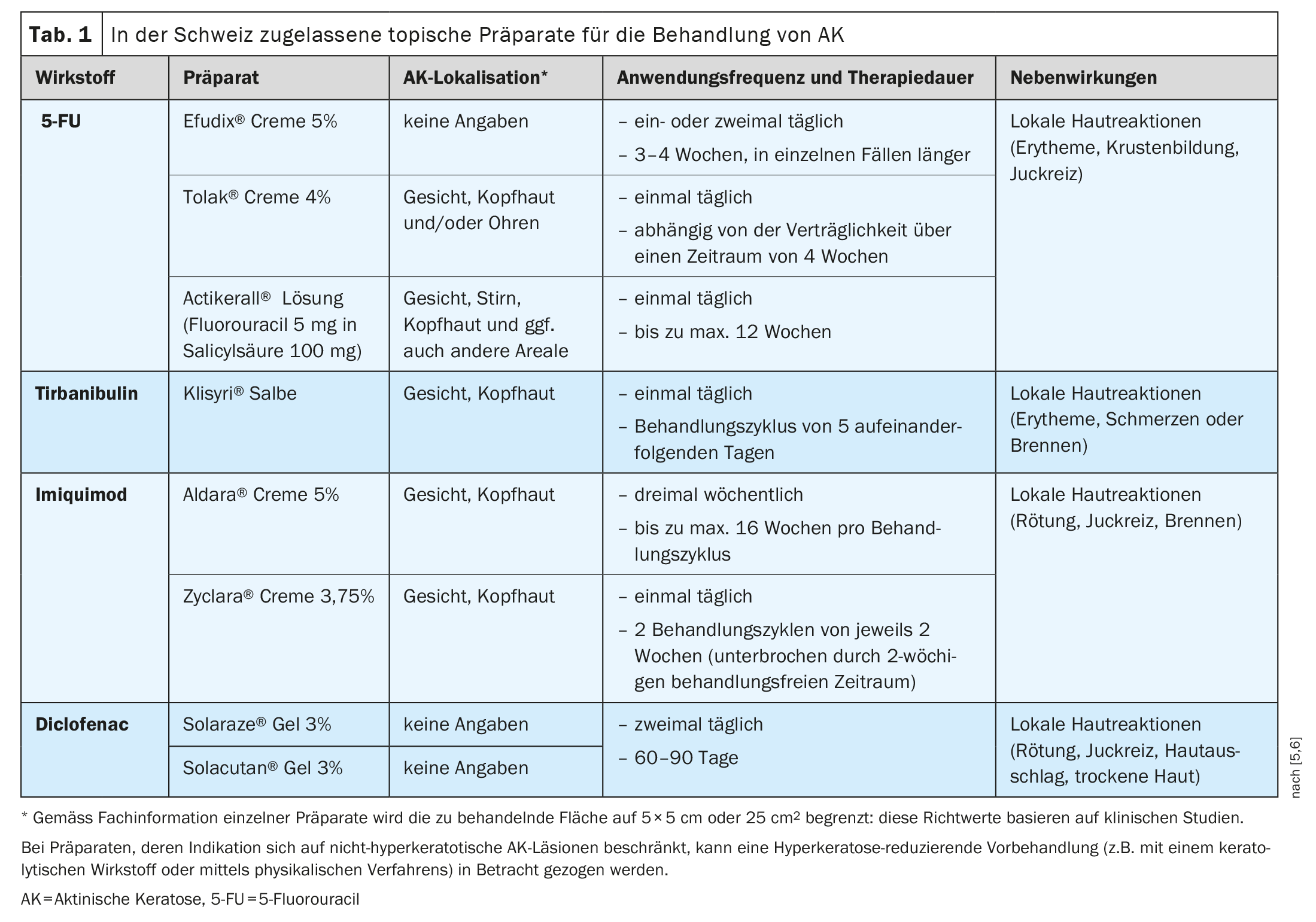
O quadro 1 apresenta os cremes, géis, soluções ou pomadas autorizados pela Swissmedic para o tratamento das QA (com exceção das substâncias utilizadas no âmbito da terapia fotodinâmica) com a localização, a frequência de aplicação e a duração do tratamento especificadas na autorização [5,6]. Os efeitos secundários mais comuns destas opções terapêuticas são reacções cutâneas locais temporárias. A preparação mais adequada para cada doente depende de vários factores relacionados com o doente, a lesão e a terapia.
A 5-FU inibe a timidilato sintase
O 5-fluorouracilo (5-FU) é um análogo da pirimidina que pertence à família dos antimetabolitos. O mecanismo de ação baseia-se na inibição da timidilato sintase, uma enzima que é necessária para a síntese do ADN e para a formação e funcionamento do ARN [7]. Estão disponíveis no mercado várias formulações do medicamento, cada uma das quais pode ser aplicada uma ou duas vezes por dia na zona das lesões de QA durante um período máximo de 12 semanas. O 5-FU é utilizado para tratar uma única lesão ou grandes áreas, com taxas de cicatrização completa ao fim de oito semanas que variam entre 96% em doentes tratados com 5-FU a 5% e 48% em doentes que receberam creme de 5-FU a 0,5% [8,9]. O creme de 5-FU a 4% é aplicado uma vez por dia durante um período de 2-4 semanas e demonstrou ser mais bem tolerado do que um creme de 5-FU a 5% aplicado duas vezes por dia [10]. Além disso, está atualmente disponível uma preparação combinada de uma solução de 5-FU a 0,5% com ácido salicílico a 10%, que demonstrou ser mais eficaz do que o placebo no tratamento das QA no rosto e no couro cabeludo: a proporção de doentes com ausência total de manifestações foi de 49,5% contra 18,2% quando a preparação foi aplicada uma vez por dia durante 12 semanas numa área total não superior a 25 cm.2 foi aplicado [11].
A tirbanibulina bloqueia a polimerização da tubulina
A tirbanibulina é um agente pró-apoptótico do grupo dos inibidores da tubulina para o tratamento local das queratoses actínicas do rosto e do couro cabeludo. Os efeitos baseiam-se numa inibição específica da polimerização da tubulina, que induz a apoptose [12]. Além disso, a proteína intracelular tirosina quinase Src, que é cada vez mais expressa na AK, é bloqueada [13]. A preparação é utilizada uma vez por dia durante 5 dias, até um máximo de 25 cm2 de superfície cutânea. Nos ensaios pivotais aleatorizados, em dupla ocultação e controlados por veículo, os indivíduos (n=702) aplicaram a pomada de tirbanibulina 1% (10 mg/g) ou uma preparação com veículo em lesões no rosto ou no couro cabeludo durante cinco dias. A cicatrização completa no dia 57 (ponto final primário) foi alcançada por 49% dos doentes tratados com tirbanibulina, em comparação com 9% do grupo de controlo do veículo na análise conjunta dos dois ensaios clínicos principais (p<0,0001). Foi alcançada uma taxa de cicatrização de 75% em 72% dos doentes tratados com tirbanibulina, em comparação com 18% com o veículo [14].
O imiquimod é um agonista dos TLR
O imiquimod actua como um modificador da resposta imunitária tópica. Os receptores do tipo Toll (TLR), que se encontram na superfície das células dendríticas, monócitos, macrófagos e células de Langerhans, promovem a ativação da resposta imunitária inata e adaptativa, levando à libertação de citocinas e quimiocinas. O imiquimod tem também um efeito apoptótico direto nas células tumorais [7]. O imiquimod está aprovado em várias concentrações para as QA no rosto ou no couro cabeludo em doentes adultos imunocompetentes.
A formulação em creme a 3,75 por cento é aplicada uma vez por dia durante um ciclo de duas semanas, seguido de um intervalo de tratamento de duas semanas e um novo ciclo de tratamento de duas semanas [15–17]. Imiquimod 5% creme é aplicado três vezes por semana até um máximo de 16 semanas por ciclo de tratamento.
O diclofenac bloqueia a enzima ciclo-oxigenase 2
O tratamento com um gel contendo diclofenac também provou ser eficaz para as QA. O diclofenac é um medicamento anti-inflamatório não esteroide que bloqueia a enzima ciclo-oxigenase 2 (COX-2) [20]. Está disponível um gel constituído por diclofenac a 3% em ácido hialurónico a 2,5% para o tratamento das QA no rosto e no couro cabeludo. O regime de tratamento recomendado consiste numa aplicação duas vezes por dia durante 60-90 dias e resulta numa taxa de eliminação completa de 41% no final do tratamento, que aumentou para 58% num exame de acompanhamento 30 dias após o tratamento [20]. Numa revisão sistemática da Cochrane, verificou-se que o gel de ácido hialurónico com diclofenac tem uma eficácia semelhante à do 5-FU e do imiquimod a 5% em termos de eliminação completa [21–23].
Literatura:
- “Evidence-based and patient-oriented treatment decisions for actinic keratosis”, https://edoc.ub.uni-muenchen.de/29871/1/Steeb_Theresa.pdf,(último acesso em 18 de outubro de 2023)
- Gellrich FF, et al: Análise retrospetiva do aconselhamento individual de proteção solar em pacientes com queratoses actínicas. Act Dermatol 2016; 42: 125-130.
- “S3 Guideline Actinic Keratosis and Squamous Cell Carcinoma of the Skin”, Versão 2.0, Número de registo 032 – 022OL.
- “Patient guideline on actinic keratosis and squamous cell carcinoma of the skin”, versão de consulta, em dezembro de 2022. www.leitlinienprogramm-onkologie.de,(último acesso em 18 de outubro de 2023).
- Informações sobre medicamentos, www.swissmedicinfo.ch,(último acesso em 18 de outubro de 2023)
- Del Regno L, et al: A Review of Existing Therapies for Actinic Keratosis: Current Status and Future Directions (Revisão das Terapias Existentes para a Queratose Actínica: Estado Atual e Direcções Futuras). Am J Clin Dermatol 2022; 23(3): 339-352.
- Micali G, et al: Farmacoterapia tópica para o cancro da pele: parte I. Farmacologia. JAAD 2014; 70(965): e1-12.
- Peris K, et al: Consenso de peritos italianos para a gestão da queratose actínica em doentes imunocompetentes. JEADV 2016; 30: 1077-1084.
- Ezzedine K, Painchault C, Brignone M: Utilização da depuração completa para avaliar a eficácia do tratamento para intervenções com 5-fluorouracil em queratoses actínicas: como a contagem de lesões de base pode afetar este resultado. J Mark Access Health Policy 2020;8: 1829884.
- Dohil MA: Eficácia, segurança e tolerabilidade do creme de 5-fluorouracilo a 4% num novo creme aquoso patenteado que contém óleo de amendoim, uma vez por dia, em comparação com o creme de 5-fluorouracilo a 5%, duas vezes por dia: enfrentar o desafio no tratamento da queratose actínica. J Drugs Dermatol 2016; 15: 1218-1224.
- Stockfleth E, et al: Eficácia e segurança do 5-fluorouracil 0,5%/ácido salicílico 10% no tratamento da queratose actínica orientado para o terreno: um ensaio de fase III, aleatório, em dupla ocultação, controlado por veículo. Dermatol Ther Heidelb 2017; 7: 81-96.
- Kempers S, et al: Tirbanibulin ointment 1% as a novel treatment for actinic keratosis: phase 1 and 2 results. J Drugs Dermatol 2020; 19(11): 1093-1100.
- Kim, et al: Cancer research and treatment 2017; Antitumour Effect of KX-01 through Inhibiting Src Family Kinases and Mitosis [Efeito antitumoral do KX-01 através da inibição das quinases da família Src e da mitose]. 49(3): 643-655.
- Blauvelt A, et al: Phase 3 Trials of Tirbanibulin Ointment for Actinic Keratosis NEJM 2021; 384: 512-520.
- Hanke CW, et al: Imiquimod 2,5% e 3,75% para o tratamento de queratoses actínicas: resultados de dois estudos controlados por placebo de aplicação diária no rosto e no couro cabeludo calvo durante dois ciclos de 3 semanas. JAAD 2010;62(4): 573-581.
- Swanson N, et al: Imiquimod 2,5% e 3,75% para o tratamento de queratoses actínicas: resultados de dois estudos controlados por placebo de aplicação diária no rosto e no couro cabeludo calvo durante dois ciclos de 2 semanas. JAAD 2010; 62(4): 582-590.
- Hanke CW, et al: A eliminação completa é mantida durante pelo menos 12 meses após o tratamento de queratoses actínicas do rosto ou do couro cabeludo calvo através de uma dose diária com imiquimod 3,75% ou 2,5% em creme. J Drugs Dermatol 2011; 10(2): 165-170.
- Bubna AK: Imiquimod – o seu papel no tratamento de tumores malignos cutâneos. Indian J Pharmacol 2015; 47(4): 354-359.
- Swanson N, et al: Imiquimod 2,5% e 3,75% para o tratamento de queratoses actínicas: dois estudos de fase 3, multicêntricos, aleatórios, duplamente cegos, controlados por placebo. J Drugs Dermatol 2014; 13: 166-169.
- Nelson C, et al: Fase IV, avaliação aberta do tratamento da queratose actínica com gel tópico de diclofenac de sódio a 3,0% (Solaraze) J Drugs Dermatol 2004; 3: 401-407.
- Gupta AK, et al: Intervenções para as queratoses actínicas. Cochrane Database Syst Rev 2012;12:CD004415.
- Steeb T, et al: Uma revisão sistemática e meta-análise de intervenções para a queratose actínica a partir de ensaios de vigilância pós-comercialização. J Clin Med 2020; 9: 2253.
- Tan JHY, Hsu AAL: Fenótipo de doença respiratória exacerbada por medicamentos anti-inflamatórios não esteróides (AINE): AINE tópicos e controlo da asma – uma possível relação de supervisão. Respir Med 2016; 118: 1-3.
- Criscione VD, et al: Actinic keratoses: Natural history and risk of malignant transformation in the Veterans Affairs Topical Tretinoin Chemoprevention Trial. Cancro 2009; 115: 2523-2530.
- Tan IJ, Pathak GN, Silver FH: Topical Treatments for Basal Cell Carcinoma and Actinic Keratosis in the United States (Tratamentos tópicos para o carcinoma basocelular e a queratose actínica nos Estados Unidos). Cancros (Basileia) 2023; 15(15): 3927.
PRÁTICA DE DERMATOLOGIA 2023; 33(5): 32-34
InFo ONCOLOGY & HEMATOLOGY 2023: 11(5): 38-39
Imagem da capa: Future FamDoc, wikimedia