El panorama terapéutico en el campo de la dermatitis atópica está cambiando. El espectro de biológicos e inhibidores de JAK se ha ampliado. Los datos de los estudios atestiguan la gran eficacia de todas las terapias sistémicas modernas disponibles en la actualidad. Las diferencias más significativas se refieren a los respectivos perfiles de efectos secundarios y a su manejo.
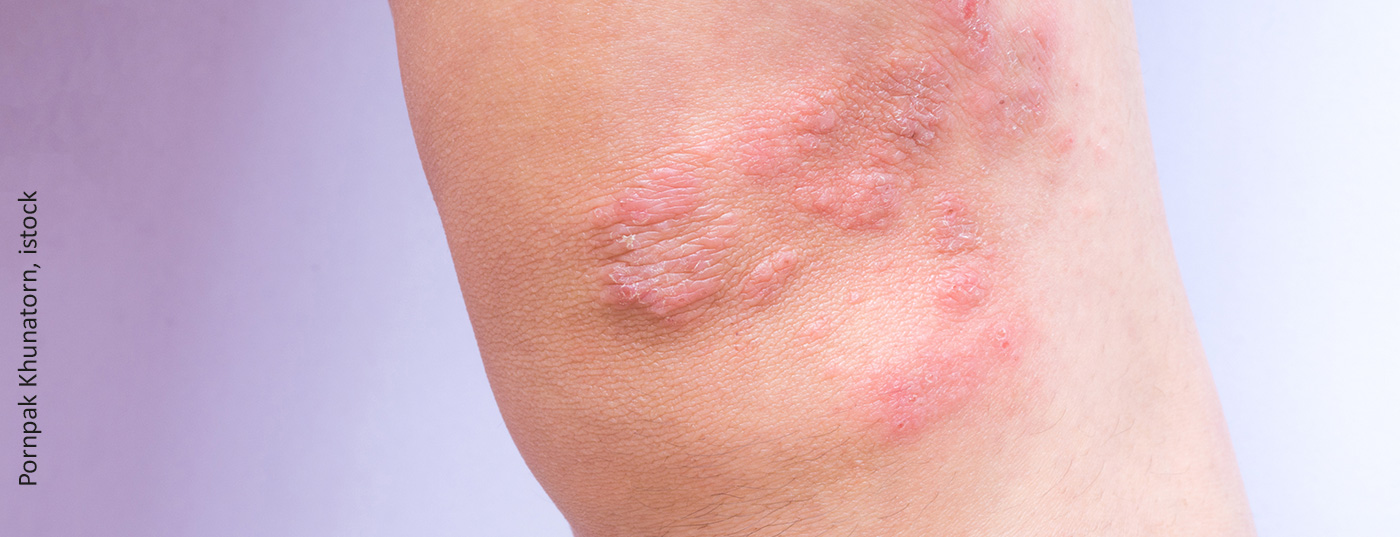
Según la comprensión actual de la enfermedad, la dermatitis atópica es una enfermedad sistémica con una etiología multifactorial que incluye componentes epidérmicos e inmunológicos, explicó el Dr. med. Peter Radny, dermatólogo en consulta privada y director del Derma-Study-Center de Friedrichshafen [1]. Aunque los cursos de la enfermedad son muy diferentes, los pacientes de neurodermatitis tienen algo en común: “El picor es muy estresante para los pacientes”, subraya el dermatólogo [1].
Educación del paciente: comunicar el modelo explicativo
A menudo, el picor provoca alteraciones del sueño, que se traducen en dificultades de concentración y menor rendimiento durante el día. El ciclo picor-rascado y las lesiones por rascado que lo acompañan también provocan que los irritantes penetren en la piel con mayor facilidad. Además de síntomas como la xerosis y el eczema, puede desarrollarse una infección bacteriana o micótica secundaria. Comunicar a los pacientes que la dermatitis atópica puede explicarse por una interacción de predisposición genética, factores desencadenantes y desencadenados puede ser una tarea difícil en algunos casos. “Hay que ir al encuentro de los pacientes allí donde están”, resume el dermatólogo [1]. Esto también significa abordar los modelos explicativos subjetivos de los pacientes. La paciencia y la comprensión son factores que favorecen la adherencia. El hecho de que una desregulación del sistema inmunitario esté implicada en la dermatitis atópica se demuestra, por ejemplo, por el hecho de que se han detectado concentraciones aumentadas de citocinas proinflamatorias tanto en la piel lesional como en la no lesional de pacientes con neurodermatitis [2].
Terapia antiinflamatoria: evaluación periódica del curso
El esquema de terapia escalonada anclado en la directriz sigue siendo válido, dijo el ponente, aunque la directriz se revisa continuamente para integrar las nuevas sustancias activas aprobadas [1,3]. Mientras que el eccema leve puede controlarse normalmente con terapia local antiinflamatoria (preparados tópicos de cortisona o inhibidores de la calcineurina), la terapia sistémica debe considerarse como muy tarde para los estadios 3 ó 4 de gravedad [1]. En particular, una dermatitis atópica moderada o grave insuficientemente controlada puede mermar considerablemente la calidad de vida de los afectados. La terapia sistémica antiinflamatoria puede interrumpir la cascada inflamatoria característica, lo que a menudo produce un alivio significativo de los síntomas. Para evaluar el curso de la terapia en las fases agudas o en la fase de estabilización y mantenimiento bajo tratamiento sistémico, el conferenciante recomienda el uso de la “Herramienta de prueba de evaluación de la neurodermatitis” (NETT), un cuestionario significativo y practicable [4]. “Esto sólo lleva 1-2 minutos y documenta que todo se ha tenido en cuenta durante la terapia”, explica el ponente [1]. Entre otras cosas, se registran la gravedad y los efectos de la terapia tras un determinado periodo de tratamiento (por ejemplo, tras 4-6 semanas).
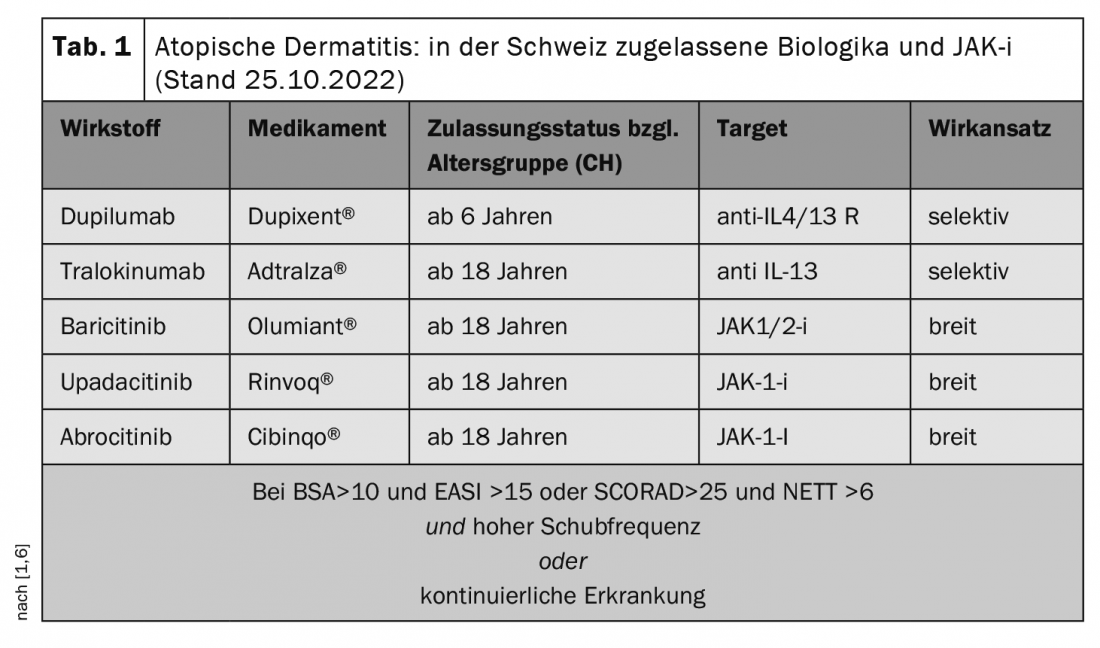
Los biológicos se dirigen a dianas extracelulares
Una terapia sistémica eficaz y bien tolerada puede mejorar significativamente el funcionamiento y el bienestar de los pacientes. “El dupilumab fue el primer anticuerpo aprobado y con el que hemos estado trabajando en esta indicación durante más tiempo hasta ahora”, afirma el Dr. Radny [1]. En consecuencia, actualmente se dispone de la mayor cantidad de datos y experiencia sobre este biológico, que se dirige a la cadena alfa del receptor de IL-4 tipo I y al receptor de IL4/IL13 tipo II, bloqueando así la acción de dos citocinas clave de la inflamación atópica [3]. Dupilumab está aprobado para la indicación neurodermatitis en Alemania para adultos desde 2017 y para adolescentes a partir de 12 años desde 2019. A esto le siguió en 2021 la aprobación del anticuerpo anti-IL-13 tralokinumab. Ambos productos biológicos se administran en forma de inyecciones. No se requiere el cribado de la tuberculosis y es posible la vacunación con vacunas inactivadas o inactivantes. Los efectos secundarios más comunes de los dos biológicos son la conjuntivitis y la blefaritis, aunque éstos se producen comparativamente con menos frecuencia con el tralokinumab. Para los pacientes que muestran una buena respuesta pero tienen una conjuntivitis que persiste a pesar del cuidado del margen del párpado, las gotas oculares y la película hialurónica sustitutiva de la lágrima, el ponente recomienda considerar la ciclosporina A 1% como tratamiento de intervalo. El requisito previo es que los pacientes estén motivados y sean cumplidores. “Los colirios de ciclosporina pueden ser una solución realmente buena”, subraya el dermatólogo [1].
Los inhibidores de JAK interfieren en la vía de señalización intracelular
Los inhibidores de la quinasa Janus (JAK-i) tienen un mecanismo de acción ligeramente diferente al de los biológicos. Esto se debe a que inducen sus efectos antiinflamatorios influyendo en la vía intracelular JAK-STAT. El rápido inicio de acción de esta clase de compuestos puede ser beneficioso para los pacientes en determinadas situaciones, como los que sufren una recaída aguda y tienen un acontecimiento importante en breve [1]. El uso de un JAK-i también puede ser preferible para los pacientes que prefieren la terapia oral al tratamiento inyectable. Sin embargo, se requieren más pruebas de laboratorio antes y durante la terapia con JAK-i que con los biológicos. La profilaxis obligatoria de la infección incluye el diagnóstico de exclusión de la tuberculosis y la comprobación del estado de vacunación contra la hepatitis. Los posibles efectos secundarios del JAK-i son la nasofaringitis, las infecciones del tracto respiratorio superior, el dolor de cabeza y el herpes simple. En cambio, la conjuntivitis y la blefaritis son poco frecuentes [5].

Agentes sistémicos en fase de desarrollo: ¿”próximamente”?
Todos los biológicos y JAK-i aprobados actualmente tienen muy buenas tasas de respuesta. El Dr. Radny subraya que la decisión sobre qué fármaco de terapia sistémica utilizar debe basarse principalmente en lo que mejor se adapte al paciente [1]. Sin embargo, en la realidad, hay pacientes que no consiguen un resultado terapéutico satisfactorio, aunque se intente todo. El arsenal terapéutico podría ampliarse pronto para incluir otras terapias sistémicas. Además del anticuerpo anti-IL-13 lebrikizumab, el anticuerpo monoclonal nemolizumab dirigido contra la IL-31 también se encuentra en fases avanzadas de desarrollo clínico. Y en JAK-i, dos agentes de aplicación tópica se encuentran en ensayos clínicos de fase III: los datos sobre el ruxolitinib (anti-JAK-1/2) y el delgocitinib (anti-JAK-1/2) son prometedores. Además, se puede sentir curiosidad por los resultados de estudios posteriores sobre el etrasimod, un modulador del receptor de S1P, del que se dispone actualmente de datos de un estudio de fase IIa [1].
Congreso: Bodensee Dermaconsil
Literatura:
- “Evolución actual de la dermatitis atópica”, Dr. med. Peter Radny, Bodensee Dermaconsil, 22.10.2022
- Brunner PM, Guttman-Yassky E, Leung DY: La inmunología de la dermatitis atópica y su reversibilidad con terapias de amplio espectro y dirigidas. J Allergy Clin Immunol 2017; 139(4S): S65-S76.
- Actualización de la terapia sistémica para la dermatitis atópica a la directriz dermatitis atópica, fase de desarrollo: S2k – 2020. Número de registro AWMF: 013-027. www.awmf.org,(última consulta: 25.10.2022)
- Kurzen H, et al: Atopic dermatitis – A practical treatment path. www.prof-kurzen.de/upload/59487095-Kurzen-et-al.-AD-Behandlungspfad-2020…,(última consulta: 25.10.2020).
- Simpson EL, et al: Baricitinib en pacientes con dermatitis atópica de moderada a grave y respuesta inadecuada a los corticosteroides tópicos: resultados de dos ensayos aleatorizados de fase III en monoterapia. Br J Dermatol 2020; 183(2): 242-255.
- Información sobre medicamentos, www.swissmedicinfo.ch,(última consulta: 25.10.2022)