Las causas de los cambios medulares en las vértebras son múltiples. Las noxas inflamatorias, tumorales y traumáticas como desencadenantes suelen provocar un edema de la esponjosa. En el contexto de las afecciones vertebrales degenerativas, el edema, la fatificación o la esclerosis de la esponjosa pueden documentarse en términos de morfología de la imagen. La tomografía por resonancia magnética, en particular, es el método de elección en este caso.
Las lesiones degenerativas de la médula vertebral casi siempre van acompañadas de cambios degenerativos del disco y son el resultado de fisuras de las interfases con el consiguiente edema de la esponjosa o el brote de tejido fibrovascular [1]. En este caso, las interfaces corticales aparecen intactas en los exámenes de imagen, en contraste con la espondilodiscitis, que se asocia a cambios óseos, especialmente a la destrucción de las placas terminales vertebrales. Los cambios medulares crónicos y agudos también pueden detectarse de forma simultánea y multisegmentaria [2,3]. Los cambios pueden producirse en la columna cervical, torácica y lumbar, principalmente lumbar. La extensión de la degeneración y la carga determinan los síntomas, que pueden ser lumbares o lumboisquialgiformes de intensidad variable.
El edema óseo esponjoso debido a un traumatismo también puede producirse tras contusiones vertebrales, tras un latigazo cervical como resultado de una compresión segmentaria o en relación con fracturas (por ejemplo, sinterización osteoporótica). Estas reacciones de la médula ósea, también llamadas “hematoma óseo” [4], visualizan el edema de la médula ósea inducido por el traumatismo, los componentes sanguíneos, las fracturas microtrabeculares y también los procesos reparativos ya iniciales con formación de tejido fibrovascular. La anamnesis exacta indica el tipo de cambios traumáticos que cabe esperar.

Los cambios degenerativos de los discos intervertebrales, las espondilosis y las espondiloartrosis pueden evaluarse fácilmente mediante tomografía computerizada. Sin embargo, en comparación con la IRM, la TC presenta déficits considerables en la detección de cambios medulares relacionados con la carga, como el edema de la esponjosa. Sin embargo, el diagnóstico de fractura pura sigue siendo dominio de la radiografía y especialmente del TAC, pero las fracturas radiológicamente ocultas (microtrabeculares) sólo se detectan mediante IRM [4] o como hallazgos inespecíficos mediante gammagrafía esquelética.
Los exámenes por resonancia magnética en el diagnóstico del esqueleto, así como de otras regiones orgánicas del cuerpo humano, se apreciaron poco después de su introducción en la rutina clínica. La diferenciación no invasiva de las inflamaciones del sistema esquelético fue una de las principales ventajas del método, además de la visualización multiplanar de los procesos patológicos y la ausencia de exposición a la radiación [5].
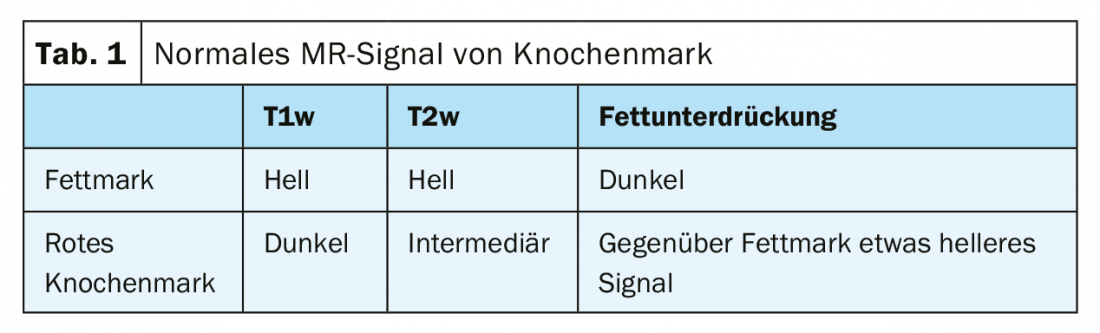
La médula ósea normal muestra una señal equivalente a la grasa en adultos (Tab. 1), la médula ósea roja es diferenciable [6]. La aplicación intravenosa de medio de contraste no produce ningún cambio relevante de la señal en la cavidad medular sana [7], mientras que las zonas de hueso esponjoso alteradas edematosamente muestran un aumento de la señal independientemente de la causa.
El patrón de propagación de los cambios medulares patológicos bien puede ser patognomónico, especialmente también en el caso de la siembra difusa de las lesiones en el contexto de enfermedades tumorales, incluidas las hematológicas, subyacentes. Las enfermedades inflamatorias deben diferenciarse. Si se ha producido un traumatismo y hay síntomas clínicos claros, la RM está indicada para visualizar fracturas radiográficamente ocultas con “hematoma óseo”. Esto se aplica tanto al tronco esquelético como a la periferia esquelética [8].
Los cambios degenerativos de los segmentos vertebrales se suman a los cambios del disco intervertebral y a las reacciones óseas, que en la fase aguda se acompañan de edema de la esponjosa subcondral, y en la fase crónica de degeneración grasa de la esponjosa subcondral [6,9]. Éstos muestran entonces una amplificación de la señal en las secuencias T1w y T2w, verificada por la atenuación de la señal en las mediciones con supresión de grasa. A menudo se detectan aposiciones óseas en las placas terminales vertebrales en el contexto de la espondilosis deformante y también artrosis de las articulaciones facetarias.
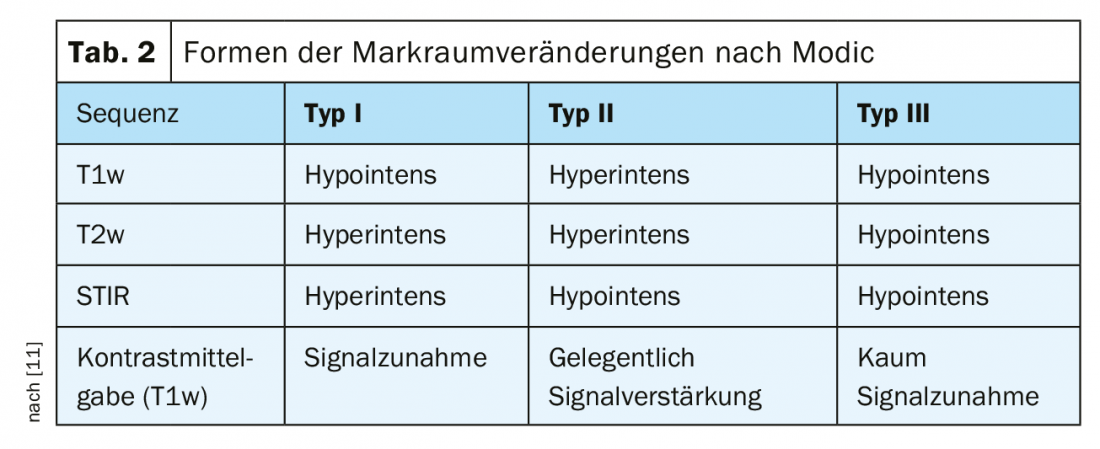
Se pueden distinguir tres tipos de cambios medulares, clasificados según Modic [10], (Tab. 2), que muestran rasgos característicos en las secuencias T1w y T2w [1].
Literatura:
- Burgener FA, Meyers SP, Tan RK, Zaunbauer W: Diagnóstico diferencial en resonancia magnética. Stuttgart, Nueva York: Georg Thieme Verlag 2002; 314.
- Erlemann R, Hoogeveen A: La espondilitis y sus diagnósticos diferenciales. Radiología up2date 2; 2012; 12: 163-184.
- Marshman LA, Metcalfe AV, Krishna M, Friesem T: ¿Son las zonas de alta intensidad y los cambios módicos mutuamente excluyentes en los discos degenerativos lumbares sintomáticos? J Neurosurg Spine 2010; 12(4): 351-356.
- Breitenseher M: El MR-Trainer de extremidades inferiores. Stuttgart, Nueva York: Georg Thieme Verlag 2003; 28.
- Paushter DM, et al: Resonancia magnética. Principios y aplicaciones. Mes Clin North Am 1984; 68(6): 1393-1421.
- Sartor K: Neuroradiologie, Stuttgart, Nueva York: Georg Thieme Verlag, 2ª edición completamente revisada y ampliada 2001; 330.
- Brambs, H.-J. (ed.): Radiology Update ’04. mpm Pohlheim 2004; 11.
- Rummeny EJ, Reimer P, Heindel W (eds.): Tomografía por RM de cuerpo entero. Stuttgart, Nueva York: Georg Thieme Verlag 2002; 579.
- Thiel HJ: Diagnóstico por imagen seccional de la columna vertebral (1.10). Cambios medulares de la columna vertebral. Diálogo MTA 2010; 11: 966-968.
- Boisson M, et al: Discopatía activa: una realidad clínica. RMD Open 2018; 17: 4(1):e000660
- Stoller DW: Imágenes por resonancia magnética en ortopedia y medicina deportiva. Volumen dos – extremidad superior. Baltimore: Lippincott Williams&Wilkins, 3ª edición, 2007: 1980-1982.
PRÁCTICA GP 2020; 15(2): 30-32