Los valores hepáticos elevados deben tomarse siempre en serio y aclararse, ya que sólo así podrá tratarse la causa y evitarse la progresión gradual de la enfermedad hepática. Este artículo ofrece una visión general de las actuales normas de Buenas Prácticas Clínicas.
El estado de nuestro órgano metabólico central, el hígado, figura en todos los diagnósticos básicos de laboratorio y, por tanto, el médico se encuentra con él todos los días. Sin embargo, si se detectan valores hepáticos elevados, a menudo existe incertidumbre en cuanto a su posterior aclaración. La variedad de causas hepáticas, biliares y extrahepáticas contrasta no pocas veces con elevaciones leves de laboratorio y pacientes asintomáticos. Esto desaconseja realizar más diagnósticos. Sin embargo, si no se trata, un proceso inflamatorio crónico puede conducir a una remodelación cirrótica del hígado y a las complicaciones resultantes. Aclarar las causas, la mayoría de las cuales pueden tratarse o influenciarse, es por tanto el paso central para prevenir la progresión de la enfermedad hepática aguda en enfermedad hepática crónica o de la enfermedad hepática crónica en enfermedad hepática cirrótica.
Un sencillo diagnóstico básico que puede realizarse en cualquier consulta de medicina general ya permite una primera categorización eficaz y, por tanto, un diagnóstico posterior racional. A continuación se presentará este procedimiento a modo de ejemplo.
Diagnóstico hepatológico básico
Todo estudio hepatológico comienza con la toma de valores hepáticos completos, anamnesis, exploración clínica y ecografía hepática (Tab. 1). En las enfermedades hepáticas, los antecedentes suelen proporcionar la pista central de la etiología y, por lo tanto, se consideran el examen individual más importante en el esclarecimiento de los valores hepáticos elevados. El examen clínico también puede revelar estigmas de enfermedad hepática crónica como nevus en araña, eritema palmar, etc. Por último, la ecografía responde a la pregunta de la presencia de remodelación crónica o cirrosis. Además, aclara las causas vasculares como la trombosis de la vena porta, diagnostica la esteatosis o incluso los tumores y, en el caso de las constelaciones colestásicas de laboratorio, decide si la colestasis está realmente presente.
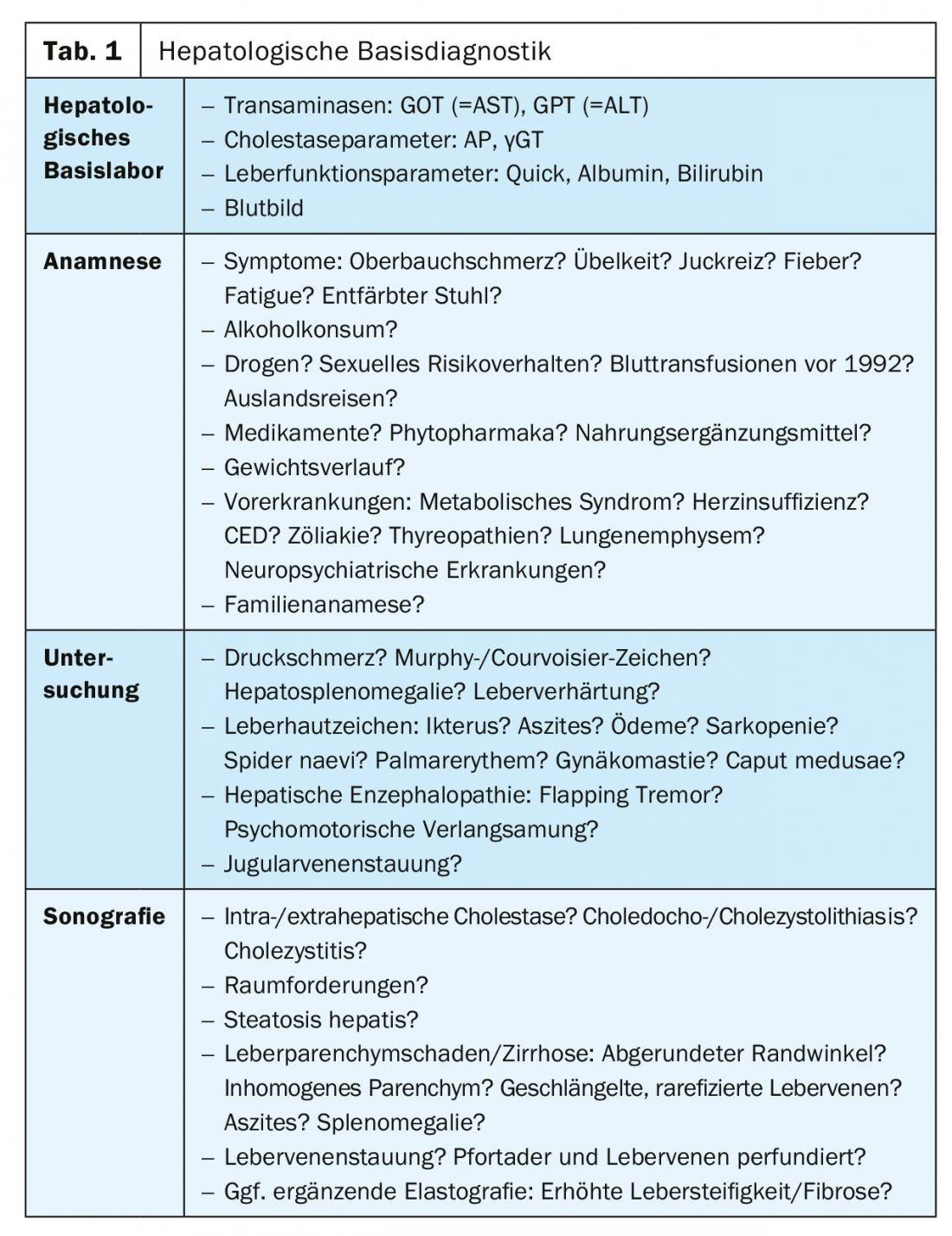
La química de laboratorio distingue entre los valores que indican daño hepático y los que proporcionan información sobre la función hepática. Este último está representado por los parámetros de síntesis Quick (INR) y albúmina, así como por el parámetro de excreción bilirrubina y puede verse limitado en la cirrosis hepática, pero también en la insuficiencia hepática aguda.
El daño hepatobiliar agudo o crónico puede manifestarse por la elevación de las transaminasas y los parámetros de colestasis. Las transaminasas GOT (=AST) y GPT (=ALT) indican inflamación de las células hepáticas (hepatitis) o necrosis. En la mayoría de los casos, la GPT específica del hígado es la principal elevación; sin embargo, en el caso del alcohol u otras causas tóxicas, suele elevarse la GOT. La fosfatasa alcalina (FA) y la gamma-glutamiltransferasa (γGT) constituyen los parámetros de la colestasis. Ambos valores deben considerarse siempre conjuntamente, ya que un aumento aislado de la PA también puede deberse a enfermedades óseas y un aumento aislado de la γGT puede deberse a una serie de causas inespecíficas que no requieren mayor aclaración.
El aumento de la bilirrubina tiene un papel especial, ya que puede indicar una colestasis (poshepática), así como una hepatitis aguda o un deterioro de la función hepática (intrahepática). Si se produce de forma aislada y cursando con afectación indirecta, suele deberse a una hemólisis (prehepática) o a la enfermedad de Meulengracht.
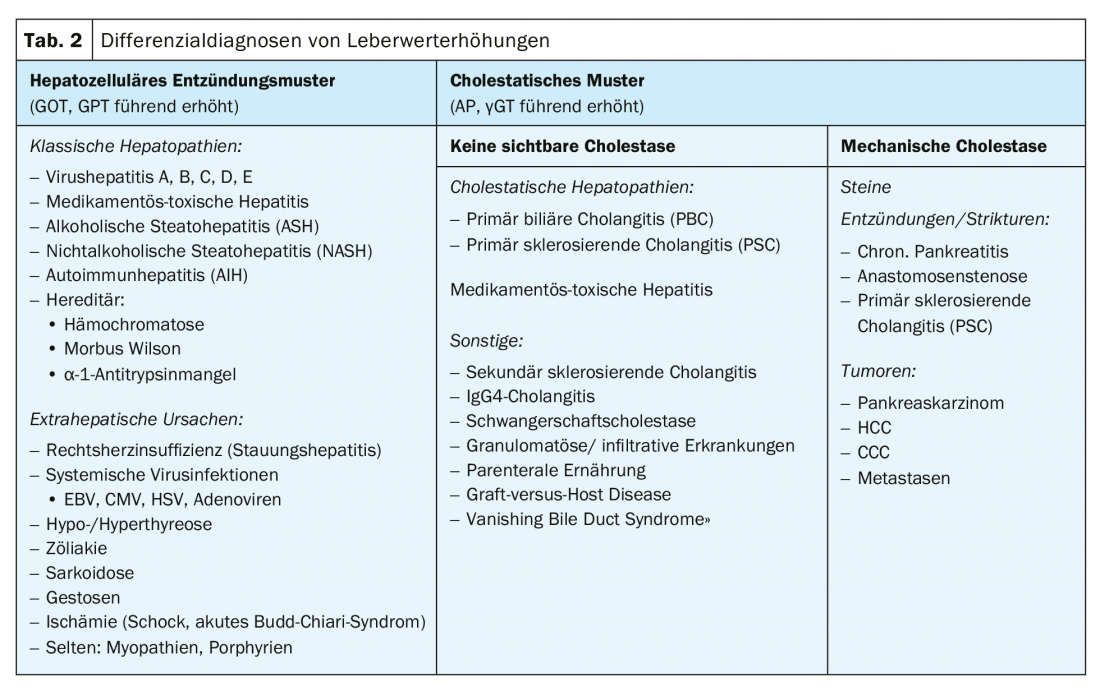
La química de laboratorio puede distinguir un “patrón inflamatorio hepatocelular” con transaminasas elevadas principales de un “patrón colestásico” con parámetros de colestasis elevados principales [1,2]. Diferentes diagnósticos diferenciales pueden subsumirse en ambos patrones (Tabla 2). Estos diagnósticos diferenciales pueden subdividirse etiológicamente mediante la evaluación ecográfica de los conductos biliares. Además, el diagnóstico básico permite determinar si se trata de una enfermedad aguda, posiblemente sintomática, con valores a menudo varias veces superiores a la norma superior, o de una constelación crónica, en su mayoría asintomática, con un aumento leve de los valores hepáticos, y si ya existe una cirrosis hepática y una restricción de la función hepática. Cuanto más elevados sean los valores hepáticos, más amplio deberá ser el diagnóstico diferencial desde el principio [1].
Caso 1: Hepatitis agudaUna paciente de 40 años presenta ictericia. Las náuseas y los vómitos están presentes desde hace quince días. Es el primer episodio de este tipo; no hay cambios en el color de las heces ni de la orina. Excepto la L-tiroxina para la tiroiditis de Hashimoto, no se toman medicamentos ni fitoterapias. Alcohol: Dos vasos de vino a la semana; no consumir drogas; no viajar al extranjero. Trabaja como educadora. El examen clínico revela una paciente delgada con coloración ictérica de la piel. No hay otros signos cutáneos hepáticos. El abdomen es blando y no doloroso. Los resultados de laboratorio son elevados: GOT 1731U/l, GPT 2236U/l, AP 165U/l, γGT135U/l, bilirrubina total 4,9 mg/dl; los valores normales son: Rápida 110%, albúmina 4,0 g/dl. Ecografía: Parénquima hepático homogéneo, no esteatósico, ángulo marginal agudo, vena porta progrademente perfundida, sin colestasis, vesícula biliar sin observaciones. |
El diagnóstico básico en este caso revela una enfermedad aguda, sintomática e ictérica con transaminasas marcadamente elevadas y sin daño crónico del parénquima hepático. Una causa colestásica de la ictericia – aunque presumible en una mujer sintomática de 40 años – no está presente ni ecográficamente ni por parte de la constelación de laboratorio: Existe un “patrón inflamatorio hepatocelular”. Esta constelación puede resumirse como hepatitis aguda.
En la hepatitis aguda, siempre debe prestarse atención a los indicios de un curso fulminante con insuficiencia hepática aguda. Esto se manifiesta como una disfunción hepática aguda, que puede leerse más directamente en el descenso del valor de Quick, con la aparición simultánea de una encefalopatía hepática. Esto requiere el ingreso inmediato en un centro de hepatología para evaluar la necesidad de un trasplante de hígado. En el presente caso, sin embargo, con un valor de Quick normal y una paciente neurológicamente normal, no hay indicios de ello.
Etiológicamente, en la hepatitis aguda debe considerarse todo el espectro de diagnósticos diferenciales, ya que casi todas las enfermedades hepáticas pueden manifestarse también de forma aguda. Para muchas etiologías, el diagnóstico primario puede reducirse a uno o dos marcadores serológicos (Tabla 3 ). Si el diagnóstico no puede realizarse con estos marcadores, pueden ser necesarias otras investigaciones como la punción hepática o la obtención de imágenes transversales. Dado que muchas enfermedades dejan tras de sí patrones histológicos típicos de daño, la punción hepática debe utilizarse generosamente como herramienta diagnóstica adicional en caso de ambigüedad diagnóstica en la hepatitis aguda.
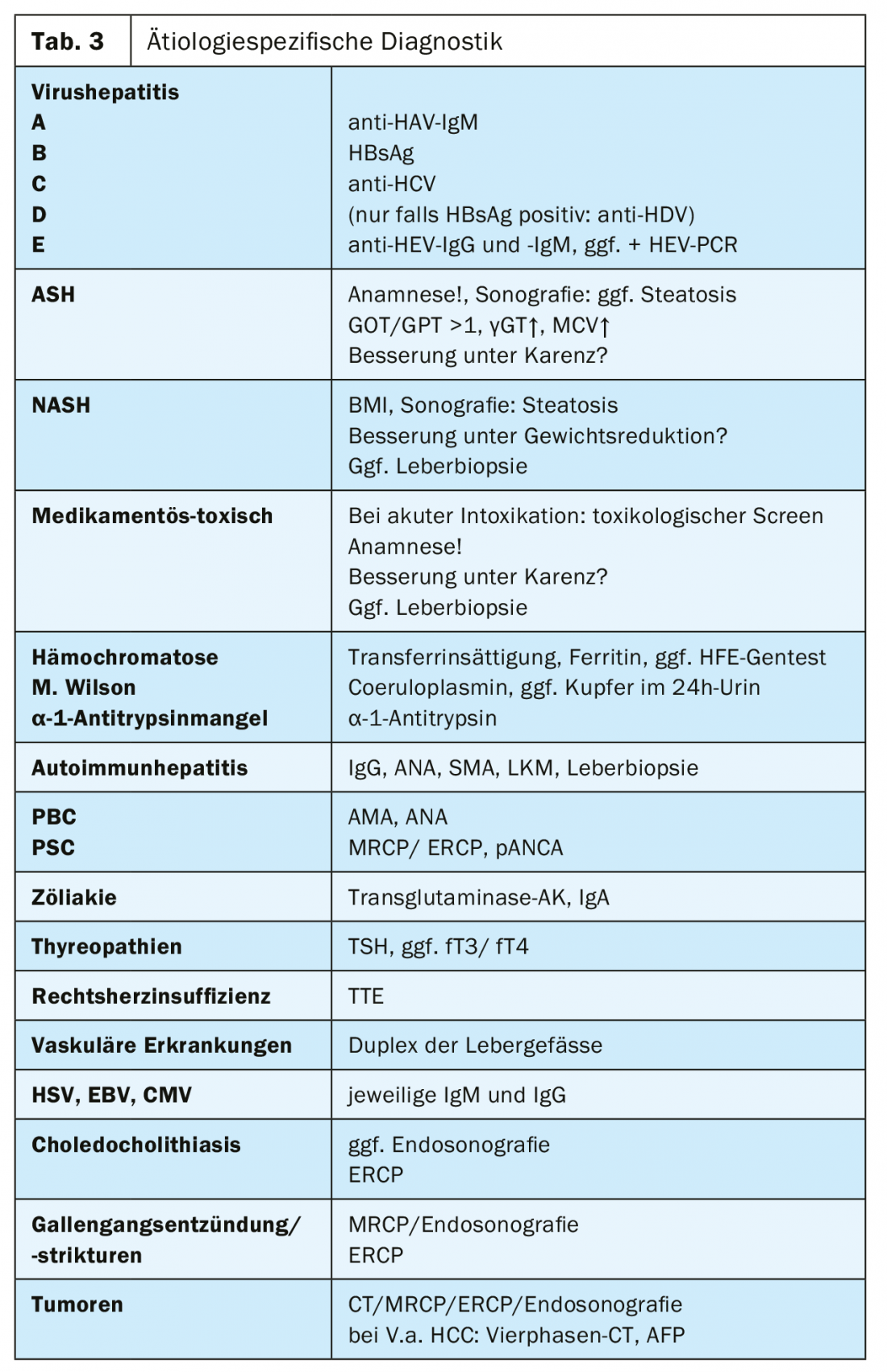
En el presente caso, los diagnósticos básicos no revelaron indicios de hepatitis alcohólica, toxicidad por fármacos, sepsis o insuficiencia cardiaca; no se encontraron causas vasculares ecográficamente. Se añadieron los siguientes diagnósticos para aclarar la hepatitis vírica y las enfermedades hepáticas autoinmunes y hereditarias:
|
Basándose en los resultados, se puede hacer un diagnóstico de infección aguda por el virus de la hepatitis E. Suele estar causada por el consumo de carne de cerdo y de caza insuficientemente cocinada, se cura en pacientes inmunocompetentes y, por lo tanto, en el presente caso sólo requiere una terapia sintomática. El número de casos de hepatitis E ha aumentado significativamente en los últimos años, sobre todo debido a una mayor atención al diagnóstico, y es superior al número de casos de hepatitis A [3]. Por lo tanto, la hepatitis E debe aclararse ya en el diagnóstico primario de la hepatitis aguda.
En general, la hepatitis vírica es el diagnóstico diferencial más importante de la hepatitis aguda, además del daño tóxico. Los desencadenantes pueden ser todos los virus de la hepatitis, que deben someterse a las pruebas correspondientes. Sólo la hepatitis D, que sólo puede producirse como coinfección o sobreinfección con una infección existente por el virus de la hepatitis B, requiere la realización de pruebas cuando se detecta un HBsAg positivo. Mientras que los viajes y los antecedentes alimentarios proporcionan pistas sobre las hepatitis A y E de transmisión fecal-oral, las hepatitis B y C pueden considerarse en pacientes con consumo iv de drogas, conductas sexuales de riesgo o contacto laboral con sangre.
En el presente caso, se descartó la infección por VEB y CMV como causas igualmente comunes de hepatitis aguda. Con marcadores séricos normales del metabolismo del hierro y el cobre, la hemocromatosis y la enfermedad de Wilson pueden considerarse suficientemente improbables. La detección de autoanticuerpos o de IgG elevadas en el laboratorio de inmunología indicaría una hepatitis autoinmune (AIH); una enfermedad que se encuentra típicamente en pacientes de mediana edad con posiblemente otras enfermedades autoinmunes. Se requiere formalmente una biopsia hepática para confirmar el diagnóstico; los resultados histológicos, como IgG, autoanticuerpos y la exclusión de hepatitis vírica, se incluyen en una puntuación para establecer el diagnóstico [4]. La terapia de la HIA se basa en la inmunosupresión con corticosteroides y azatioprina.
Caso 2: Patrón de laboratorio colestásicoEn una paciente de 56 años, se observan los siguientes valores hepáticos elevados durante un control de laboratorio con Quick y albúmina normales: GPT 67 U/l, GOT 61 U/l, γGT 212U/l, AP 431 U/l, bilirrubina total 2,0 mg/dl. Anamnésicamente, la paciente está asintomática salvo por una ligera fatiga. El examen clínico es anodino. Desde el punto de vista ecográfico, no hay colestasis intra ni extrahepática, la vesícula biliar es anodina, no hay lesiones crónicas del parénquima hepático, la perfusión hepática es regular. |
En este caso, son predominantemente los parámetros de colestasis los que están elevados. En esta constelación, la ecografía es la herramienta diagnóstica central para diferenciar entre las enfermedades con colestasis mecánica y las hepatopatías colestásicas sin colestasis visible. Esto determina el procedimiento posterior: una colestasis mecánica sugiere diagnósticos diferenciales como tumores, cálculos o estenosis y casi siempre requiere una CPRE diagnóstico-terapéutica con drenaje biliar. Si es necesario, se añadirá una endosonografía o imágenes transversales (MCRP o TC) para una evaluación más precisa. Un papel especial lo desempeña la colangitis esclerosante primaria (CEP), que afecta a todos los conductos biliares y puede presentarse tanto con estenosis dominante como sin ella y colestasis consecutiva.
También puede producirse un patrón colestásico sin colestasis ecográfica en el daño tóxico por fármacos y en la segunda hepatopatía denominada colestásica además de la CEP, la colangitis biliar primaria (CBP). Al igual que la HIA, ambas enfermedades pertenecen al grupo de las enfermedades hepatobiliares autoinmunes. Clínicamente, la CBP, al igual que la HIA, tiende a afectar a las mujeres, mientras que la CEP, que afecta sobre todo a los hombres, suele asociarse a la enfermedad inflamatoria intestinal. Existen síndromes de solapamiento entre los tres, por lo que deben analizarse todos los marcadores inmunológicos correspondientes. En este caso, se añadieron los siguientes diagnósticos:
|
Se detectaron anticuerpos antimitocondriales (AMA) específicos de la CBP. En el caso de un patrón de laboratorio colestásico crónico, esto ya puede establecer el diagnóstico de CBP [5]. La terapia consiste en la administración de ácido ursodesoxicólico. Esto puede evitar por completo la progresión de la enfermedad en hasta dos tercios de los pacientes.
Debido a su frecuencia general y a los cursos colestásicos descritos, las hepatitis víricas crónicas B y C también se excluyeron en esta paciente sobre la base de sus respectivos marcadores serológicos de cribado. Todas las demás causas de hepatopatía colestásica son muy raras y no requieren pruebas primarias. Sin embargo, si los valores son claramente elevados y el diagnóstico no está claro, debe realizarse una CPRM o una biopsia hepática para aclararlo en caso de duda, incluso con un patrón de laboratorio colestásico.
Caso 3: Cirrosis hepáticaLos valores hepáticos elevados deben aclararse en un paciente de 36 años. El laboratorio muestra los siguientes cambios: GOT 76 U/l, GPT 64 U/l, γGT 101 U/l, AP 40 U/l, bilirrubina total 3,7 mg/dl, Quick 48%, albúmina 3,4 g/dl. Recuento sanguíneo: leucocitos 2,4 mil/µl, plaquetas 45 mil/µl, hemoglobina 14,2 g/dl. La anamnesis reveló unas piernas más gruesas y un ligero picor. Sin problemas de concentración. Aparte de la obesidad, no se conocen enfermedades previas; ni medicación, ni drogas, ni conductas sexuales de riesgo. Alcohol: 2-3 cervezas el fin de semana. Historia familiar vacía. La exploración revela una paciente marcadamente obesa (IMC 45 kg/m2) con ginecomastia, terus esclerénico leve y edema de tobillo. Ecográficamente, el parénquima hepático es hiperecogénico con atenuación del sonido (esteatosis hepatis de grado III), ángulo marginal redondeado y venas hepáticas apenas visibles. A 11 cm/s, el flujo de la vena porta se reduce. Hay esplenomegalia (22×7 cm) sin ascitis. La elastografía complementaria sugiere cirrosis con una rigidez hepática marcadamente aumentada de 38kPa. |
En comparación con los casos anteriores, el diagnóstico de cirrosis hepática debe hacerse aquí a una edad temprana sobre la base de los parámetros de la función hepática y la ecografía con elastografía. En el momento del diagnóstico inicial, debe realizarse un cribado de las complicaciones preexistentes. Además de la ecografía para detectar la presencia de carcinoma hepatocelular (CHC) o ascitis, se incluye la gastroscopia para determinar el estado de las varices.
Encontrar y tratar la etiología en la cirrosis es clave, ya que esto ayuda a mejorar la función hepática y, en algunos casos, incluso la fibrosis. Además, el diagnóstico correcto es un requisito previo para evaluar la opción de un trasplante de hígado.
El índice de masa corporal del paciente y las pruebas de laboratorio de esteatosis sugieren esteatohepatitis no alcohólica (EHNA), una de las principales causas actuales de elevación de las transaminasas y cirrosis hepática. Su frecuencia como motivo de inclusión en la lista de trasplantes de hígado ha aumentado drásticamente en los últimos 15 años [7]. El diagnóstico puede confirmarse mediante una biopsia hepática, que puede mostrar abombamiento, degeneración grasa y necrosis parcial de los hepatocitos, así como infiltrados de células inflamatorias.
|
Valores estándar |
En última instancia, sin embargo, también es un diagnóstico de exclusión, por lo que la clarificación debe proceder de nuevo de forma estructurada. En cuanto a la química de laboratorio, la paciente presenta un patrón inflamatorio hepatocelular con, sin embargo, sólo un leve aumento de las transaminasas en el sentido de una hepatitis crónica asintomática. Normalmente, en el caso de valores elevados hasta el doble de la norma superior, primero habría que esperar a un seguimiento en 1-3 meses [1], para poder distinguir una elevación hepática pasiva inespecífica de una auténtica elevación hepática crónica. Sin embargo, la cronicidad está demostrada en el presente caso con una cirrosis ya existente. Además, también pueden presentarse transitoriamente transaminasas normales en la cirrosis; no obstante, debe aclararse inmediatamente una causa subyacente debido a la urgencia terapéutica. En el espectro de diagnósticos diferenciales, ahora pueden omitirse aquellas enfermedades que por sí solas causan una hepatitis aguda y curativa. Entre ellas se incluyen la hepatitis A y las infecciones sistémicas por el virus del herpes. La hepatitis E debe analizarse en caso de inmunosupresión, ya que en este caso pueden producirse cursos crónicos.
En el presente caso, pudieron excluirse los diagnósticos diferenciales pertinentes de hepatitis crónica:
|
Dos de las causas más frecuentes, la esteatohepatitis alcohólica (EHA) y el daño crónico por fármacos, también pudieron excluirse basándose en la historia clínica. La credibilidad del historial de alcoholemia debe cuestionarse individualmente en cada caso. Si es necesario, se puede llevar a cabo la determinación forense del nivel de CDT, también en relación con un trasplante de hígado.
La prueba de la hepatitis B y C es esencial en el esclarecimiento de la hepatitis crónica, ya que en este caso se dispone de muy buenas opciones terapéuticas: Con la introducción de sustancias antivirales directas para la terapia de la hepatitis C crónica, en los últimos diez años ha sido posible curar la infección en casi todos los pacientes. También se dispone de sustancias antivirales para las infecciones crónicas por hepatitis B que, aunque sólo conducen a la curación en <10%, permiten una supresión viral fiable a largo plazo [6].
La más común de las hepatopatías hereditarias es la hemocromatosis, por lo que en este caso se añadió una prueba del gen HFE en caso de ferritina elevada y saturación de transferrina marcadamente elevada, lo que, sin embargo, la descartaba en el tipo salvaje. En la cirrosis hepática suele encontrarse un aumento de la ferritina como expresión de la inflamación crónica del hígado. La hipergammaglobulinemia y la citopenia también son frecuentes, como en el presente caso. Esto último puede explicarse adecuadamente en el contexto de la pronunciada esplenomegalia aquí presente, que se debe a la hipertensión portal, y no requiere más aclaraciones específicas.
En sinopsis de los hallazgos, este paciente puede ser diagnosticado efectivamente de cirrosis sobre la base de EHNA. Desde el punto de vista terapéutico, actualmente se están probando diversos fármacos en ensayos para la EHNA; sin embargo, aún no se ha demostrado una respuesta relevante. Sin embargo, existe una terapia muy fiable y muy eficaz: la pérdida de peso. Una reducción del peso corporal de >10% conduce a una respuesta en el sentido de una disminución de las transaminasas y del hígado graso en >80% de los casos [8].
Mensajes para llevarse a casa
- Los valores hepáticos elevados deben tomarse siempre en serio y aclararse, ya que sólo así podrá tratarse la causa y evitarse la progresión gradual de la enfermedad hepática.
- Para la primera clasificación en el sentido de un diagnóstico racional eficaz paso a paso, la combinación de anamnesis, exploración, ecografía hepática y laboratorio hepatológico básico (transaminasas, parámetros de colestasis, parámetros de función hepática) ya es suficiente.
- Una buena categorización para diagnósticos posteriores la ofrece la clasificación químico-laboratorial en “patrón inflamatorio hepatocelular” frente a “patrón colestásico”; en este último caso, la evaluación ecográfica de una colestasis mecánica permite una subdivisión posterior.
- Muchas enfermedades ya pueden aclararse mediante sencillos diagnósticos de laboratorio. Como complemento, puede ser necesario realizar una biopsia hepática o un estudio de imagen transversal.
- Cuanto más elevados sean los valores hepáticos, más rápida y ampliamente deberá elegirse el diagnóstico diferencial.
- La presencia de lesiones crónicas del parénquima hepático debe evaluarse siempre en el esclarecimiento de valores hepáticos elevados. Incluso en la cirrosis, el tratamiento de los factores etiológicos y las complicaciones permite influir positivamente en la evolución de la enfermedad.
Literatura:
- Kwo PY, Cohen SM, Lim JK: Guía clínica del ACG: Evaluación de los análisis químicos hepáticos anormales. Am J Gastroenterol 2017; 112(1): 18-35.
- Zimmermann H, et al: Valores hepáticos elevados: ¿y ahora qué? Dtsch Arztebl 2016; 113(22-23): A-1104 / B-924 / C-910.
- Instituto Robert Koch: Infektionsepidemiologisches Jahrbuch meldepflichtiger Krankheiten für 2016. Berlín, 2017.
- Hennes EM, et al: Criterios simplificados para el diagnóstico de la hepatitis autoinmune. Hepatología 2008; 48(1): 169-176.
- Hirschfield GM, et al: EASL Clinical Practice Guidelines: The diagnosis and management of patients with primary biliary cholangitis. J Hepatol 2017; 67(1): 145-172.
- Luxenburger H, Thimme R, Neumann-Haefelin C: Hepatitis vírica: ¿cuándo pensar en ella? Dtsch med Wochenschr 2019; 144(8): 520-527.
- Wong RJ, et al: La esteatohepatitis no alcohólica es la segunda etiología de enfermedad hepática entre los adultos que esperan un trasplante de hígado en Estados Unidos. Gastroenterología 2015; 148(3): 547-555.
- Vilar-Gómez E, et al: La pérdida de peso mediante la modificación del estilo de vida reduce significativamente las características de la esteatohepatitis no alcohólica. Gastroenterología 2015; 149(2): 367-378.
PRÁCTICA GP 2019; 14(6): 9-14