Las mujeres sufren derrames cerebrales con mayor frecuencia y a una edad más avanzada. Las mujeres tienen un peor pronóstico tras un ictus y sufren especialmente los efectos sobre su independencia en la vida cotidiana. Además de los factores de riesgo específicos como el embarazo y el uso de anticonceptivos orales, otros factores de riesgo son especialmente importantes en las mujeres: la hipertensión arterial, la fibrilación auricular y la migraña con aura. Las mujeres están infrarrepresentadas en los ensayos clínicos. Una mayor inclusión de las mujeres en la investigación sobre el ictus es crucial para mejorar los tratamientos futuros.
En Suiza viven más de 4,3 millones de mujeres. Por término medio, las mujeres viven unos 4 años más que los hombres. La naturaleza y el curso de muchas enfermedades difieren entre los sexos. Esto es especialmente cierto en el caso de la apoplejía. Por desgracia, las mujeres están infrarrepresentadas en los ensayos clínicos, lo que limita considerablemente la transferibilidad de los resultados a las mujeres. Para hacer justicia a las diferencias específicas de género entre hombres y mujeres en el ictus, las sociedades profesionales estadounidenses (American Heart Association/American Stroke Association) elaboraron un documento de posición conjunto en 2014 [1]. En este sumario se analizan las directrices que allí se recomiendan para la prevención del ictus isquémico en las mujeres.
Menor incidencia en mujeres jóvenes
El ictus isquémico es mucho más frecuente que el hemorrágico, ya que representa alrededor del 85% de todos los ictus. Gracias a la mejora de las opciones de prevención primaria, la incidencia del ictus isquémico se ha reducido en muchos países occidentales, con un descenso especial en los hombres. La mortalidad por ictus isquémico es de aproximadamente 74,3/100.000 en las mujeres, frente a 78/100.000 en los hombres. La mortalidad es menor en las mujeres jóvenes que en los hombres; sin embargo, con el aumento de la edad, se vuelve similar a la de los hombres y más tarde (alrededor de los 75 años) incluso aumenta por encima de ésta. Además, las mujeres son por término medio mayores en el momento del ictus. Esto está probablemente relacionado con el efecto neuroprotector de las hormonas esteroides femeninas endógenas, como el estrógeno y la progesterona [2]. Esta es también la razón de la menor incidencia de ictus en las mujeres más jóvenes. Con la llegada de la menopausia y el descenso de los niveles hormonales, el efecto protector disminuye. En resumen, aunque la incidencia del ictus en las mujeres es aproximadamente un 25% menor que en los hombres, se producen más ictus en ellas que en ellos en cifras absolutas debido a la mayor esperanza de vida de las mujeres [3].
Recuperación del ictus y éxito de las terapias agudas
Incluso teniendo en cuenta su mayor edad media, las mujeres se recuperan peor del ictus. Tienen menos probabilidades de recuperar las habilidades necesarias para gestionar su vida diaria de forma independiente. Las mujeres se ven afectadas con mayor frecuencia por la depresión tras un ictus, que también tiene un impacto negativo en la calidad de vida [2]. Las razones de esta desventaja en la recuperación no están del todo claras; además de los efectos difíciles de corregir derivados de la diferencia (estadística) de edad entre hombres y mujeres afectados, los factores socioeconómicos también parecen desempeñar un papel.
Por ejemplo, la terapia trombolítica con activador tisular reversible del plasminógeno (rtPA), aunque es al menos tan eficaz en las mujeres como en los hombres, se utiliza con menos frecuencia en las mujeres [4,5]. Esto no puede explicarse por el hecho de que las mujeres soliciten ayuda médica más tarde ante los síntomas de un ictus o lleguen más tarde al hospital. Los estudios han demostrado que las mujeres tenían menos probabilidades de recibir diagnósticos avanzados como ecocardiografías e imágenes cerebrales [6]. Aún no se han aclarado las causas de estas diferencias en el diagnóstico y el tratamiento del ictus entre ambos sexos.
Factores de riesgo
Hipertensión arterial: Además de los factores de riesgo específicos de cada sexo, como el embarazo y el uso de terapia hormonal sustitutiva después de la menopausia, otros factores de riesgo también se distribuyen de forma desigual entre los sexos (Tab. 1) . La hipertensión arterial desempeña aquí un papel importante, ya que influye en el riesgo de ictus en un grado particularmente elevado. Aunque las mujeres tienen menos probabilidades de que se les diagnostique hipertensión arterial antes de la menopausia, la incidencia después de ésta supera a la de los hombres. Por ejemplo, las mujeres que sufren un ictus tienen hipertensión arterial con más frecuencia que los hombres. Al igual que los hombres, se benefician claramente del tratamiento de la hipertensión; el riesgo de ictus puede reducirse en aproximadamente un 38% mediante el control de la tensión arterial, por lo que el tipo de tratamiento es menos importante que alcanzar valores de tensión arterial normotensos [7]. Aunque las mujeres reciben tratamiento para la hipertensión y éste se ajusta con una frecuencia similar a la de los hombres, alcanzar el rango objetivo de presión arterial parece ser más difícil en las mujeres posmenopáusicas que en los hombres de la misma edad. Los efectos secundarios de la medicación para la tensión arterial son más frecuentes en las mujeres. Aparte de los posibles problemas de cumplimiento (hasta ahora no se ha demostrado un cumplimiento más deficiente en las mujeres que toman medicación para la tensión arterial), es probable que los factores específicos del sexo, dependientes e independientes de las hormonas, que intervienen en la regulación sistémica de la tensión arterial y en la modulación local de la resistencia vascular desempeñen un papel en este caso.
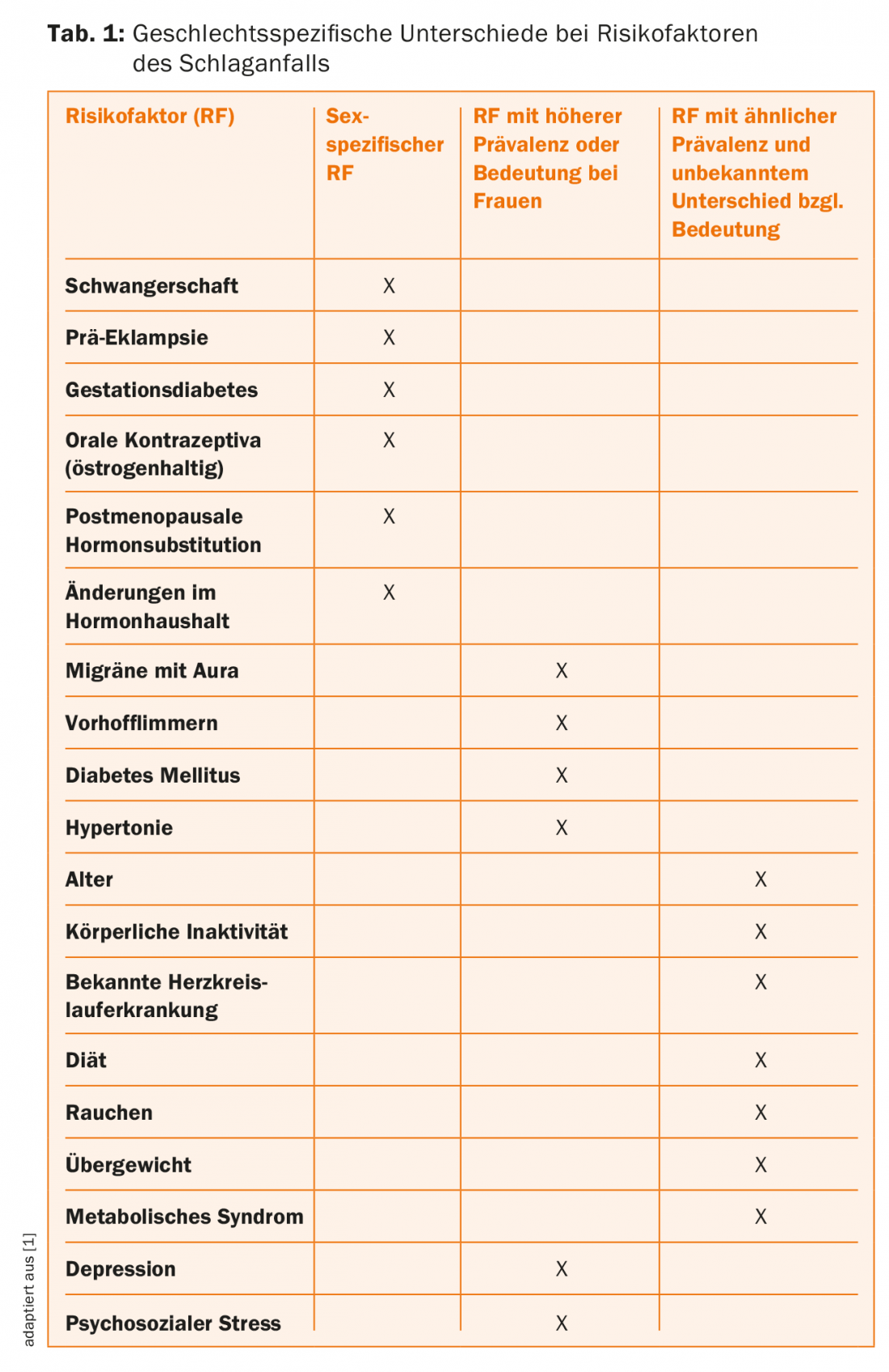
Así pues, aunque existen diferencias en la regulación de la presión arterial y en la respuesta al tratamiento, las recomendaciones actuales para el tratamiento de la hipertensión arterial en la prevención primaria del ictus son las mismas para mujeres y hombres y deben aplicarse de forma coherente en ambos sexos.
Obesidad, síndrome metabólico y factores del estilo de vida: La obesidad es un factor de riesgo independiente del ictus. Especialmente la forma abdominal (perímetro de la cadera >88 cm en las mujeres) se asocia a un mayor riesgo de ictus y se da con más frecuencia en las mujeres que en los hombres. Existe una relación lineal entre el índice de masa corporal (IMC) y el riesgo de ictus, independientemente del sexo. No está claro si la obesidad afecta al resultado del ictus de forma diferente en mujeres y hombres. El síndrome metabólico, que combina varios factores cardiovasculares (obesidad de tipo abdominal, resistencia a la insulina, hipertensión arterial, dislipidemia), parece estar asociado a un mayor riesgo de ictus en las mujeres, y causar más ictus en ellas. Se sospecha que los factores proinflamatorios y protrombóticos son los causantes. Un estilo de vida saludable con mucho ejercicio, una dieta rica en frutas y verduras y baja en ácidos grasos saturados (“mediterránea”), sin fumar y con un consumo moderado de alcohol influye positivamente en el riesgo de ictus en mujeres y hombres [8]. Se recomiendan medidas de apoyo a un estilo de vida saludable tanto para las mujeres como para los hombres en la prevención.
Fibrilación auricular: La fibrilación auricular (Vhfli) aumenta su frecuencia con la edad y es, por tanto, un factor de riesgo de ictus especialmente relevante en las personas mayores (causa de aproximadamente el 25% de los ictus isquémicos en >personas de 80 años). A medida que las mujeres alcanzan una edad más avanzada, el Vhfli es más frecuente en mujeres con ictus. Además, el riesgo de ictus en las mujeres con Vhfli >75 años es mayor que el de los hombres de la misma edad. Esto se refleja en las nuevas puntuaciones que se utilizan para estimar el riesgo embólico y decidir sobre la anticoagulación en pacientes con FA, como la puntuación CHA2DS2-VASc. Según las recomendaciones actuales de la AHA, debe iniciarse la anticoagulación en todas las mujeres >75 años, aunque no existan otros factores de riesgo. El buen efecto de los nuevos anticoagulantes (inhibidores directos e indirectos de la trombina) en comparación con Marcoumar fue comparable en mujeres y hombres en los estudios de registro.
Depresión y estrés psicosocial: La depresión no sólo es una consecuencia conocida del ictus, sino que también aumenta el riesgo de sufrirlo. La importancia es considerable (alrededor de un 35% más de riesgo de ictus con sentimientos autodeclarados de tristeza o depresión durante más de 2 semanas en los últimos 12 meses) [9] y casi igual de pronunciada para ambos sexos. Aún no se ha aclarado la influencia de las terapias o de la forma en que se encuesta la depresión en los estudios. Dado que la depresión y el estrés psicosocial se dan con más frecuencia en las mujeres que en los hombres, cabe suponer que estos factores de riesgo son especialmente importantes en las mujeres.
Migraña con aura: Muchas personas sufren migrañas típicas, las mujeres unas cuatro veces más que los hombres. Sólo la migraña con aura (prevalencia del 4-5%) ha demostrado estar asociada a un mayor riesgo de ictus. Los síntomas del aura pueden ser de naturaleza variable (fenómenos visuales transitorios, parestesias unilaterales con hormigueo, parálisis o trastornos del habla) y suelen aparecer antes de la cefalea migrañosa. El riesgo de ictus se multiplica por 2 aproximadamente en las personas que padecen este tipo de migraña. Si existen otros factores de riesgo, como fumar y tomar anticonceptivos que contengan estrógenos, el riesgo aumenta significativamente. Los ictus migrañosos son menos graves que otros y no suelen provocar limitaciones funcionales relevantes. No obstante, en vista del aumento del riesgo, especialmente para las mujeres con migraña, es importante apoyar el abandono de la nicotina. Se puede considerar la posibilidad de reducir la frecuencia de los ataques de migraña mediante una profilaxis básica, aunque no se ha demostrado que reduzca el riesgo de ictus.
Factores de riesgo específicos de la mujer: Sólo en raras ocasiones se producen accidentes cerebrovasculares durante el embarazo (34/100.000 embarazos). Sin embargo, el riesgo aumenta en comparación con las mujeres no embarazadas de la misma edad, especialmente en el tercer trimestre y el posparto. Las complicaciones durante el embarazo, como la diabetes gestacional, el aumento de la presión arterial y la preeclampsia, se asocian a un mayor riesgo de ictus más adelante. Las directrices recomiendan la profilaxis con dosis bajas de aspirina a partir de la duodécima semana de vida. Semana de embarazo en mujeres con hipertensión arterial crónica primaria o secundaria o hipertensión previa asociada al embarazo. Puede considerarse la administración de suplementos de calcio para prevenir la preeclampsia en mujeres con una ingesta baja de calcio. El tratamiento de la hipertensión arterial debe realizarse con los obstetras asistentes y teniendo en cuenta el perfil de efectos secundarios de los antihipertensivos.
El uso de anticonceptivos orales que contienen estrógenos, frente a las píldoras con progestágenos, se asocia a un riesgo ligeramente mayor de ictus isquémico. El aumento del riesgo es menor que el debido al embarazo. Las mujeres con factores de riesgo adicionales (tabaquismo, hipertensión arterial, edad avanzada, factores protrombóticos) tienen un mayor riesgo adicional con los anticonceptivos orales que contienen estrógenos, por lo que estos preparados deben evitarse en este caso. La terapia hormonal sustitutiva posmenopáusica no se recomienda para la profilaxis primaria o secundaria del ictus debido al aumento del riesgo.
Otras estrategias para la prevención del ictus
Aunque las mujeres se ven afectadas por un ictus con más frecuencia que los hombres, la infrarrepresentación de las mujeres en los estudios de terapia clínica es sorprendente. Esta asimetría también afecta a otros ensayos clínicos ajenos a la neurología. En los estudios sobre tratamiento farmacológico con inhibidores de la agregación plaquetaria, la proporción de mujeres se situó entre el 30-53%, y en los estudios de intervención carotídea sólo entre el 25-34%. Esto implica que los resultados del estudio sólo pueden transferirse a las mujeres de forma limitada. La directriz actual de la AHA establece claramente que se necesita urgentemente una mejor representación de las mujeres en los estudios terapéuticos para poder hacer afirmaciones sobre las diferencias específicas de género. En la situación actual, deberían aplicarse a las mujeres los mismos principios terapéuticos que a los hombres en lo que respecta:
- Estenosis sintomática de grado medio-alto de la arteria carótida interna (estenosis carotídea): Se recomienda la endarterectomía, preferiblemente en las dos semanas siguientes al evento; la colocación de un stent puede ser una alternativa.
- Terapia con aspirina en prevención secundaria; debe iniciarse precozmente.
Para la prevención primaria, debe considerarse el uso de dosis bajas de aspirina en mujeres con mayor riesgo de ictus debido a la diabetes o con un perfil de riesgo vascular elevado si no existen contraindicaciones. El beneficio en términos de prevención del ictus en prevención primaria parece ser ligeramente superior en las mujeres que en los hombres. En la declaración actual no se hicieron recomendaciones para el tratamiento intervencionista preventivo primario de la estenosis carotídea asintomática, ya que de todos modos la situación general de los datos es controvertida en este caso debido a la larga historia de estudios clínicos sobre el tema y a la terapia conservadora, entretanto significativamente mejorada. Si se detecta una estenosis carotídea asintomática de alto grado, busque y ajuste los factores de riesgo e inicie un tratamiento con aspirina.
Mejor examen de los factores específicos de género
Las mujeres se ven afectadas por un ictus con más frecuencia que los hombres, tienen un peor pronóstico y no tienen el mismo acceso a las terapias. Un factor en este caso podría ser la mayor edad en el momento del ictus. Las diferencias biológicas y socioeconómicas son sin duda factores coadyuvantes. Los factores de riesgo están presentes en distinto grado en mujeres y hombres y tienen efectos diferentes sobre el riesgo de ictus. La respuesta a los tratamientos preventivos tampoco es la misma.
Por ello, las mujeres pueden considerarse especialmente vulnerables. Es importante para la práctica descubrir las diferencias en la prevención y crear un tratamiento óptimo también para las mujeres. Un mejor estudio de los factores específicos de cada sexo en el desarrollo del ictus y en la eficacia de las intervenciones terapéuticas puede ayudar a desarrollar terapias que protejan mejor a las mujeres del ictus.
Literatura:
- Bushnell C, et al: Directrices para la prevención del ictus en mujeres: una declaración para profesionales sanitarios de la American Heart Association/American Stroke Association. Accidente cerebrovascular. 2014; 45(5): 1545-88.
- Girijala RL, Sohrabji F, Bush RL: Diferencias de sexo en el ictus: Revisión de los conocimientos y pruebas actuales. Vasc Med. 2016.
- Ovbiagele B.: Tendencias nacionales específicas por sexo en las tasas de ictus hospitalario. J Stroke Cerebrovasc Dis. 2011; 20(6): 537-40.
- Meseguer, et al: Resultados del tratamiento con activador tisular del plasminógeno recombinante intravenoso en función del sexo: un estudio de registro clínico y una revisión sistemática. Accidente cerebrovascular. 2009; 40(6): 2104-10.
- Asdaghi N, et al: Disparidades de sexo en la atención del ictus isquémico: Estudio FL-PR CReSD (Colaboración Florida-Puerto Rico para reducir las disparidades en el ictus). Accidente cerebrovascular. 2016; 47(10): 2618-26.
- Reeves MJ, et al: Diferencias de sexo en el ictus: epidemiología, presentación clínica, atención médica y resultados. Lancet Neurol. 2008; 7(10): 915-26.
- Turnbull F et al: ¿Responden de forma diferente los hombres y las mujeres al tratamiento hipotensor? Resultados de resúmenes de ensayos aleatorios diseñados prospectivamente. Eur Heart J. 2008; 29(21): 2669-80.
- O’Donnell MJ, et al: Efectos globales y regionales de los factores de riesgo potencialmente modificables asociados al ictus agudo en 32 países (INTERSTROKE): un estudio de casos y controles. Lancet. 2016; 388(10046): 761-75.
- O’Donnell MJ, et al: Factores de riesgo de ictus isquémico y hemorrágico intracerebral en 22 países (el estudio INTERSTROKE): un estudio de casos y controles. Lancet. 2010; 376(9735): 112-23.
InFo NEUROLOGÍA Y PSIQUIATRÍA 2017; 15(1): 19-23