Para diagnosticar la diabetes, existen diferentes métodos con ciertas ventajas e inconvenientes. Dado que hoy en día uno de cada dos adultos con diabetes sigue sin ser diagnosticado, se recomienda encarecidamente el cribado a partir de los 40 años. Un criterio para el método de cribado en la práctica es la facilidad de uso. En una de sus presentaciones en la Diabetes Update de Zúrich, el profesor Roger Lehmann comparó los distintos métodos y mostró qué afirmaciones son posibles con ellos. La HbA1c también ha sido aprobada recientemente para el diagnóstico.
HbA1c hace referencia a la hemoglobina glucosilada, por lo que la proporción de HbA1c en la hemoglobina total proporciona información sobre el nivel medio de azúcar en sangre durante las últimas doce semanas. Con una vida media de los eritrocitos (y por tanto de su hemoglobina) de unos 100 días, el valor normal de HbA1c es inferior al 5,5% de la hemoglobina total. “La medición de la HbA1c es extremadamente significativa, no sólo para controlar el curso de la enfermedad, sino también para diagnosticar la diabetes”, afirmó el Prof. Roger Lehmann, médico jefe del Departamento de Endocrinología, Diabetología y Nutrición Clínica del Hospital Universitario de Zúrich y uno de los ponentes principales de Diabetes Update. Además, los criterios de glucemia para el diagnóstico son más sencillos para la HbA1c que para la glucosa plasmática [1].
Ventajas de las mediciones de HbA1c
Con la HbA1c el desarrollo de diabetes en un plazo de cinco años puede predecirse del siguiente modo: con una HbA1c del 5,5-6%, las probabilidades de que se diagnostique diabetes son del 9-25%, la HbA1c 6,0-6,5%, las probabilidades son del 25-50%, es decir, son 20 veces mayores que para un HbA1c del 5,0% [2]. En un estudio se investigó la relación entre la aparición de retinopatía y el valor de HbA1c[3]: El resultado muestra un aumento significativo a partir de un valor del 6,5%, donde el 6,5% corresponde al valor umbral para el diagnóstico de diabetes. Este resultado también demuestra que cuanto mejor es el control de la glucemia, menor es el riesgo de enfermedades secundarias para los pacientes diabéticos.
El Prof. Lehmann también explicó la gran influencia del control de la glucemia de los últimos tres meses en la HbA1c: En el primer mes es del 50%, en el segundo del 25% y en el tercero y cuarto también del 25%. “De este modo, también se puede registrar una mejora en el control de la glucemia al cabo de sólo un mes, por ejemplo, en el caso de un cambio de terapia”. El Prof. Lehmann ve una gran ventaja de la HbA1c en la mejor cartografía de la glucemia crónica. En comparación con la glucosa plasmática en ayunas y la OGGT, las otras ventajas son:
- Se trata de un método de medición normalizado.
- La variabilidad biológica (2%) es inferior a la de la glucosa plasmática en ayunas (12-15%).
- Mejor correlación y predicción de complicaciones secundarias.
- Es preanalíticamente más estable e independiente de la hora del día o del estrés.
- Es el principal parámetro para el ajuste de la terapia.
No obstante, deben tenerse en cuenta ciertas limitaciones; la HbA1c no es adecuada para el diagnóstico en las siguientes afecciones:
- Hemoglobinopatías (HbS, HbC, HbF, HbE),
- Aumento del recambio eritrocitario (anemia hemolítica, transfusión de sangre, hemólisis subclínica en el VIH)
- insuficiencia hepática y renal grave
- Diabetes gestacional o diabetes asociada a la fibrosis quística
- La deficiencia de hierro provoca una HbA1c falsamente alta, la ingesta de dosis elevadas
- La vitamina C y E proporcionan un valor falsamente bajo; en pacientes mayores de 70 años, la HbA1c suele ser un 0,4% superior.
Conversión a simplificar
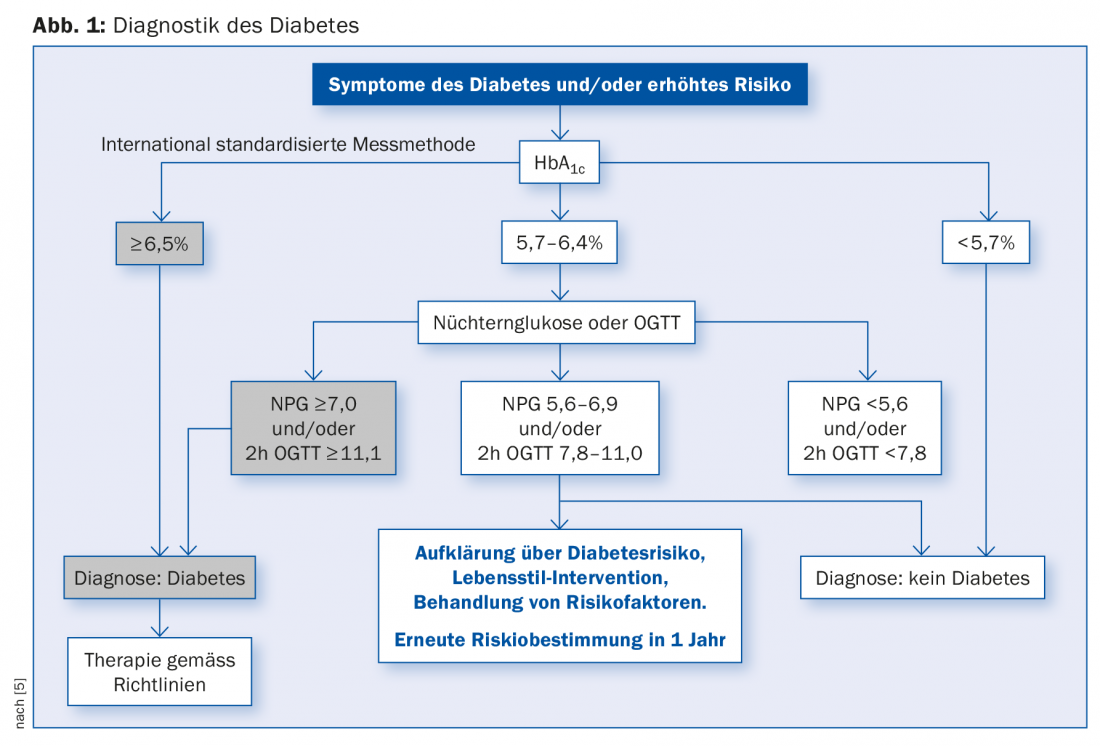
La conversión de la HbA1c en glucosa plasmática media no es lineal, y existen dos estándares: DDCT, que se expresa en porcentaje, y el más reciente IFCC, que se mide en mmol/mol. Para obtener la glucosa plasmática media a partir de la HbA1c, calcule de la siguiente manera: Una HbA1c del 6% corresponde a una glucemia de 7 mmol/l. Añada 1,6 mM por porcentaje de HbA1c [4]. Esto significa que una HbA1c del 7,0% corresponde a una glucemia media de 8,6 mM. El Prof. Lehmann señala que en el futuro estas conversiones se simplificarán para que sean más fáciles de entender para médicos y pacientes. El Prof. Lehmann se refiere aquí al esquema del método de medición normalizado internacionalmente [5], véase la figura 1.
Una comparación de las pruebas para predecir la incidencia acumulada de diabetes a lo largo de cinco a seis años muestra que las predicciones que utilizan la HbA1c son similares a las que utilizan la glucosa plasmática en ayunas o el OGTT con 75 g de glucosa [6]. El estudio Whitehall II examinó la progresión de la diabetes [7], en 6538 personas sin diabetes de entre 35 y 55 años. En el proceso se detectaron 505 casos de diabetes. Las mediciones de glucosa e insulina arrojaron los siguientes resultados: El NPG aumenta dos años antes del diagnóstico de diabetes, la glucosa posprandial seis años antes. En cuanto a la secreción de insulina, el estudio demostró que aumenta cuatro años antes del diagnóstico y disminuye dos años antes, mientras que la sensibilidad a la insulina disminuye más cinco años antes del diagnóstico.
Fuente: Foro de Educación Médica Continua, Actualización en diabetes, presentación “Diagnóstico de la diabetes mellitus”, 24 de noviembre de 2016.
Literatura:
- Diabetes Care 2011; 34: 11-61
- Diabetes Care 2009; 32, en línea el 5 de junio
- Diabetes Care 2010; 33: 1655-73
- Diabetes Care 2008; 31: 1473-78
- Kerner W: Definición, clasificación y diagnóstico, Diabetología 2010; 5: 109-112.
- Declaración de posición de la ADA: Diabetes Care 2003, Suppl. 1, 26: 562-69
- Tabaco AG, et al.: Lancet 2009; 373: 2215-21
PRÁCTICA GP 2017; 12(1): 38-39