La cirugía bariátrica y metabólica no es sólo una opción de tratamiento, sino la más eficaz para los diabéticos de tipo 2 con sobrepeso. Para los procedimientos más importantes que se realizan hoy en día (bypass gástrico Y-Roux o gastrectomía en manga), se dispone de estudios aleatorizados de alta calidad que han demostrado una clara ventaja para el tratamiento quirúrgico. Numerosos estudios demuestran que la cirugía bariátrica y metabólica puede producir mejoras significativas en el control glucémico a través de mecanismos dependientes e independientes del peso.
El número de personas con diabetes mellitus no deja de crecer. Según la Asociación Suiza de Diabetes, casi 50.000 pacientes en Suiza están afectados por la diabetes mellitus, la mayoría de ellos con diabetes de tipo 2. Los pacientes con sobrepeso (obesidad), definido como un índice de masa corporal (IMC) >30 kg/m2, y/o una mayor circunferencia abdominal corren especial riesgo. Cada vez se dan más casos nuevos de diabetes de tipo 2, sobre todo en los sectores de más edad de la población. Estudios recientes muestran también que el número de casos de diabetes tipo 2 sin diagnosticar alcanza el 50% de los casos conocidos [1–3]. Según la Federación Internacional de Diabetes (FID), una organización mundial dedicada a la investigación y el tratamiento de la diabetes mellitus, se prevé que el número de diabéticos de tipo 2 en todo el mundo aumente de 387 millones a más de 592 millones en los próximos 20 años, una cifra desproporcionada con respecto al crecimiento de la población mundial. Una posible explicación de este rápido aumento es que los diabéticos de tipo 2 recién diagnosticados son cada vez más jóvenes, lo que ya ha provocado un aumento adicional de nuevos casos de diabetes de tipo 2 con el creciente número de niños y adolescentes con sobrepeso [1,3].
Consecuencias de la diabetes tipo 2
La diabetes de tipo 2 se define como una HbA1c de >6,0% y/o por la necesidad de terapia antidiabética [3]. La diabetes tipo 2 no tratada o mal controlada conduce tarde o temprano a complicaciones microvasculares y macrovasculares como el infarto de miocardio, el ictus cerebral, la enfermedad arterial oclusiva periférica (EAP) o el deterioro de la función renal e incluso la insuficiencia renal [1,3,4].
El riesgo de que un diabético de tipo 2 con sobrepeso muera de un ictus o un infarto de miocardio aumenta entre 3 y 5 veces en comparación con las personas de peso normal de la misma edad [3–5].
Diabetes de tipo 2 en personas con sobrepeso
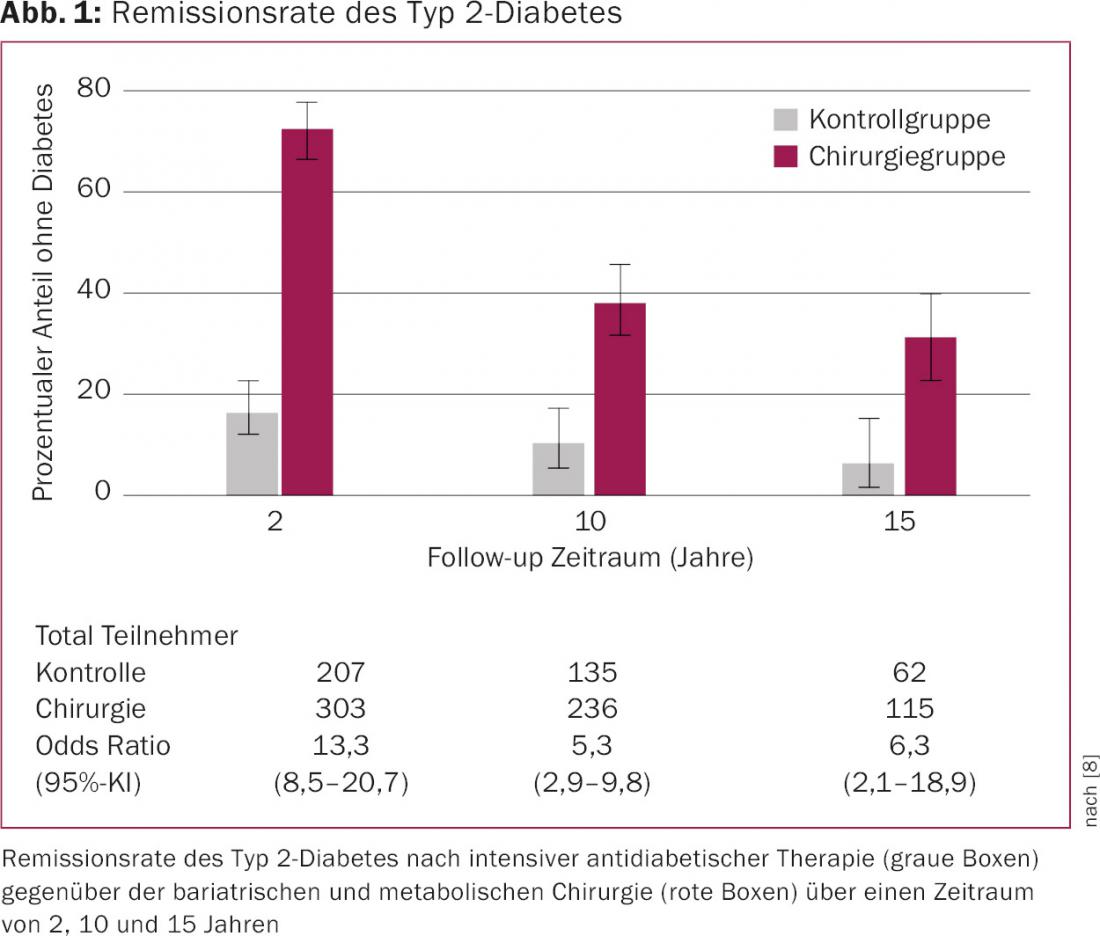
Estudios recientes demuestran que la diabetes tipo 2 en pacientes con sobrepeso podría prevenirse hasta en un 50% de los casos mediante cambios oportunos en el estilo de vida (dieta equilibrada, programa de ejercicio adecuado y medicación) [4,5]. En cambio, la probabilidad de que un diabético de tipo 2 con sobrepeso haga desaparecer su diabetes con este enfoque terapéutico multimodal es pequeña o sólo temporal. En el estudio publicado recientemente por Sjöström et al. la tasa de remisión de la diabetes tipo 2 tras un periodo de 15 años con métodos convencionales era inferior al 6%, mientras que la cirugía bariátrica y metabólica lograba un éxito terapéutico a largo plazo mucho mayor, superior al 30% (Fig. 1) [6–8].
Si se observan las complicaciones tardías, como la tasa de incidencia de infarto de miocardio o ictus cerebral en diabéticos de tipo 2 con sobrepeso que pudieron reducir su peso por medios conservadores, resulta obvio que el riesgo de complicaciones permanece inalterado y, por tanto, no se produce el efecto metabólico deseado [4,5]. Esto sugiere que debería invertirse mucho más en la prevención o detección precoz de la diabetes tipo 2. Los costes sanitarios directos e indirectos asociados al tratamiento de la diabetes de tipo 2 ascienden actualmente a 5.400 millones de francos suizos en Suiza y aumentan cada año [2].
Cirugía bariátrica y metabólica
La proporción de pacientes con intolerancia a la glucosa o diabetes de tipo 2 es de aproximadamente un tercio entre los pacientes bariátricos operados. La rápida mejora del metabolismo del azúcar en sangre se produce a veces en los primeros días tras la intervención, lo que está relacionado con las hormonas incretinas (por ejemplo, el péptido similar al glucagón [GLP] 1). La reducción de peso tras la cirugía bariátrica y metabólica no puede explicar por sí sola esta mejora. Las incretinas se forman sobre todo en la parte inferior del intestino delgado. Si estos segmentos intestinales se trasplantan al tracto gastrointestinal superior o si se acorta el tiempo de tránsito de la pulpa alimentaria, se produce una liberación más rápida y fuerte de hormonas incretinas. Esto conduce a una mejora del metabolismo de la glucosa [6,7]. La cirugía metabólica pretende básicamente utilizar de forma específica este mecanismo hormonal para el tratamiento de la diabetes de tipo 2. Por lo tanto, la cirugía metabólica no tiene como objetivo principal inducir la pérdida de peso, sino mejorar el metabolismo.
El bypass gástrico proximal de Y-Roux y la gastrectomía en manga se encuentran entre las cirugías bariátricas y metabólicas más realizadas en la actualidad [9].
Bypass gástrico Y-Roux
En el bypass gástrico en Y-Roux (Fig. 2), la formación de un pequeño (aprox. 20-30 ml) bolsa estomacal, que se separa del resto del estómago y se conecta a un asa yeyunal que se ha eliminado tras la Y de Roux (gastroyeyunostomía). Esto excluye completamente al duodeno de la pulpa alimentaria, lo que también provoca un aumento de la secreción de GLP-1. La anastomosis en punta de pie suele realizarse 50-100 cm distal al ligamentum Treitz y 150 cm distal a la gastroyeyunostomía. En el caso del bypass gástrico en Y-Roux, esto significa que la longitud de la sección de intestino delgado absorbente suele ser muy superior a 200 cm [9].
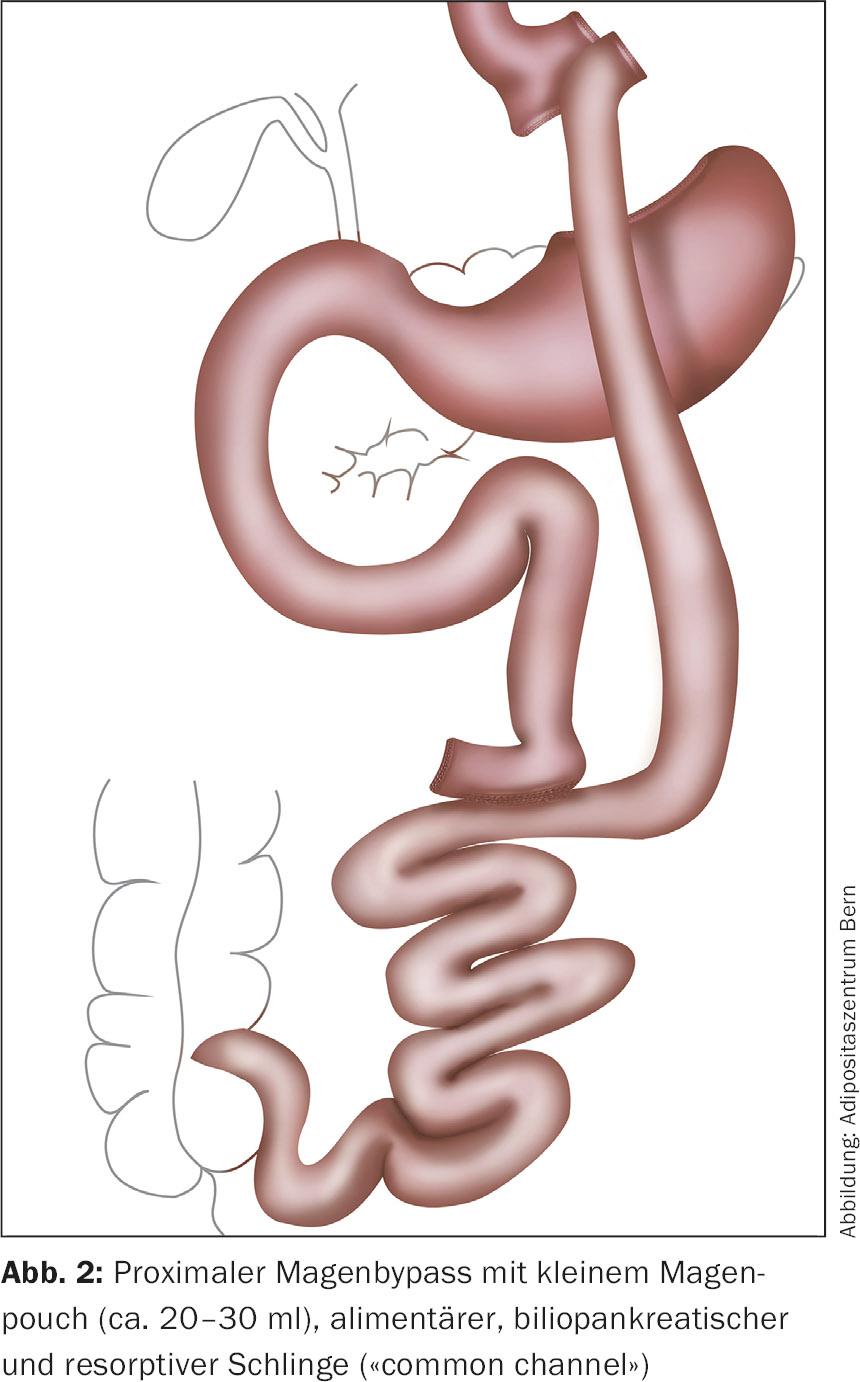
Gastrectomía en manga
En la gastrectomía en manga (Fig. 3) , se reseca más de la mitad del estómago en el lado de gran curvatura, lo que conlleva, por un lado, una restricción alimentaria y, por otro, cambios hormonales similares a los del bypass gástrico de Y-Roux debido al tránsito acelerado de la pulpa alimentaria. El paso esencial de la disección en la gastrectomía en manga es la disección completa de la gran curvatura gástrica próxima a la pared del estómago con seccionamiento de los ligamentos gastrocólico y gastrosplénico junto con los vasa gastricae breves. Una vez completada la disección hasta el muslo diafragmático izquierdo, se inicia la resección con grapadora a unos 4-6 cm por vía oral del píloro bajo una calibración adecuada con una sonda (32-40 francesa). La resección gástrica se recupera a través de una extensión de una incisión con trocar [9].
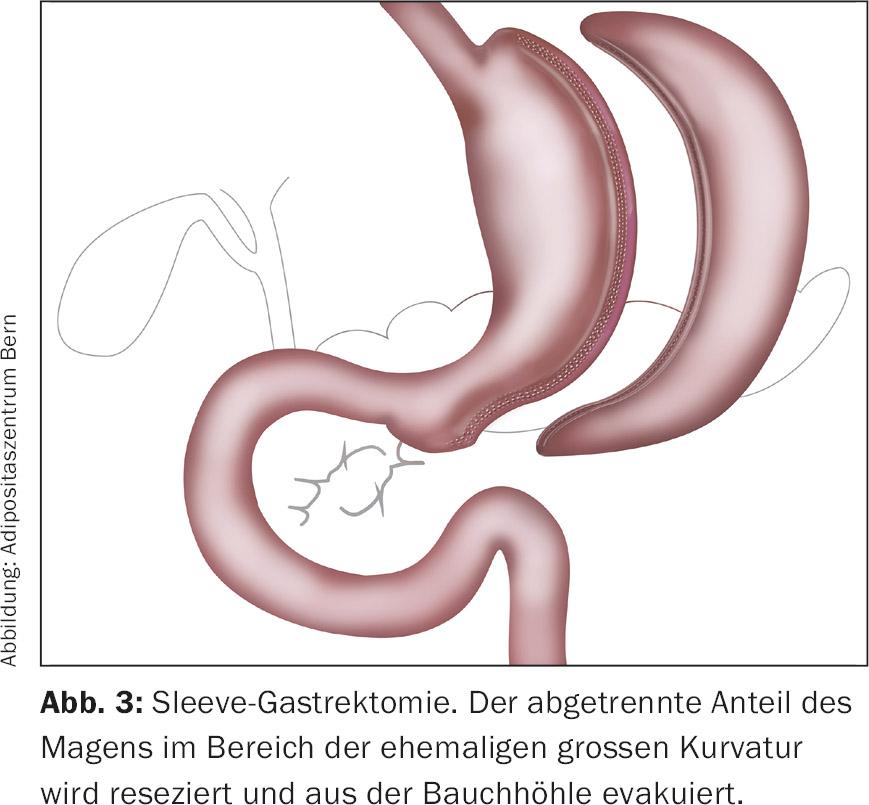
Resultados en relación con la diabetes de tipo 2
Schauer et al. informaron de que la cirugía bariátrica y metabólica junto con una terapia antidiabética intensiva produjo la remisión completa de la diabetes de tipo 2 al cabo de tres años en el 38% (bypass gástrico de Y-Roux) y el 24% (gastrectomía en manga) de los pacientes. Esto fue claramente mejor desde el punto de vista estadístico que la terapia antidiabética intensiva sola, que sólo permitió la remisión en un 5% [6,10]. Además, la pérdida de peso, el uso de medicación antidiabética y la calidad de vida también fueron significativamente mejores en el grupo de pacientes que se sometieron a cirugía.
En un estudio publicado recientemente por Mingrone et al. se demostró el efecto sostenido de la cirugía bariátrica y metabólica en la tasa de remisión de la diabetes de tipo 2 [7]. Todos los pacientes que seguían únicamente una terapia antidiabética intensiva volvían a tener diabetes de tipo 2 al cabo de cinco años, mientras que el 50% de los pacientes que se sometieron a cirugía ya no necesitaban tomar fármacos antidiabéticos. Este estudio destaca la sostenibilidad de la cirugía bariátrica y metabólica frente a la terapia antidiabética intensiva en relación con la diabetes tipo 2.
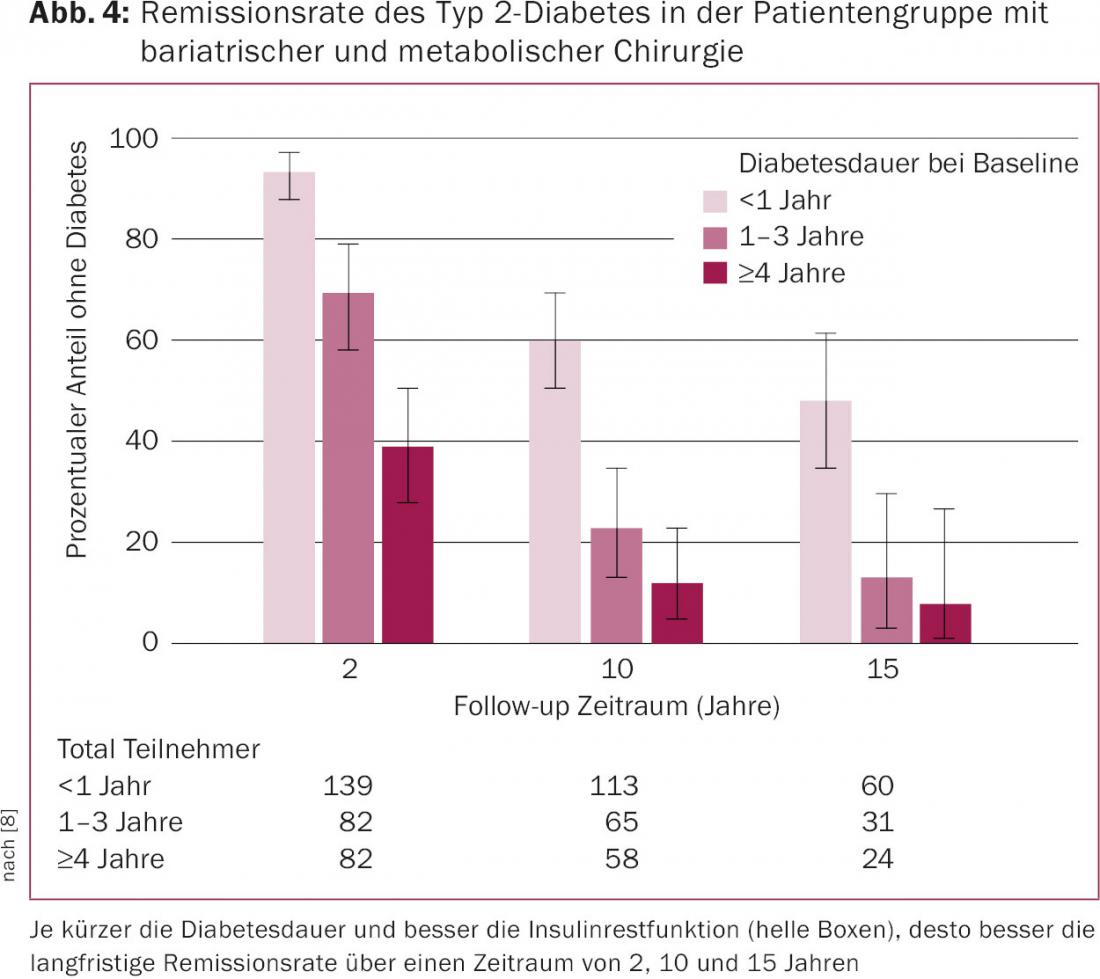
En el Estudio Sueco sobre la Obesidad (SOS) de Sjöström et al. los resultados anteriores también podrían reproducirse en un horizonte temporal de 15 años [8]. Curiosamente, sin embargo, se observaron diferencias significativas en relación con la duración de la diabetes y la función residual de la insulina. Así, los pacientes con una duración más corta de la diabetes obtuvieron resultados significativamente mejores que los pacientes de larga duración con una terapia de insulina instalada (Fig. 4).
¿Quién es apto para la cirugía?
Los criterios más importantes para una intervención quirúrgica son la voluntad del paciente de cambiar su estilo de vida y aceptar la intervención como una ayuda, así como la duración más corta posible de la diabetes. Los pacientes con una diabetes de menos de cinco años de duración y una función residual de insulina suficiente (como indica una necesidad relativamente baja de terapia antidiabética) son elegibles en primer lugar. Los pacientes con muchos años de tratamiento con insulina son mucho menos adecuados para la cirugía bariátrica desde el punto de vista diabetológico, porque la probabilidad de remisión es sólo baja.
El seguimiento de los pacientes de cirugía bariátrica y metabólica es de inmensa importancia para el éxito del tratamiento y la satisfacción del paciente. Por lo tanto, la conformidad del paciente desempeña un papel importante en la evaluación preoperatoria.
Literatura:
- Maruthur NM: La creciente prevalencia de la diabetes tipo 2: ¿aumento de la incidencia o mejora de la supervivencia? Curr Diab Rep 2013; 13(6): 786-794.
- Sociedad Suiza de Diabetes SDG-ASD, www.diabetesgesellschaft.ch
- Kerner W, Bruckel J: Definición, clasificación y diagnóstico de la diabetes mellitus. Exp Clin Endocrinol Diabetes 2014 jul; 122(7): 384-386.
- Yamaoka K, Tango T: Eficacia de la educación sobre el estilo de vida para prevenir la diabetes tipo 2: un metaanálisis de ensayos controlados aleatorizados. Diabetes Care 2005; 28(11): 2780-2786.
- Wing RR, et al: Efectos cardiovasculares de la intervención intensiva en el estilo de vida en la diabetes tipo 2. N Engl J Med 2013; 369(2): 145-154.
- Schauer PR, et al: Cirugía bariátrica frente a terapia médica intensiva en pacientes obesos con diabetes. N Engl J Med 2012; 366(17): 1567-1576.
- Mingrone G, et al: Cirugía bariátrico-metabólica frente a tratamiento médico convencional en pacientes obesos con diabetes de tipo 2: seguimiento a 5 años de un ensayo controlado aleatorizado, abierto y unicéntrico. Lancet 2015 Sep 5; 386(9997): 964-973.
- Sjöström L, et al: Asociación de la cirugía bariátrica con la remisión a largo plazo de la diabetes tipo 2 y con las complicaciones microvasculares y macrovasculares. JAMA 2014 Jun 11; 311(22): 2297-2304.
- Nett PC: Cirugía bariátrica y metabólica. Ther Umsch 2013 feb; 70(2): 119-122.
- Schauer PR, et al: Cirugía bariátrica frente a terapia médica intensiva para la diabetes: resultados a 3 años. N Engl J Med 2014 22 de mayo; 370(21): 2002-2013.
CARDIOVASC 2015; 14(6): 26-29