Cuando se tratan las metástasis óseas, es necesario un debate interdisciplinar para garantizar un régimen terapéutico multimodal óptimo y, por tanto, el mejor resultado posible para el paciente. La radioterapia se considera el tratamiento de elección para las metástasis óseas no complicadas. Son posibles diferentes regímenes terapéuticos. Una fractura patológica debe tratarse primero osteosintéticamente antes de la irradiación. El diagnóstico precoz (terapia en las 24-48 horas siguientes a la aparición de los síntomas) y la sensibilidad a la radiación del tumor son decisivos para el mayor éxito posible de la terapia en la compresión de la médula espinal.
Las metástasis óseas son la causa más frecuente de dolor en los pacientes con tumores [1]. Aparte del dolor, las metástasis óseas pueden provocar otros síntomas como hipercalcemia, fracturas patológicas y compresión de la médula espinal. La aparición de metástasis óseas es la prueba de que la enfermedad tumoral se encuentra en fase de generalización. Así pues, el objetivo del tratamiento es paliativo, independientemente de los resultados a veces muy buenos a largo plazo con metástasis solitarias de carcinoma de tiroides o de células renales.
Objetivos y opciones de la terapia
Las metástasis óseas se producen con mayor frecuencia en el carcinoma de mama, próstata, pulmón y células renales [2]. Los objetivos terapéuticos son la reducción del dolor, la preservación de la función (prevención de fracturas y/o compresión del mieloma), la restauración de la función (estabilización de las fracturas que se hayan producido y/o eliminación de la compresión del mieloma) y la prevención de la reaparición de metástasis locales. Existen varias opciones para tratar las metástasis óseas: terapia conservadora con radiación local, quimioterapia sistémica, terapia hormonal y, en caso necesario, embolización de los vasos tumorales, así como terapia quirúrgica.
Metástasis óseas no complicadas
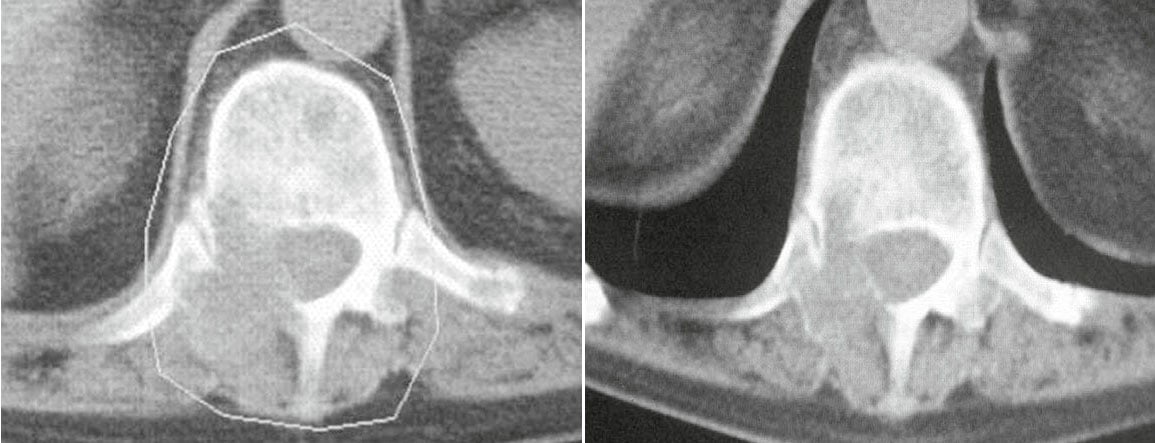
Las metástasis dolorosas sin fractura (inminente) o sin compresión de la médula espinal en el caso de las metástasis espinales se denominan metástasis óseas no complicadas (Fig. 1) . Los ensayos controlados aleatorios disponibles muestran un alivio parcial o completo del dolor tras la radioterapia después de aproximadamente tres a ocho días en más del 80% de los pacientes. En al menos el 50% de los pacientes, este alivio del dolor dura seis meses o más, y un buen tercio de los pacientes irradiados quedan libres de dolor [3]. Una conferencia internacional de consenso definió las normas para la respuesta parcial de las metástasis óseas dolorosas a la radioterapia [4]. Una mejora de dos puntos en una escala analógica de 10 puntos sin intensificación de la medicación analgésica y la reducción de la necesidad de analgésicos en un 25% sin un aumento del dolor se califican como respuesta parcial.
Bajo radioterapia, puede producirse un aumento temporal del dolor. La frecuencia de este fenómeno, conocido como “brote de dolor”, oscila entre el 14 y el 44% y puede reducirse significativamente mediante la administración profiláctica de dexametasona [5–7]. Los estudios demostraron que tras la administración de 8 mg de dexametasona antes de la irradiación con 1× 8 Gy, sólo se produjo un “brote de dolor” en el 3% de los pacientes [6].
Diferentes regímenes de irradiación
En estudios aleatorizados, se compararon entre sí los cuatro regímenes de radiación siguientes con respecto a la respuesta, la ausencia total de dolor, la renovación de la radiación en caso de recaída del dolor y las fracturas patológicas en el curso posterior:
- Una sola fracción de irradiación (irradiación en un solo tiempo)
- Irradiación única y fraccionada de corta duración con hasta seis fracciones
- Irradiación única y de larga duración (10× 3 Gy en dos semanas )
- Irradiación fraccionada a corto y largo plazo
Suponiendo una única aplicación de 8 Gy, el grado y la duración del alivio del dolor en los estudios no se correlacionan significativamente con el régimen de irradiación utilizado (dosis única frente a administración fraccionada) [3]. Sin embargo, los datos muestran una tasa significativamente mayor de retratamiento posterior tras la irradiación única en comparación con un régimen fraccionado [3]. La reirradiación tras una única irradiación se considera eficaz, segura y con pocos efectos secundarios [8,9]. No se describió toxicidad aguda de grado 3 tras la reirradiación. Las tasas de respuesta tras la reirradiación son similares a las de la irradiación primaria, con tasas de respuesta de hasta el 87% [8,9]. Si es necesaria una nueva irradiación tras una irradiación fraccionada con una dosis total más alta, debe considerarse, si es preciso, la utilización de técnicas especiales como las de alta precisión para preservar mejor el tejido sano y evitar los daños tardíos radiogénicos. Estas técnicas pueden utilizarse en la zona de la columna vertebral. Se consiguió un alivio significativo del dolor en el 81-100% de los casos [10–13].
Fracturas patológicas tras la radioterapia
En cuanto a la tasa de fracturas patológicas tras la radioterapia, no hubo diferencias significativas entre la radioterapia única y la fraccionada en los estudios y metaanálisis más recientes. Un estudio mostró un aumento más significativo de la densidad ósea tras 10× 3 Gy que tras 1× 8 Gy [14]. En cuanto a la tasa de fracturas, la diferencia absoluta entre los distintos regímenes se redujo con el uso de bifosfonatos. En ensayos aleatorizados, los bifosfonatos condujeron a una reducción significativa de los acontecimientos relacionados con el esqueleto, incluidas las fracturas [15–17].
Metástasis óseas complicadas
Se habla de metástasis óseas complicadas si, además de síntomas de dolor, existen complicaciones graves como una fractura patológica o una compresión metastásica de la médula espinal. Una fractura patológica debe tratarse primero osteosintéticamente (Fig. 2) . Dado que la cirugía no conduce a la destrucción completa del tejido tumoral, es necesaria la radioterapia postoperatoria para evitar la recidiva y el aflojamiento y la dislocación del material de osteosíntesis.
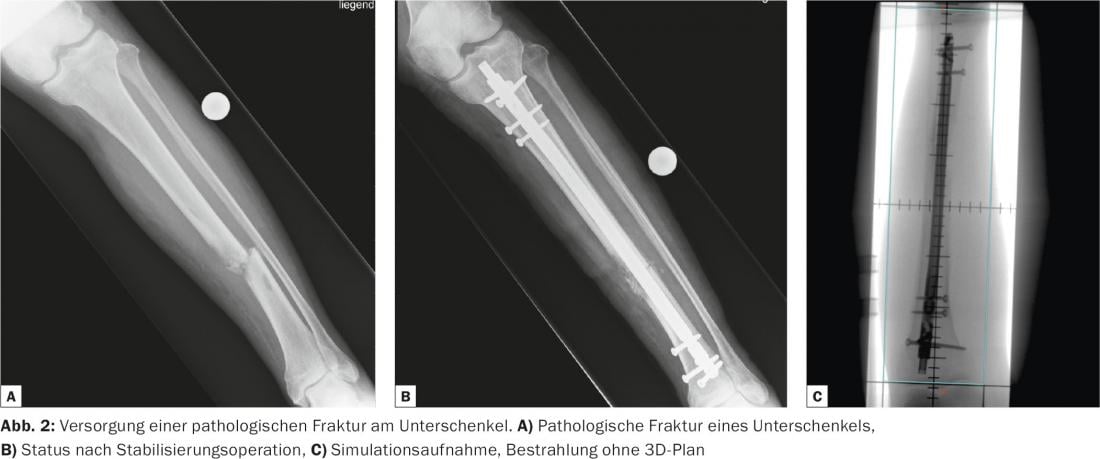
Además del alivio del dolor, el principal objetivo de la irradiación postoperatoria es la remineralización del hueso fracturado (Fig. 3). Tras una única irradiación, la remineralización suele ser insuficiente [14]. Por lo tanto, en caso de fractura patológica, debe realizarse un régimen de larga duración (principalmente 10× 3 Gy en una quincena) [14,18]. Sin embargo, sólo cabe esperar una remineralización relevante meses después de la radioterapia. Por lo tanto, para los pacientes con un pronóstico limitado de supervivencia, puede considerarse la irradiación única.

Radioterapia para la compresión de la médula espinal
En la radioterapia para la compresión metastásica de la médula espinal, la irradiación única con 1× 8 Gy, la irradiación fraccionada a corto plazo con 5× 4 Gy y los regímenes a largo plazo como 10× 3 Gy, 15× 2 Gy o 20 x 2 Gy son comparables en cuanto a su efecto sobre la función motora (Fig. 4) [19]. Las tasas de respuesta en términos de mejora de la función motora o de prevención de la progresión neurológica se sitúan en torno al 85%. Sin embargo, la recidiva dentro del campo de irradiación es significativamente más frecuente tras la irradiación en un solo tiempo o fraccionada a corto plazo que tras la irradiación con un régimen a largo plazo [20,21]. Así, los pacientes con un mejor pronóstico de supervivencia deberían recibir irradiación a largo plazo con, por ejemplo, 10× 3 Gy.
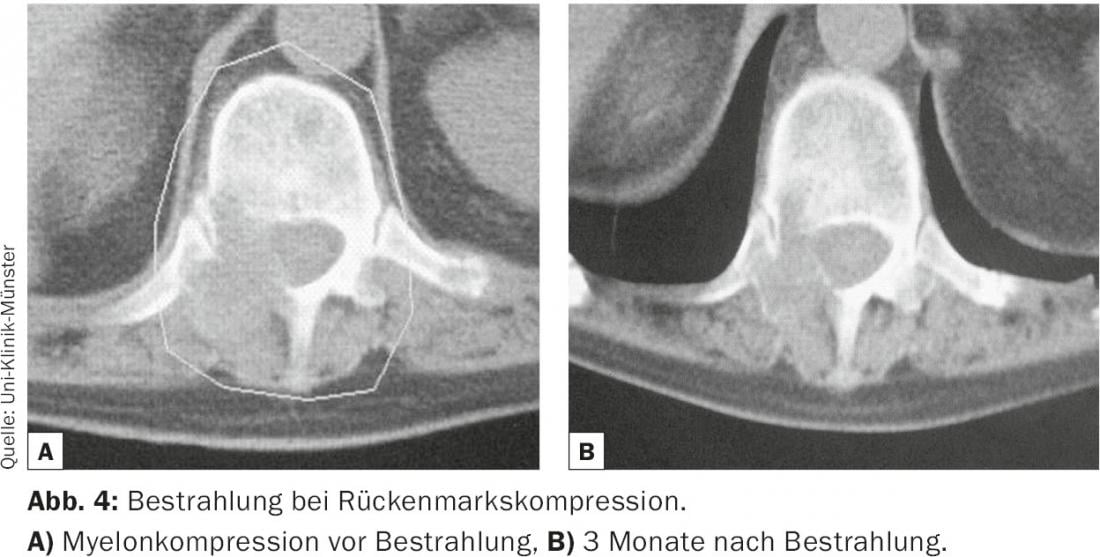
El diagnóstico precoz (terapia en las 24-48 horas siguientes a la aparición de los síntomas) y la sensibilidad a la radiación del tumor son decisivos para el mejor éxito posible de la terapia. La intervención inicial consiste en una aplicación intravenosa de altas dosis de corticoides [22]. En cualquier caso, debe consultarse a un neurocirujano, ya que intervenciones quirúrgicas como la laminectomía pueden provocar rápidamente el efecto de la descompresión. Lo mismo se aplica a las fracturas del cuerpo vertebral: el paciente debe ser presentado al neurocirujano para una posible operación de estabilización. La indicación de la cirugía se basa en determinados criterios de inclusión y exclusión. Una vez más, la cirugía no sustituye a la radioterapia (después de que la herida haya cicatrizado).
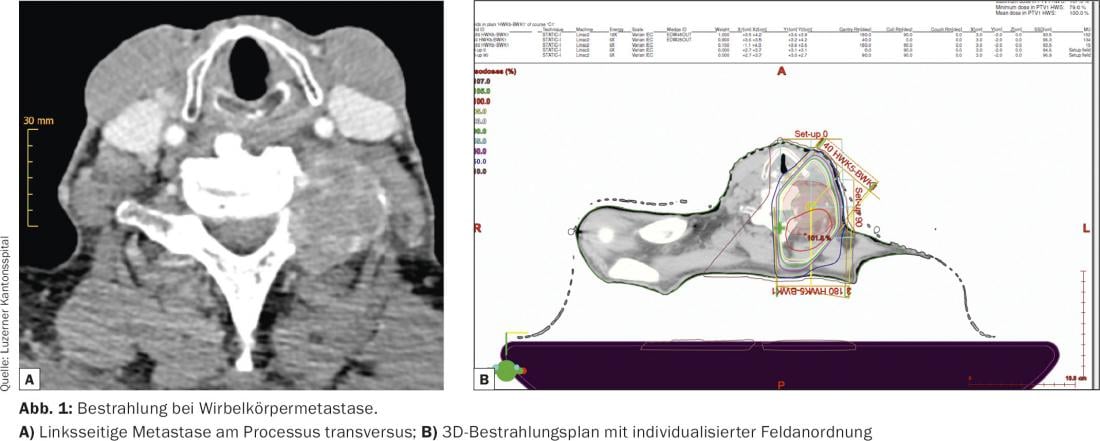
La premisa es iniciar la terapia lo antes posible: aquí se ofrece la posibilidad de una simulación directa del campo de radiación y de la terapia mediante la disposición del campo ap/pa, de modo que se garantiza una terapia tumoral suficiente sin pérdida de tiempo. En el caso de reirradiaciones o localizaciones tumorales que hacen imprescindible preservar el tejido sano, se elabora un plan de irradiación tridimensional a partir del TAC de planificación; la irradiación se lleva a cabo según la disposición individual del campo con un suministro óptimo de dosis al tumor y la mejor preservación posible del tejido sano.
Para ganar tiempo en una emergencia (por ejemplo, una paraplejia aguda), la terapia puede iniciarse con la disposición de campo ap/pa y continuarse con el plan 3D. La terapia con dexametasona también se continúa durante la radioterapia para evitar la inflamación tisular radiogénica y los síntomas de compresión asociados.
Conclusión
Cuando se tratan las metástasis óseas, es necesario un debate interdisciplinar para garantizar un régimen terapéutico multimodal óptimo y, por tanto, el mejor resultado posible para el paciente. La radioterapia se considera el tratamiento de elección para las metástasis óseas no complicadas: se pueden utilizar diferentes esquemas de fraccionamiento, el control del dolor es muy bueno con una tasa baja de efectos secundarios, el retratamiento se puede realizar en el mismo sitio e incluso en la columna vertebral, la reirradiación es posible en el mejor de los casos utilizando técnicas especiales.
Literatura:
- Mercadente S: Dolor óseo maligno: fisiopatología y tratamiento. Dolor 1997; 69: 1-18.
- Modaressi K, et al: Metástasis óseas – aclaración y terapia; Schweiz Med Forum 2013; 13(29-30); 571-579.
- Directriz S3 Cáncer de próstata; Versión 2.0; 1ª actualización 09/2011.
- Chow E, Wu JS, Hoskin P, et al: Consenso internacional sobre los criterios de valoración de la radioterapia paliativa para futuros ensayos clínicos en metástasis óseas. Radiother Oncol 2002; 64: 275-280.
- Chow E, Ling A, Davis L, et al: Recrudecimiento del dolor tras la radioterapia externa y cambio significativo en las puntuaciones de dolor en el tratamiento de las metástasis óseas. Radiother Oncol 2005; 75 :64-69.
- Chow E, Loblaw A, Harris K, et al: Dexametasona para la profilaxis del brote de dolor inducido por la radiación tras la radioterapia paliativa de las metástasis óseas: un estudio piloto. Support Care Cancer 2008; 15 :643-647.
- Foro Arnalot P, Fontanals AV, Galceran JC, et al: Ensayo clínico aleatorizado con dos regímenes de radioterapia paliativa en metástasis óseas dolorosas: 30 Gy en 10 fracciones en comparación con 8 Gy en fracción única. Radiother Oncol 2008; 89: 150-155.
- Katagiri H, Takahashi M, Wakai K, et al: Factores pronósticos y un sistema de puntuación para pacientes con metástasis esqueléticas. J Bone Joint Surg Br 2005; 87: 698-703.
- Mithal N, Needham P, Hoskin P: Tratamiento con radioterapia de las metástasis óseas dolorosas. Int J Radiat Oncol Biol Phys 1994; 29: 1011-1014.
- Gerszten PC, Burton SA, Ozhasoglu C, et al. Radiocirugía para las metástasis espinales: experiencia clínica en 500 casos de una única institución. Columna vertebral 2007; 32: 193-199.
- Milker-Zabel S, Zabel A, Thilmann C, et al: Resultados clínicos del retratamiento de metástasis óseas vertebrales mediante radioterapia conformada estereotáctica y radioterapia de intensidad modulada. Int J Radiat Oncol Biol Phys 2003; 55: 162-167.
- Nielsen OS, Bentzen SM, Sandberg E, et al: Ensayo aleatorizado de radioterapia paliativa de dosis única frente a fraccionada de las metástasis óseas. Radiother Oncol 1998; 47: 233-40.
- Ryu S, Fang Yin F, Rock J, et al: Radiocirugía guiada por imagen y de intensidad modulada para pacientes con metástasis en la columna vertebral. Cáncer 2003; 97: 2013-2018.
- Koswig S, Budach V: Remineralización y alivio del dolor en metástasis óseas tras diferentes fracciones de radioterapia (10 veces 3 Gy frente a 1 vez 8 Gy). Un estudio prospectivo. Strahlenther Onkol 1999; 175: 500-508.
- Jeremic B, Shibamoto Y, Igrutinovic I: Reirradiación única de 4 Gy para metástasis óseas dolorosas tras radioterapia de fracción única. Radiother Oncol 1999; 52: 123-127.
- Rosen LS, Gordon D, Tchekmedyian S, et al: Ácido zoledrónico frente a placebo en el tratamiento de las metástasis esqueléticas en pacientes con cáncer de pulmón y otros tumores sólidos: un ensayo de fase II, doble ciego y aleatorizado – The Zoledronic Acid Lung Cancer and Other Solid Tumors Study Group. J Clin Oncol 2003; 21: 3150-3157.
- Saad F, Gleason DM, Murray R, et al: Eficacia a largo plazo del ácido zoledrónico para la prevención de complicaciones esqueléticas en pacientes con cáncer de próstata metastásico refractario a las hormonas. J Natl Cancer Inst 2004; 96: 879-882.
- Tong D, Gillick L, Hendrickson FR: La paliación de las metástasis óseas sintomáticas. Resultados finales del estudio del Grupo de Oncología Radioterápica. Cáncer 1982; 50: 893-899.
- Rades D, Stalpers LJ, Veninga T, et al: Evaluación de cinco esquemas de radiación y factores pronósticos para la compresión metastásica de la médula espinal. J Clin Oncol 2005; 23: 3366-3375.
- Rades D, Fehlauer F, Schulte R, et al: Factores pronósticos para el control local y la supervivencia tras la radioterapia de la compresión metastásica de la médula espinal. J Clin Oncol 2006; 24: 3388-3393.
- Rades D, Lange M, Veninga T, et al: Resultados finales de un estudio que compara el control local de la radioterapia de corta y larga duración para la compresión metastásica de la médula espinal. Int J Radiat Oncol Biol Phys, 2011; 79: 524-530.
- Souchon R, et al: Directrices prácticas de DEGRO para la radioterapia paliativa del cáncer de mama metastásico. Strahlenther Onkol 2009; 185; 417-424.
InFo ONCOLOGÍA Y HEMATOLOGÍA 2015; 3(3-4): 10-13