Registrar los trastornos cognitivos lo antes posible tiene mucho sentido: por un lado, se pueden descubrir causas tratables y, por otro, los afectados aún tienen la oportunidad de ayudar a planificar su futuro personal. Existen varias herramientas para que el médico de cabecera determine las deficiencias cognitivas – ahora también está disponible el “BrainCheck”. En el caso de las personas con un alto nivel educativo, hay que tener en cuenta que suelen tener una gran reserva cognitiva y, por lo tanto, las limitaciones en la capacidad mental a menudo sólo se manifiestan en una fase avanzada de la enfermedad.
La edad es el factor de riesgo más importante para el desarrollo de trastornos cognitivos. Por lo tanto, debido al rápido aumento de la proporción de personas mayores en la población mundial, cabe suponer un número igualmente creciente de personas con trastornos cerebrales. Los datos recientes de Inglaterra, Suecia y los Países Bajos sí indican que el número previsto de pacientes con demencia no será tan elevado como se esperaba anteriormente porque la salud de la población de más edad será mejor de lo previsto. No obstante, los trastornos cognitivos siguen siendo un problema sanitario muy relevante y ciertamente creciente.
¿Por qué un diagnóstico precoz?
Por una serie de razones, está indicado detectar lo antes posible los cambios en el rendimiento cognitivo. Por un lado, alrededor del 10% de las causas son tratables causalmente y -al menos parcialmente- reversibles. Se trata, por ejemplo, de la hidrocefalia de presión normal, la carencia de vitamina B12, los trastornos afectivos pronunciados o el síndrome de apnea obstructiva del sueño. Los síntomas de estos trastornos suelen mejorar significativamente con una terapia exitosa. Pero aunque los trastornos cognitivos no puedan tratarse de forma causal, existen terapias sintomáticas eficaces. Por ejemplo, los efectos de los fármacos contra la demencia -los inhibidores de la acetilcolinesterasa y la memantina- se han probado repetidamente en enfermedades neurodegenerativas como la enfermedad de Alzheimer, la demencia con cuerpos de Lewy o la demencia asociada al Parkinson. El retraso alcanzable en el deterioro supone una ganancia en calidad de vida para los afectados y su entorno social, y también contribuye a reducir los costes asistenciales a largo plazo.
La identificación precoz de los trastornos cognitivos y su clasificación diagnóstica diferencial también sirven para evitar errores de tratamiento. Por ejemplo, en las primeras fases de la demencia con cuerpos de Lewy, debe evitarse en lo posible el tratamiento con estas sustancias debido al aumento de la sensibilidad a los neurolépticos.
El objetivo de identificar el cambio cognitivo es estabilizar -y en algunos casos incluso mejorar ligeramente- los síntomas. Si esto se consigue en la fase más temprana posible de la enfermedad, los afectados aún tienen la oportunidad de ayudar a planificar su futuro personal, como la futura vivienda o la situación de los cuidados y la redacción de un testamento vital. Dado que los síntomas cognitivos suelen ser muy estresantes no sólo para los propios pacientes sino también para sus familiares, un reconocimiento precoz y un diagnóstico diferencial correcto permiten un asesoramiento específico y también el apoyo del entorno social.
¿Cribado o “detección de casos”?
¿Cuál es una forma sensata de detectar cambios en la cognición y, si es necesario, en el comportamiento en una fase temprana? En un análisis para la US Preventive Services Task Force, Lin et al. llegó a la conclusión de que no hay pruebas suficientes a favor o en contra del beneficio del cribado rutinario en toda la población de personas mayores para detectar síntomas cognitivos [1]. Por otro lado, la Asociación Americana de Alzheimer señala en sus recomendaciones para la detección de síntomas cognitivos como parte del chequeo médico anual que se debe actuar en la consulta del médico de cabecera cuando se presenten indicios iniciales relevantes de cambios cognitivos, por lo que este cribado se denomina en sentido estricto “detección de casos” [2]. La indicación de “búsqueda de casos” siempre se da cuando los pacientes o familiares informan de problemas correspondientes o cuando se observa un comportamiento correspondiente en la rutina diaria de la consulta de un médico. Entre ellas se incluyen:
- Síntomas mentales, por ejemplo, disminución de la memoria, de la capacidad de planificación, del interés, del impulso
- Cambios de comportamiento, por ejemplo, reducción de la distancia, irritabilidad, retraimiento social
- Observaciones en la consulta, por ejemplo, faltar varias veces a las citas con el médico, ropa inadecuada.
Búsqueda de casos en la consulta familiar
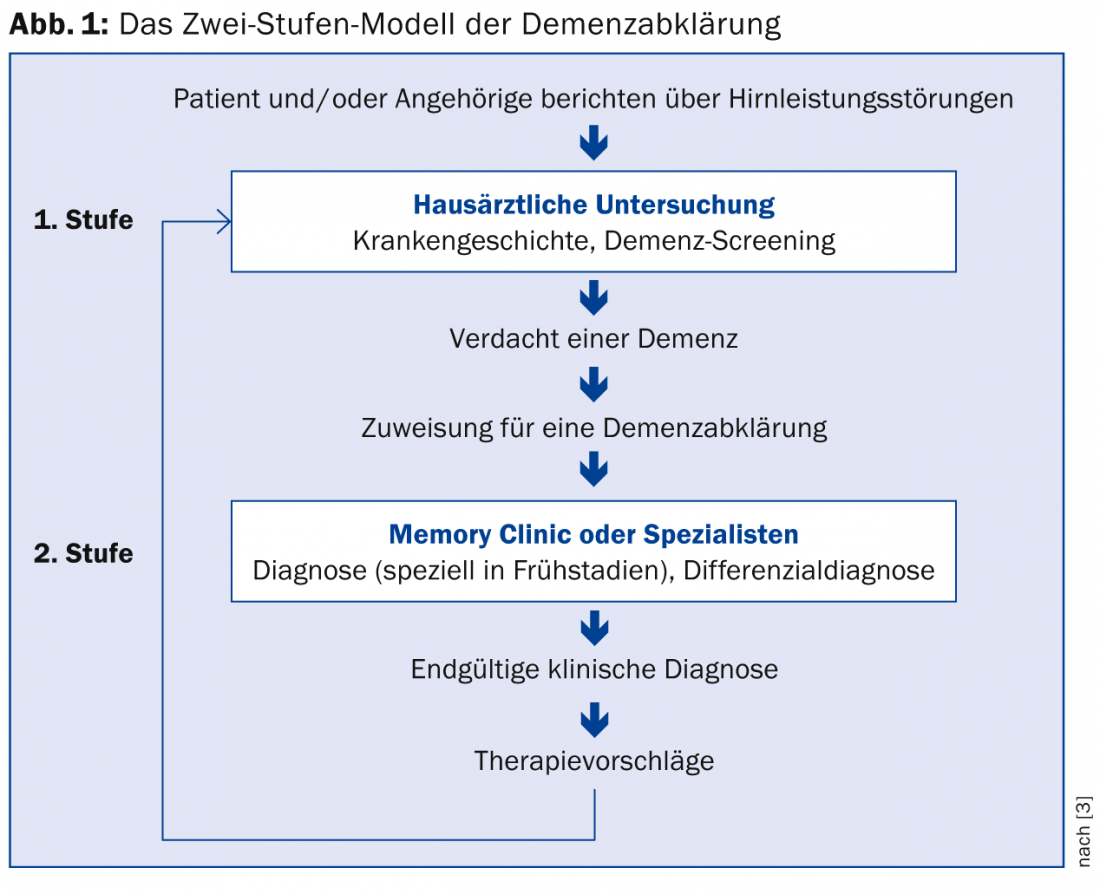
El médico de cabecera tiene un papel muy importante en la detección de los síntomas cognitivos. Esto se expresa en el llamado modelo de dos etapas, muy utilizado en Suiza (Fig. 1) [3]. Los criterios de consenso suizos para el diagnóstico y el tratamiento de los pacientes con demencia hacen hincapié en que la evaluación por parte del médico generalista y, en caso necesario, un examen interdisciplinar posterior en una clínica de la memoria aportan claridad sobre el alcance y la causa de los trastornos mentales, de modo que puedan establecerse las intervenciones farmacológicas y no farmacológicas adecuadas [4].
Para la atención primaria, existe toda una gama de programas de detección y tratamiento. Existen herramientas de búsqueda de casos para identificar los déficits cognitivos. A continuación, en un siguiente paso, deberán aclararse de forma más exhaustiva y diferenciada. Sin embargo, hay que subrayarlo: Los procedimientos de cribado no deben, no pueden y no deben utilizarse para realizar diagnósticos, ¡bajo ninguna circunstancia!
Además de la herramienta más conocida, el Mini Estado Mental (MMS), se utiliza la prueba del reloj o, cada vez más, la prueba MoCA (Evaluación Cognitiva de Montreal; www.mocatest.org), así como toda una serie de otros procedimientos.
Sin embargo, en la práctica de la medicina general, el tiempo necesario para evaluar los aspectos de la capacidad mental es un factor crítico, ya que las consultas suelen implicar la evaluación de muchos parámetros médicos, y ello con recursos de tiempo muy limitados. Además, el uso de este tipo de pruebas cortas suele ser percibido por médicos y pacientes como desagradable y conflictivo debido a la naturaleza de las preguntas, por lo que se evita en muchos casos. En el caso del MMS, se da además la circunstancia de que a este procedimiento se le aplica un derecho de autor y su utilización está sujeta a una tasa.
Entonces, ¿qué puede ayudar a los médicos de cabecera a decidir de forma eficiente en el tiempo si el rendimiento cognitivo de un paciente ha cambiado de tal forma que requiera una mayor aclaración, o si está indicado un enfoque observacional de esperar y ver? La propuesta de Cordell et al. prevé que se utilicen tres fuentes de información normalizadas para los primeros indicios de síntomas cognitivos: La entrevista del paciente, un breve test y la entrevista de los familiares.
Pruebas mediante “BrainCheck
La realización de un instrumento breve con esta combinación de información ya era el objetivo de un estudio multicéntrico de varias clínicas de la memoria en Suiza antes de la publicación de estas recomendaciones. Se desarrolló “BrainCheck”, una herramienta breve de unos cinco minutos que, utilizada en la consulta del médico de cabecera, da una indicación de cómo proceder de forma significativa [5]. En el caso de un resultado llamativo, debe llevarse a cabo una aclaración en profundidad, normalmente interdisciplinar; en el caso de un resultado poco llamativo, es aconsejable una espera de observación, si es necesario con repetición del examen en 6-12 meses.
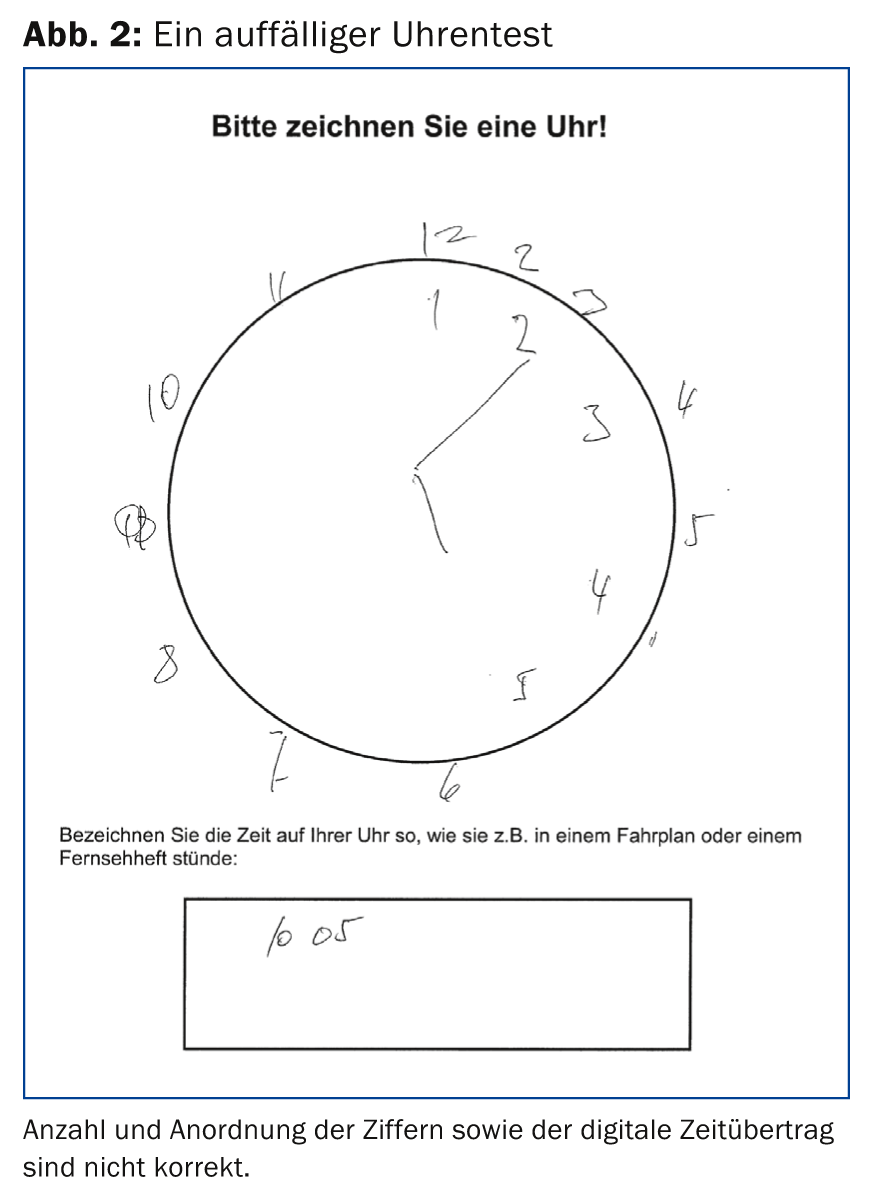
BrainCheck consta de (a) tres preguntas al paciente, (b) la prueba del reloj (Fig. 2) y (c) la entrevista con un familiar sobre los cambios del paciente en los dos últimos años (Cuestionario del Informante sobre el deterioro cognitivo en los ancianos, IQCODE) (Tab. 1) [6,7].
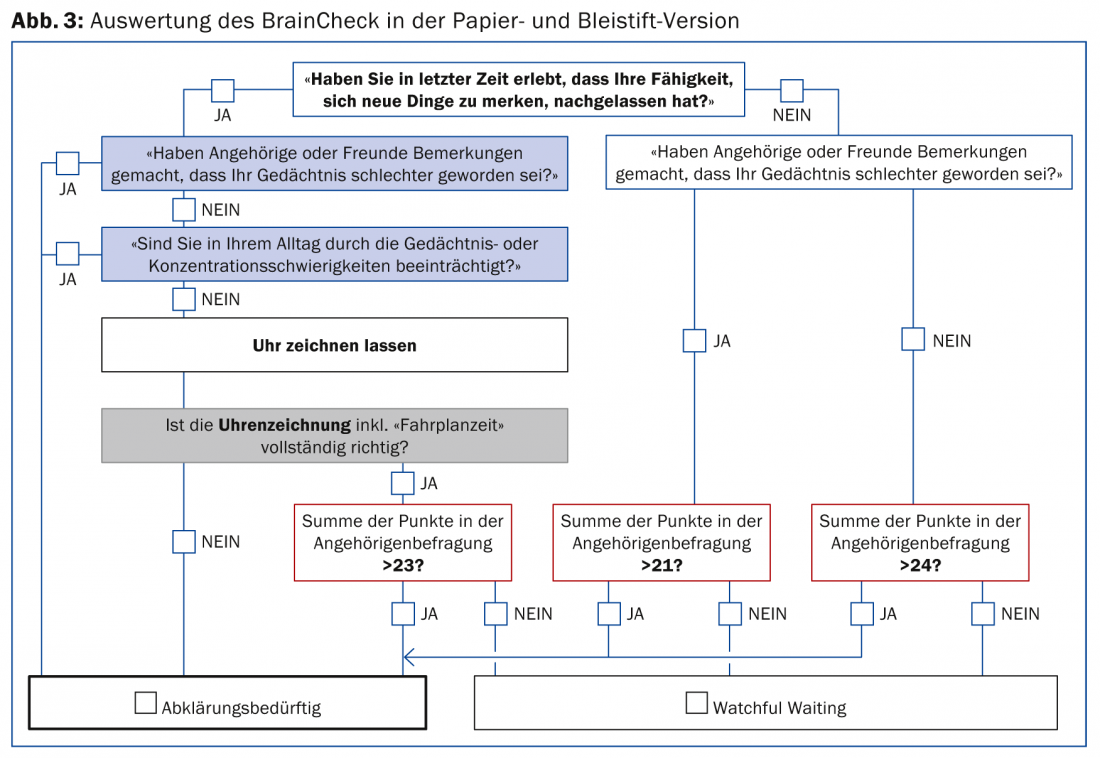
Tras el desarrollo del BrainCheck, se probó su aplicabilidad por parte de los médicos de cabecera en un estudio preliminar. En un estudio posterior podría demostrarse que con el algoritmo de evaluación derivado empíricamente (Fig. 3 ) es posible clasificar correctamente a los individuos de un grupo de personas sanas y de un grupo de pacientes (con trastorno cognitivo leve, demencia leve de Alzheimer o depresión grave) como “normales” o “con necesidad de aclaración” en el 89% de los casos.
El tiempo necesario para su aplicación y evaluación es de tan sólo unos minutos, lo que resulta significativamente inferior al de otras herramientas de detección (el cuestionario puede ser cumplimentado fácilmente por el familiar en la sala de espera).

Reserva cognitiva
La detección precoz de los síntomas mentales no sólo es útil cuando se cumplen los criterios de un síndrome demencial y existe una indicación de tratamiento farmacológico. Se plantea un reto especial cuando hay que detectar los cambios cognitivos más tempranos en pacientes con un nivel mental inicial (muy) alto. Puede ser significativo realizar un estudio más detallado incluso si los resultados de procedimientos cortos sencillos no son destacables pero los pacientes se quejan de cambios en su rendimiento.
El concepto de reserva cognitiva supone que, en presencia de un proceso cerebral patológico, las redes cognitivas pueden utilizarse de forma más flexible y eficiente en la realización de tareas cuando las personas tienen una mayor cualificación educativa y profesional y son mentalmente activas – incluso si la mayor actividad mental sólo ha tenido lugar en etapas posteriores de la vida (Fig. 4) [8].
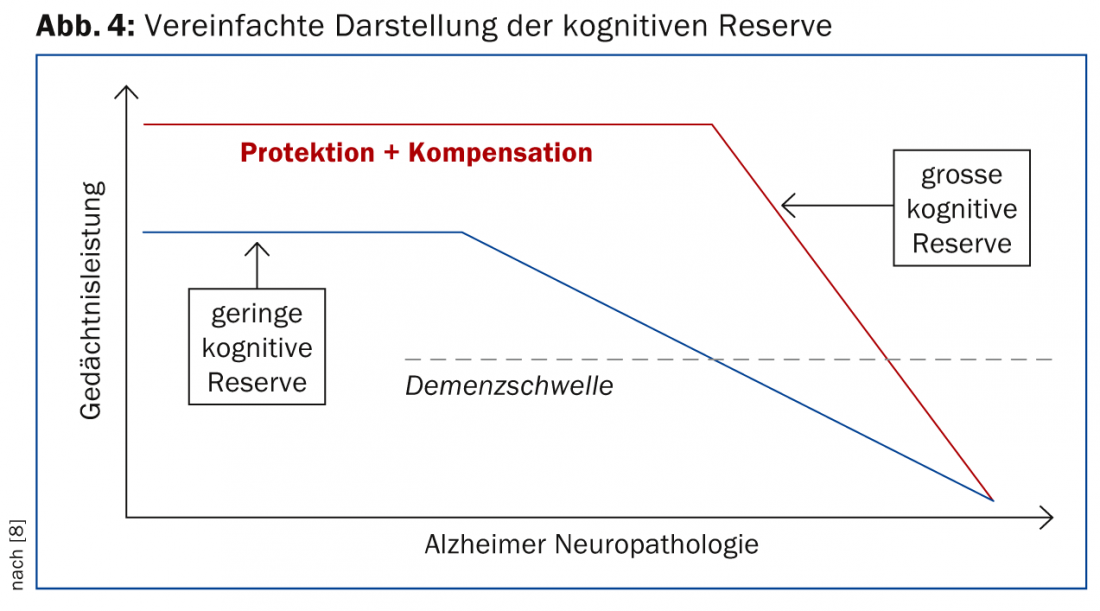
Este concepto tiene importantes implicaciones no sólo para el proceso de diagnóstico, sino también para la atención al paciente. Cuando la patología cerebral empiece a perjudicar el rendimiento en una persona con una reserva cognitiva elevada, el declive será más rápido porque la extensión de la patología ya es muy pronunciada en ese momento. Esto requiere un seguimiento más estrecho para poder ajustar la terapia a tiempo.
Terapia de los factores de riesgo
Aunque aún no se han establecido pruebas causales, los estudios epidemiológicos indican que la incidencia de la enfermedad de Alzheimer podría reducirse significativamente mediante el tratamiento coherente de los factores de riesgo potencialmente modificables [9]. Además de la mejora del acceso a la educación, incluyen la reducción de los factores de riesgo vascular – inactividad física, hipertensión, tabaquismo, obesidad, diabetes – así como la depresión.
En la Conferencia Internacional de la Asociación de Alzheimer (AAIC) celebrada este año en Copenhague, se presentaron los resultados de varios estudios en los que se contrarrestaron los factores de riesgo mediante enfoques terapéuticos multimodales e individualizados. Las recomendaciones derivadas de estos programas incluyen medidas para aumentar las actividades físicas y también sociales, una nutrición sana, así como el bienestar mental. Aunque se necesitan datos más sólidos para demostrar efectos contundentes, está claro que sólo la detección precoz de los cambios cognitivos permite -y luego intensificar- la intervención temprana, aunque actualmente no sea posible curar ciertos trastornos cognitivos. Los datos sobre la reserva cognitiva deberían ser un motivo para dar al aumento de las actividades cognitivamente beneficiosas una prioridad importante en el futuro. Además, sigue estando claro que el desarrollo de mejores opciones terapéuticas para los trastornos cerebrales en la vejez debe ser prioritario en vista de la evolución demográfica.
Conclusión para la práctica
- La identificación precoz de los síntomas cognitivos es un requisito previo para las estrategias de tratamiento individual que permitan mantener y mejorar la calidad de vida de los afectados y de su entorno social.
- Muchas causas de los déficits cognitivos no son curables, pero sí tratables. Este tratamiento debe realizarse lo antes posible.
- La consulta del médico de cabecera tiene un papel central en la identificación de los trastornos de la cognición y el comportamiento.
- Los procedimientos de detección no proporcionan diagnósticos, pero ayudan a decidir cómo proceder.
- La herramienta “BrainCheck” es breve, menos conflictiva, incorpora información de los familiares, es fácil de evaluar y consigue una tasa muy alta de decisiones correctas.
- Los enfoques terapéuticos no farmacológicos para reducir los factores de riesgo deben recibir una mayor prioridad en un futuro inmediato.
Dr. Michael Ehrensperger
Literatura:
- Lin JS, et al: Screening for Cognitive Impairment in Older Adults: A Systematic Review for the U.S. Preventive Services Task Force. Ann Intern Med 2013; 159: 601-612.
- Cordell CB, et al: Recomendaciones de la Asociación de Alzheimer para operativizar la detección del deterioro cognitivo durante la visita anual de bienestar de Medicare en un entorno de atención primaria. Alzheimers Dement 2013; 9: 141-150.
- Stähelin HB, et al: Diagnóstico precoz de la demencia mediante un procedimiento de cribado y diagnóstico en dos pasos. Int Psychogeriatr 1997; 9(Suppl. 1): 123.
- Monsch AU, et al.: Consenso 2012 sobre el diagnóstico y la terapia de los pacientes con demencia en Suiza. Praxis 2012; 101(19): 1239-1249.
- Ehrensperger MM, et al.: BrainCheck – una herramienta muy breve para detectar el deterioro cognitivo incipiente: búsqueda optimizada de casos combinando datos basados en pacientes e informantes. Alz Res Ther 2014; 6: 69. doi:10.1186/s13195-014-0069-y.
- Jorm AF, et al: Evaluación del deterioro cognitivo en la demencia mediante informante. cuestionario. Int J Geriatr Psychiatr 1989; 4: 35-39.
- Ehrensperger MM, et al.: Propiedades de cribado del IQCODE alemán con un marco temporal de dos años en DCL y enfermedad de Alzheimer temprana. Int Psychogeriatr 2010; 22(1): 91-100.
- Stern Y: Reserva cognitiva. Neuropsychologia 2009; 47: 2015-2028.
- Norton S, et al: Potencial para la prevención primaria de la enfermedad de Alzheimer: un análisis de datos poblacionales. Lancet Neurol 2014; 13: 788-794.
PRÁCTICA GP 2015; 10(1): 30-35