Los pacientes con enfermedades reumáticas sufren a menudo fuertes dolores. Además de tratar la enfermedad subyacente, la gestión de este dolor es esencial para evitar la cronicidad o incluso la discapacidad.
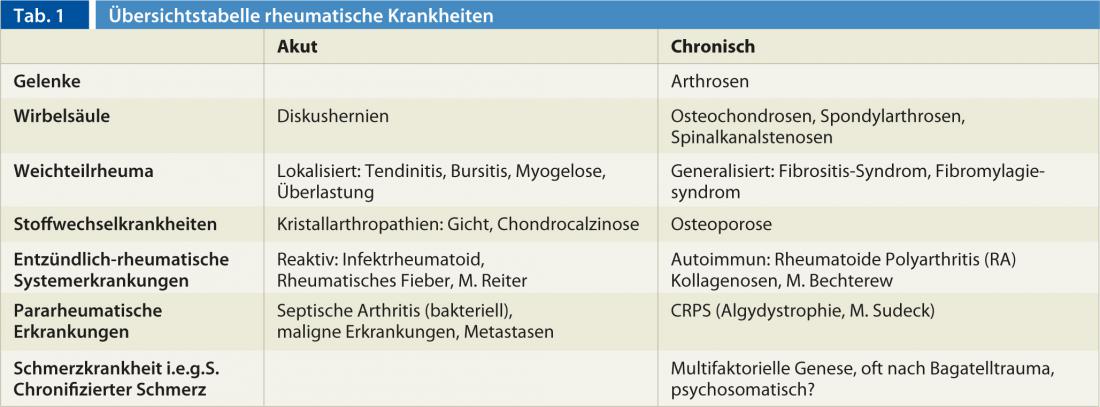
Las enfermedades reumáticas suelen asociarse a inflamación y dolor en el sistema musculoesquelético. Tanto las enfermedades sistémicas reumáticas como el dolor se diferencian entre agudos y crónicos. Mientras que el dolor agudo desempeña un papel en el mantenimiento de la salud y la evitación de daños en el organismo y suele ser de naturaleza nociceptiva, el dolor crónico pierde su significado y puede convertirse en una enfermedad de dolor crónico en sentido estricto. Hablamos de dolor crónico cuando dura más de tres a seis meses. Suele tratarse de un cuadro mixto de dolor nociceptivo y neuropático. También distinguimos entre enfermedades reumáticas agudas y crónicas, que deben clasificarse y tratarse de forma diferente. En las enfermedades reumáticas, los cambios inflamatorios y las deformidades de las articulaciones y la columna vertebral desempeñan un papel importante en el desarrollo del dolor (Tabla 1).
Enfermedades sistémicas reumáticas inflamatorias
Ejemplos clásicos de enfermedades sistémicas reumáticas son la poliartritis reumatoide (AR), antes también llamada poliartritis crónica primaria (pcP), así como la espondilitis anquilosante/espondiloartropatía seronegativa y las colagenosis, que pueden dar lugar a los correspondientes síndromes de dolor crónico en el sistema musculoesquelético debido a su prolongado curso crónico. En estas enfermedades, es importante un tratamiento adecuado de la enfermedad subyacente. Durante al menos diez años, hemos tenido a nuestra disposición los nuevos biológicos, junto con la terapéutica básica probada (fármacos modificadores de la enfermedad/DMARD), así como medicamentos antirreumáticos, analgésicos y corticosteroides utilizados con sensatez.
Síndromes de dolor en reumatología
Además de las enfermedades sistémicas reumáticas, el dolor de espalda crónico (el llamado “lumbago”) y el dolor reumático de tejidos blandos como el síndrome de fibromialgia (síndrome de dolor generalizado) desempeñan un papel cada vez más importante en la práctica reumatológica. Estos síndromes de dolor suelen desarrollarse a partir de una sintomatología inicial de dolor agudo y luego, en lugar de remitir en un plazo razonable, empiezan a progresar hacia un síndrome de dolor generalizado/trastorno de dolor crónico (trastorno de dolor somatomorfo CIE 10) en cuestión de meses. El diagnóstico de estos trastornos se realiza tras la exclusión de una enfermedad somática; es difícil identificar criterios o hallazgos diagnósticos claros. Es importante observar las banderas rojas y amarillas (Tab. 2).

Dolor de espalda crónico (lumbalgia)
El dolor de espalda crónico está muy extendido y no deja de aumentar. Su importancia en términos de impacto económico, costes sanitarios y de tratamiento, pagos de pensiones y discapacidad es considerable en las naciones industrializadas y sigue creciendo. Lo típico del dolor de espalda crónico es la falta de cambios patológicos correspondientes que puedan explicar realmente la persistencia del dolor. Además, resulta confuso que los hallazgos no estén directamente correlacionados con las quejas declaradas. Otros factores como los psicosociales/sociodemográficos, los relacionados con el trabajo y los antecedentes migratorios desempeñan aquí un papel importante. Sin embargo, un dolor de espalda crónico (lumbalgia) en sentido estricto sólo puede diagnosticarse después de haber descartado una causa orgánica (¡banderas rojas!). Estos son: Condrosis/osteocondrosis, protrusión discal/hernia discal, espondiloartrosis, estenosis espinal, quistes sinoviales, tendinosis de inserción/periostitis/bursitis, osteoporosis/fracturas osteoporóticas por compresión, infección, tumor/metástasis, fracturas.
Síndrome de dolor reumático generalizado de partes blandas/fibromialgia
Este cuadro clínico suele surgir de una sintomatología inicial de dolor agudo, pero también puede presentarse principalmente como un síndrome de dolor generalizado. En su desarrollo intervienen causas multifactoriales. Los síntomas típicos son dolor en las inserciones musculares/tendinosas de todo el cuerpo, los llamados puntos sensibles, que persiste durante al menos tres a seis meses. Para diagnosticar un síndrome fibromiálgico se requieren puntos sensibles en al menos once de los 18 puntos, los llamados puntos de presión de la fibromialgia, que no deben confundirse con las zonas de irritación conocidas en medicina manual ni con los puntos gatillo miofasciales. Suele haber estigmas vegetativos adicionales como problemas cardiovasculares funcionales, problemas respiratorios, dolores de cabeza, trastornos del sueño, colon irritable y trastornos depresivos.
La causa del síndrome de fibromialgia sigue siendo en gran medida inexplicable; el diagnóstico se realiza a partir de la totalidad de los síntomas y los hallazgos clínicos tras descartar una causa orgánica. Se trata de una hipersensibilidad de los tejidos blandos de etiología poco clara con alteración del procesamiento del dolor, por lo que se encuentran conexiones con procesos neuroplásticos, cambios neuroinmunológicos en el sistema nervioso central, alteraciones de la producción de endorfinas, de la concentración de serotonina-triptófano, etc.
Desde el punto de vista terapéutico, la fibromialgia sigue siendo un punto crucial y debe abordarse de forma multidisciplinar, teniendo en cuenta también los factores psicológicos adicionales. Los fármacos modernos como los ISRS, los ISRSN y las sustancias NOR/MOR (Tab. 3) son importantes opciones de tratamiento de futuro y, en general, son más eficaces que los AINE y los analgésicos para estos trastornos de dolor crónico. También en este caso es importante evitar la amenaza del desacondicionamiento, una fisioterapia apropiada y ejercicio adecuado, así como mejorar la calidad del sueño.

CONCLUSIÓN PARA LA PRÁCTICA
- Tanto para las enfermedades reumáticas como para el dolor, distinguimos entre agudo y crónico.
- El dolor crónico suele desarrollarse a partir de un dolor agudo. A menudo esto puede ocurrir muy rápidamente y ya debe tenerse en cuenta en el tratamiento del dolor agudo.
- La cronificación significa una expansión de la sintomatología a todos los niveles: Carácter del dolor, localizaciones del dolor, soma, psique, vegetativo, vida social, ocupación, familia.
Bibliografía del editor
Dra. Gerda Hajnos-Baumgartner