La terapia endovascular del ictus isquémico agudo se centra principalmente en la eliminación mecánica de los trombos del vaso cerebral afectado (trombectomía mecánica). Utilizando técnicas de segunda generación (stent retrievers), pueden lograrse elevadas tasas de recanalización en tiempos de intervención cortos. Los estudios de brazo único muestran una recuperación neurológica muy buena en los pacientes tratados. Gracias a estas técnicas, las opciones de tratamiento de los pacientes que han sufrido un ictus han mejorado significativamente, sobre todo en casos de contraindicaciones/oclusión persistente tras la trombólisis intravenosa o fuera de la ventana de tiempo de 4,5 horas para la lisis sistémica. Actualmente se está investigando en ensayos controlados aleatorios hasta qué punto la trombectomía mecánica sustituye o complementa a la trombólisis sistémica para la oclusión proximal de vasos.
El ictus isquémico agudo es una de las causas más comunes de morbilidad y mortalidad en las naciones industrializadas. El riesgo de ictus a lo largo de la vida se estima en 1:5 para las mujeres y 1:6 para los hombres. Los factores relevantes para la recuperación neurológica tras un ictus son bien conocidos: la tasa de recanalización, la ventana temporal entre el inicio de los síntomas y la recanalización, y el grado de transformación hemorrágica que se produce en la zona afectada tras el ictus (hemorragia intracraneal sintomática). La recanalización, en particular, tiene un impacto significativo en la recuperación del paciente. Las posibilidades de llevar una vida independiente tras un ictus son 4,4 veces mayores tras una reperfusión exitosa en comparación con una oclusión persistente. Al mismo tiempo, la mortalidad disminuye significativamente tras la recanalización [1].
Enfoques terapéuticos sistémicos y locales
La trombólisis sistémica intravenosa mejora significativamente la recuperación neurológica de los pacientes en comparación con los grupos de control. Las desventajas son la estrecha ventana terapéutica de 4,5 horas tras el inicio de los síntomas y la moderada tasa de recanalización, especialmente en las oclusiones de vasos intracraneales proximales (arteria carótida interna y arteria cerebral media). Además, cualquier aplicación de fibrinolíticos aumenta la tasa de hemorragia intracraneal.
Terapia endovascular del ictus isquémico agudo en transición
Los enfoques terapéuticos endovasculares pretenden prolongar la ventana terapéutica, reducir los fibrinolíticos y lograr altas tasas de recanalización. Ya en 1982, los primeros estudios demostraron que la administración local endovascular de fibrinolíticos en el vaso afectado más allá del límite de 4,5 horas puede conducir a una recanalización con éxito.
El siguiente estudio PROACT II (“Prólisis en el tromboembolismo cerebral agudo-2”) [2] pudo así demostrar claramente un mejor resultado de los pacientes con ictus con oclusiones de A. cerebri-media en comparación con el grupo de control. La trombólisis intraarterial se sigue utilizando en casi todos los centros de ictus en una ventana temporal de seis horas en la circulación anterior y sin una ventana temporal claramente definida en la circulación posterior. Técnicamente, este procedimiento es sencillo: tras la obtención de imágenes angiográficas de los vasos cerebrales mediante un abordaje transfemoral y la inserción de un catéter en, por ejemplo, el A. carotis interna, se introduce un pequeño catéter (microcatéter) en el trombo, por ejemplo en la A. cerebri media (Fig. 1) . En comparación con la trombólisis sistémica, allí se aplica una dosis menor del agente fibrinolítico y, si es necesario, se manipula mecánicamente.
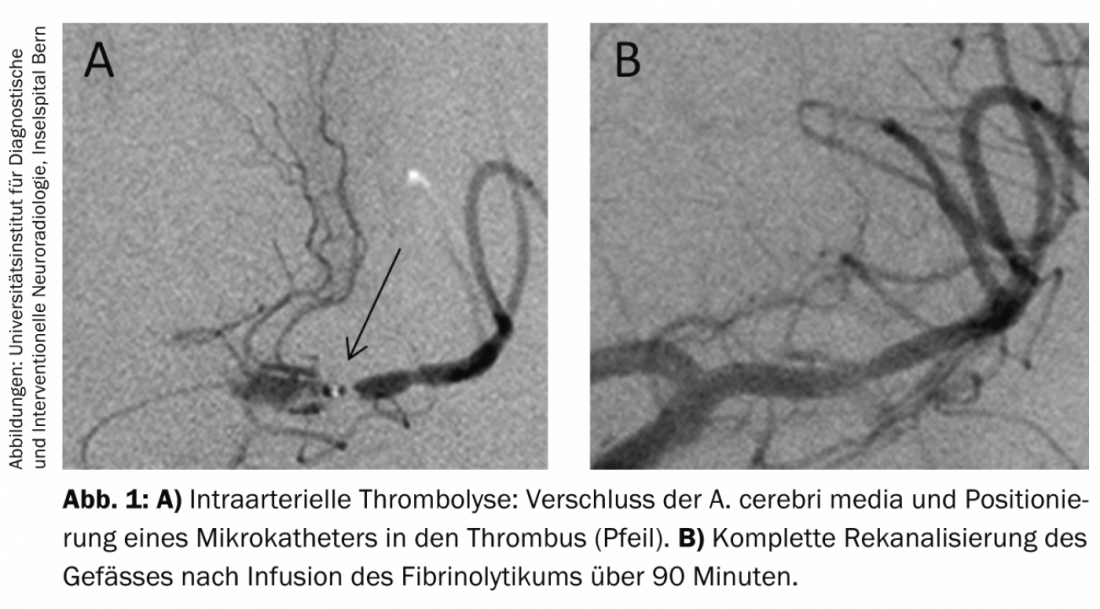
La desventaja de este procedimiento es la duración de la intervención: la trombólisis intraarterial es un procedimiento relativamente largo, que dura unos 60-90 minutos por segmento de vaso. Además, a pesar de la dosis más baja y de la aplicación local del fármaco, se produce un aumento de las hemorragias intracraneales sintomáticas de aproximadamente el 2% (en el curso natural) a aproximadamente el 10%. Al mismo tiempo, el procedimiento es técnicamente sencillo; las complicaciones del tratamiento en términos de perforación o disección son muy raras.
Dado que la mayoría de las oclusiones agudas de vasos cerebrales son acontecimientos tromboembólicos, no es necesario seguir tratando el vaso cerebral tras la disolución o eliminación del trombo, por ejemplo mediante trombólisis intraarterial. Sólo en muy pocos casos es necesaria la ATP o la colocación de un stent en el vaso, como se hace prácticamente siempre en el infarto de miocardio. Sólo en raras ocasiones se encuentran cambios arterioscleróticos, como una estenosis intracraneal de alto grado del vaso afectado.
Colocación de endoprótesis intracraneales: De forma análoga al tratamiento del infarto agudo de miocardio, en el pasado también se han realizado estudios sobre la colocación de endoprótesis en la oclusión intracraneal, por ejemplo en el a. cerebri medio. Las tasas de recanalización son elevadas, del 80-90%, y la duración de la intervención es corta. El inconveniente es que el calibre original del vaso sólo puede restablecerse en raras ocasiones, ya que el trombo se comprime contra la pared. Además, tras la implantación de un stent es necesario inhibir la agregación plaquetaria, lo que aumenta el riesgo de hemorragia intracraneal tras un ictus [3].
Trombectomía mecánica
Debido a la fisiopatología y a la obstrucción, normalmente mecánica, de un vaso cerebral por lo demás sano, la trombectomía mecánica, es decir, la eliminación de la obstrucción del flujo del sistema vascular, es obvia. Comparable a la maniobra de Fogarty en vasos periféricos, este procedimiento podría superar algunas desventajas de la trombólisis intraarterial: tiempos de recanalización cortos, tasas de recanalización elevadas y reducción de las tasas de hemorragia intracraneal al evitar los fibrinolíticos. Sin embargo, debido a las condiciones anatómicas de los vasos intracraneales, con su curso tortuoso y su pequeño diámetro, la aplicación clínica resultó difícil.
Abordajes distales de trombectomía: La primera generación de técnicas de trombectomía incluía la trombectomía distal. Se pasa el trombo a través de un microcatéter y se despliega una pequeña cesta o espiral detrás del trombo. Retirando esta cesta desplegada, debe extraerse el trombo. Este enfoque se ha investigado en numerosos estudios a lo largo de aproximadamente una década, desde 2004. Representantes típicos de esta trombectomía fueron el Merci o el dispositivo Catch (Fig. 2) . De hecho, las tasas de recanalización resultaron ser sólo ligeramente superiores en comparación con la trombólisis intraarterial. Al mismo tiempo, los tiempos de intervención, las tasas de complicaciones y la recuperación clínica de los pacientes en los estudios recientes son claramente inferiores a los enfoques más novedosos con técnicas de segunda generación, por lo que cada vez se abandona más este tipo de recanalización mecánica [4,5].
Trombectomía con stent retriever: Desde 2009, se utiliza una variante perfeccionada de la trombectomía mecánica, que está ganando cada vez más aceptación internacional. La trombectomía de segunda generación es una combinación de endoprótesis intracraneal y trombectomía. Al igual que en los abordajes distales, primero se hace avanzar un microcatéter a través del trombo hasta el segmento distal del vaso y después se coloca un stent en el trombo. Por regla general, este stent “temporal” provoca la compresión del trombo y un efecto de bypass con restablecimiento de la perfusión intracraneal tras su retirada. Sin embargo, la endoprótesis está firmemente conectada con un alambre (Fig. 2) . A diferencia de las endoprótesis típicas, este dispositivo se retira y se extrae de los vasos cerebrales al cabo de unos cinco minutos. En la mayoría de los casos, el trombo queda atrapado en las mallas del stent y también puede extraerse por completo.
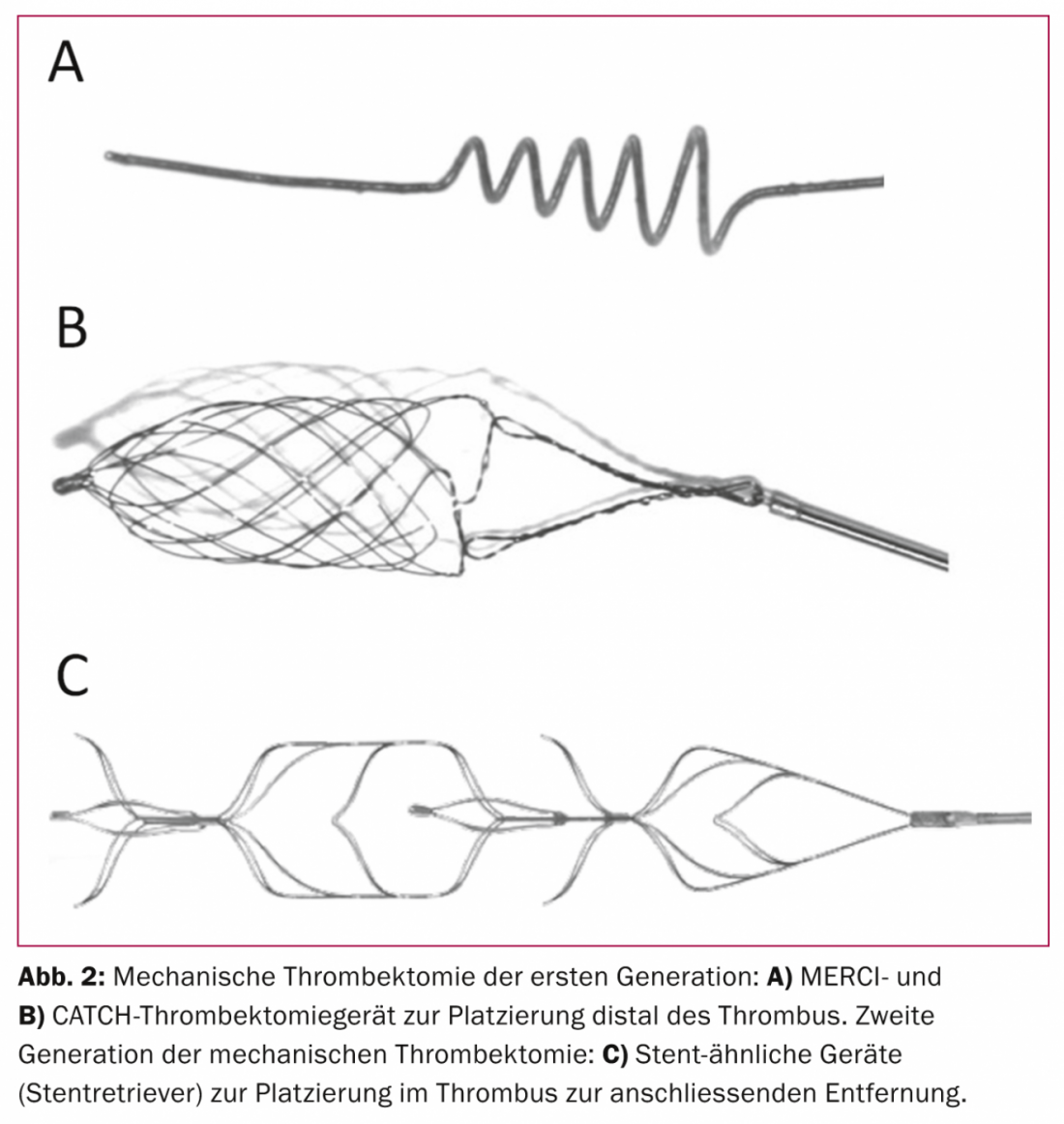
Algunos estudios han demostrado que esto influye favorablemente en los parámetros relevantes del tratamiento del ictus. Muestra altas tasas de recanalización en un tiempo de intervención corto con una buena recuperación del paciente. Debido a la evitación de fármacos fibrinolíticos, la tasa de hemorragia intracraneal sintomática es baja en los estudios realizados hasta la fecha.
El mayor estudio sobre trombectomía de segunda generación, el estudio STAR, se inició en Suiza y se llevó a cabo en Europa, Norteamérica y Australia [6]. Este estudio prospectivo de trombectomía para el tratamiento del ictus agudo examinó a 202 pacientes con oclusiones vasculares de la circulación anterior (A. carotis interna, A. cerebri media) en un diseño de un solo brazo. La edad media era de 72 años y la puntuación NIHSS de 17, equivalente a un ictus grave. Todos los pacientes fueron tratados en la ventana temporal de ocho horas, en parte después de que se hubiera realizado la trombolisis intravenosa pero sin éxito. Se consiguió una recanalización relevante (≥TICI2b, gradación “Trombolisis en infarto cerebral”) en el 79,2% de los casos, y se constató una recuperación clínica favorable de los pacientes en el 57,9% (escala de rankin modificada ≤2). El tiempo de recanalización fue de 29 minutos de media. El estudio tuvo una tasa de mortalidad de pacientes de sólo el 6,9%, y la tasa de hemorragia intracraneal sintomática fue baja, del 1,5% (Fig. 3 y 4).
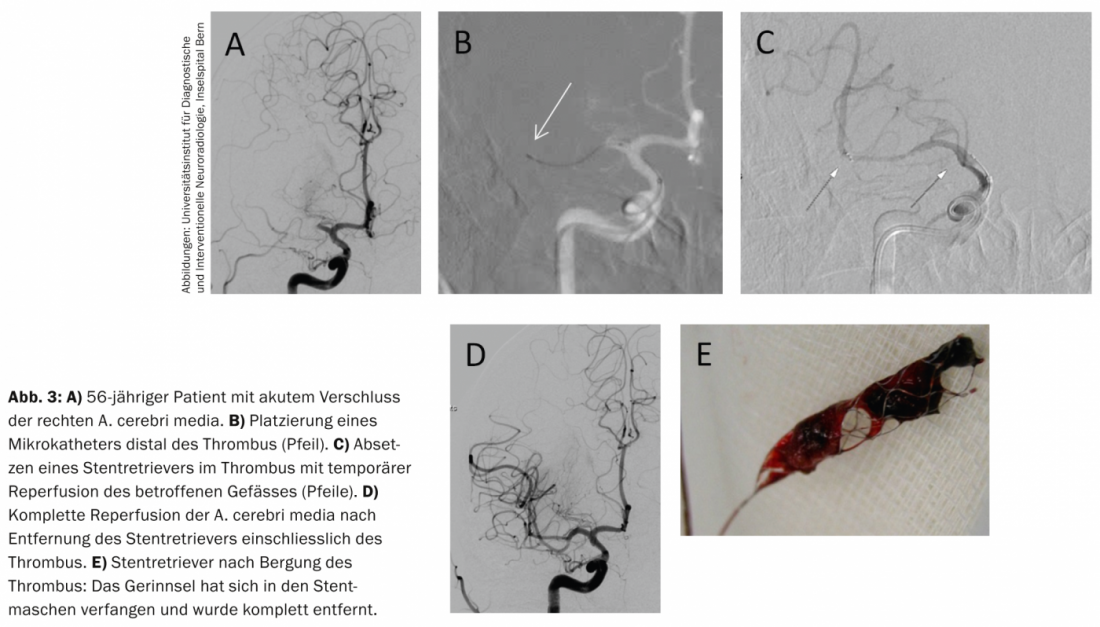
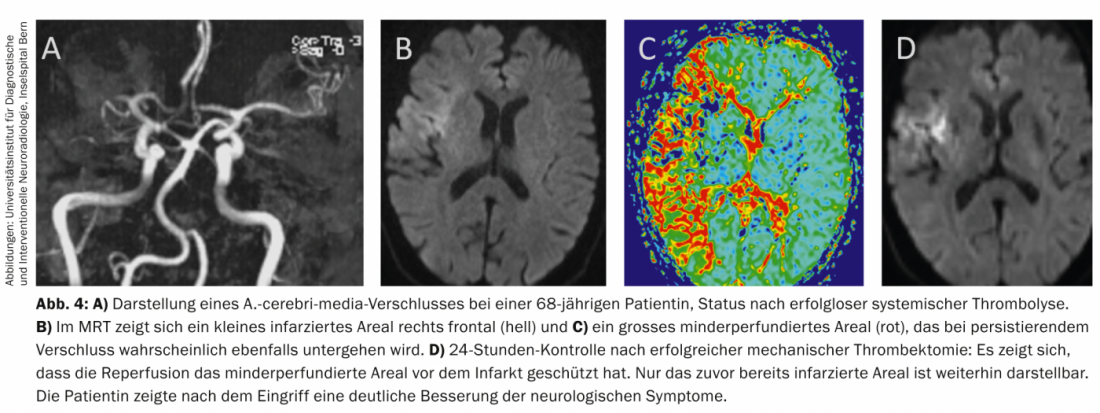
Situación actual del estudio
La situación de los estudios sobre la terapia endovascular del ictus es hasta ahora confusa e incoherente. En febrero de 2013, aparecieron tres ensayos aleatorios en el New England Journal of Medicine [7–9], que investigaron el efecto de la terapia endovascular en comparación con la sistémica. Ninguno de estos estudios pudo demostrar un efecto significativo de la terapia endovascular en comparación con el grupo de control con trombólisis intravenosa puramente sistémica. Cabe destacar, sin embargo, que debido al desarrollo histórico descrito de la terapia endovascular del ictus, ninguno de estos estudios utilizó métodos terapéuticos de segunda generación en una medida relevante.
A pesar de las elevadas tasas de recanalización, el breve tiempo de intervención y el buen resultado clínico de los pacientes tras la terapia con stents retrievers en estudios de un solo brazo, la eficacia de este procedimiento sigue sin demostrarse a nivel de ensayos controlados aleatorizados. En la actualidad, este aspecto se está investigando específicamente en varios estudios posteriores. Cabe destacar el estudio Swift-Prime, que investiga el tratamiento del ictus iniciado en las primeras 4,5 horas. Se comparan los pacientes con trombólisis intravenosa únicamente y los pacientes con trombólisis intravenosa seguida de recanalización mecánica.
Resumen
La clave del éxito de la terapia del ictus es el rápido restablecimiento del flujo sanguíneo cerebral.
La trombectomía mecánica, especialmente con las técnicas de segunda generación (stent retrievers), presenta altas tasas de recanalización y tiempos de intervención cortos. Esto se correlaciona con una muy buena recuperación de los pacientes en los estudios actuales de un solo brazo.
Esta técnica ofrece la posibilidad de lograr la recanalización en pacientes con contraindicaciones para la trombólisis intravenosa tras una trombólisis infructuosa y más allá de la ventana temporal de 4,5 horas, lo que mejora significativamente las posibilidades de recuperación del paciente.
Aún no está claro hasta qué punto la terapia endovascular con enfoques modernos complementa o sustituye a la terapia sistémica establecida dentro de la ventana de 4,5 horas.
Prof. Dr. med. Jan Gralla
Literatura:
- Rha JH, Saver JL: El impacto de la recanalización en el resultado del ictus isquémico: un metaanálisis. Ictus 2007; 38(3): 967-973.
- del Zoppo GJ, et al: Activador tisular del plasminógeno recombinante en el ictus trombótico y embólico agudo. Ann Neurol 1992; 32(1): 78-86.
- Levy EI, et al: First Food and Drug Administration-approved prospective trial of primary intracranial stenting for acute stroke: SARIS (stent-assisted recanalization in acute ischemic stroke). Ictus 2009; 40: 3552-3556.
- Nogueira RG, et al: Recuperadores Trevo frente a Merci para la revascularización mediante trombectomía de oclusiones de grandes vasos en el ictus isquémico agudo (TREVO 2): un ensayo aleatorizado. Lancet 2012; 380(9849): 1231-1240.
- Saver JL, et al: Dispositivo de restauración del flujo Solitaire frente al Merci Retriever en pacientes con ictus isquémico agudo (SWIFT): un ensayo aleatorizado, de grupos paralelos y de no inferioridad. Lancet 2012; 380(9849): 1241-1249.
- Pereira VM, et al: Estudio prospectivo multicéntrico de un solo brazo de trombectomía mecánica mediante FR solitario en el ictus isquémico agudo (STAR). Ictus 2013; 44: 2802-2807.
- Broderick JP, et al.: Terapia endovascular tras t-PA intravenoso frente a t-PA solo para el ictus. N Engl J Med 2013; 368(10): 893-903.
- Ciccone A, et al: Tratamiento endovascular del ictus isquémico agudo. N Engl J Med 2013; 368(10): 904-913.
- Kidwell CS, et al: Un ensayo de selección de imágenes y tratamiento endovascular para el ictus isquémico. N Engl J Med 2013; 368(10): 914-923.
CARDIOVASC 2014; 13(4): 9-12