La crisis climática es la mayor amenaza para la salud humana. Esta afirmación, repetida por muchas organizaciones nacionales e internacionales, es de vital importancia a la hora de aclarar el papel de la sanidad en tiempos de crisis climática mundial. El sector sanitario no sólo está llamado a advertir de las consecuencias de la crisis climática (por ejemplo, la protección contra el calor) y a mitigarlas (por ejemplo, el tratamiento de las alergias), sino que también está llamado a reducir su contribución a la crisis climática.
Puede realizar el examen CME en nuestra plataforma de aprendizaje después de revisar los materiales recomendados. Haga clic en el siguiente botón:
La crisis climática es la mayor amenaza para la salud humana. Esta afirmación, repetida por numerosas organizaciones nacionales e internacionales, es de capital importancia a la hora de aclarar el papel del sistema sanitario en tiempos de crisis climática global. El sistema sanitario no sólo está llamado a advertir de las consecuencias de la crisis climática (por ejemplo, la protección contra el calor) y a mitigarlas (por ejemplo, el tratamiento de las alergias), sino que también está llamado a reducir su contribución a la crisis climática.
En la Unión Europea, el sector sanitario es responsable de una media del 4,7% de las emisiones de CO2[1]. Dentro del sector sanitario, los productos médicos, los dispositivos médicos y los medicamentos, así como las cadenas de suministro asociadas y el consumo de energía representan la mayor parte, con un 71% [1]. En este contexto, la Asociación Médica Alemana hizo un llamamiento en 2021 para que el sistema sanitario alemán fuera neutro para el clima en 2030.
Emisiones de inhalantes
Para aplicar este requisito, primero es necesario analizar la huella. En el sector ambulatorio, la prescripción de medicamentos (además de las emisiones derivadas de la movilidad, el transporte y la energía) es uno de los principales contribuyentes a la huella, como ha demostrado un estudio realizado en consultas de médicos de cabecera de Suiza occidental [2]. En el grupo de los medicamentos, los inhalados utilizados para tratar enfermedades respiratorias crónicas como el asma bronquial y la EPOC son los que más huella de carbono generan. Los inhaladores dosificadores (ID) desempeñan aquí el papel decisivo [3].
El uso de los propelentes de tipo clorofluorocarbono (CFC) que antes se utilizaban exclusivamente en la formulación de DA fue prohibido en 1991 por la Ordenanza de Prohibición de CFC-Halón y se exigió a los fabricantes farmacéuticos que los sustituyeran gradualmente por hidrofluoroalcanos (fluranos) como propelentes. Aunque éstos no dañan la capa de ozono atmosférica, son potentes gases de efecto invernadero. Como consecuencia, los DA tienen un potencial de calentamiento global (PCG) de la atmósfera mucho mayor que los DPI. En relación con elCO2, con un GWP de 1, el norflurano (HFA-134a) utilizado en la mayoría de los DPI tiene un GWP de 1530, mientras que el apaflurano (HFA-227ea) también utilizado tiene un GWP de 3600 [4]. En total, esto significa que en el Reino Unido la DA es responsable del 3,5% del PCA de las emisiones de gases de efecto invernadero de todo el sistema sanitario británico [5]. Al mismo tiempo, existen alternativas clínicamente equivalentes en forma de sistemas de inhalación en polvo (DPI), que dejan una huella mucho menor debido a su generación de aerosoles activos sin propelente (una huella de carbono entre 10 y 40 veces menor en comparación con la DA sin propelente) [3].
La producción, el envasado y la distribución de los medicamentos también contribuyen a la huella global de CO2. En relación con el propelente utilizado, estos factores sólo desempeñan un papel subordinado [3].
Por razones históricas y culturales, las cuotas de mercado de los IFD varían considerablemente de un país a otro, desde el 13% en Suecia hasta el 88% en EE.UU. [3,6]. Según datos del Instituto Central de Médicos de la Seguridad Social (ZI), los IDP representan alrededor del 50% de todos los medicamentos inhalados prescritos en Alemania [7]. Una comparación con otros países como Suecia, donde los DPI se utilizan con mucha más frecuencia, deja claro que existe un potencial considerable para reducir el uso de propelentes perjudiciales para el clima.
En 2019, DA emitió propulsores con un equivalente total deCO2 de 430.000 toneladas en Alemania. Un proyecto de investigación calculó los posibles efectos de varios escenarios para reducir estas emisiones. Un cambio obligatorio del 80% de todos los DA a DPI para 2030 reduciría estas emisiones en un 68%. Si, por el contrario, un 5% de los DA se convirtieran a DPI cada año, aún podría lograrse una reducción del 27% en el mismo periodo [8].
En este contexto, en 2022 se elaboró la directriz S1 “Prescripción de inhalantes con conciencia climática”. Apenas un año después, se elevó a directriz S2k bajo la dirección conjunta de la Sociedad Alemana de Neumología y Medicina Respiratoria (DGP) y la participación de otras sociedades especializadas (pediatría, medicina interna, farmacia). La directriz pretende ofrecer una ayuda concreta en la prescripción de medicamentos inhalados resumiendo las pruebas existentes sobre la decisión entre DPI y DA y abordando explícitamente el aspecto de los daños climáticos causados por los propelentes a la hora de elegir entre DPI y DA.
Atención clínica
En Suiza, unas 850.000 personas padecen asma bronquial o EPOC, en Alemania la cifra ronda los 15 millones. En 2022, se recetaron a cargo del seguro médico obligatorio un total de 1.456 millones de dosis diarias definidas (DDD) de medicamentos para el tratamiento del asma y la EPOC. La mayor parte (657,3 millones de DDD; 45,1%) fue prescrita por médicos generalistas en la práctica privada, otros 300,8 millones de DDD (20,7%) por internistas que trabajan como médicos generalistas y otros 397,0 millones de DDD (27,3%) por neumólogos [9].
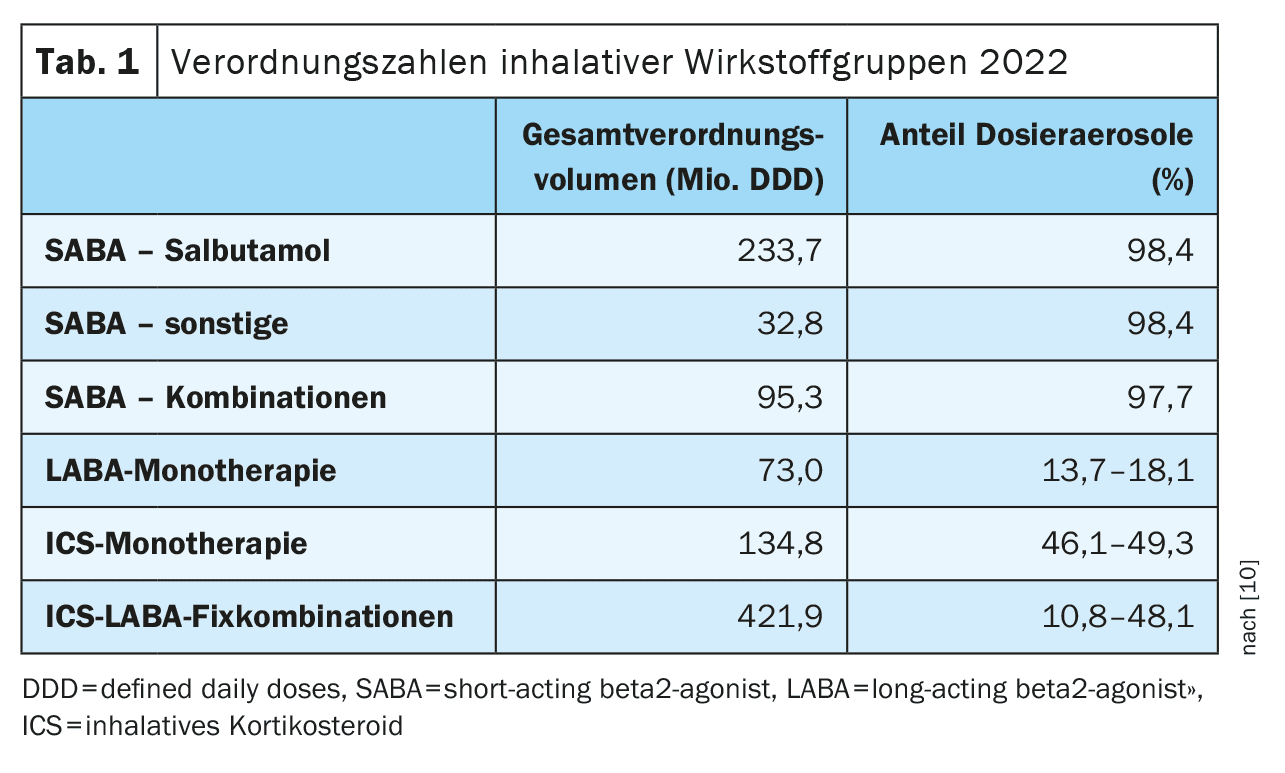
[10] Según los datos de prescripción , la proporción de DA en los principios activos individuales difiere significativamente. Mientras que el salbutamol como sustancia principal de los beta-2-simpaticomiméticos de acción corta (SABA) se prescribe casi exclusivamente como DA (98,4%), la proporción de DA en los beta-2-simpaticomiméticos de acción prolongada (LABA) es inferior al 20% (13,7-18,1%) y en monoterapia con corticosteroides inhalados (CSI) entre el 46% y el 49% (Tabla 1). La razón del predominio de la DA en los SABA utilizados exclusivamente como aliviadores es que en el asma aguda se presupone una limitación relevante del flujo aéreo inspiratorio, en el que la generación pasiva de aerosoles mediante la expansión del propelente funciona de forma más fiable que con la generación activa de aerosoles dependiente del flujo mediante los DPI. No existen pruebas concluyentes de la superioridad general de la DA sobre la DPI.Además de la elevada proporción de DAs para principios activos individuales, las cifras nacionales de prescripción también indican un considerable uso indebido y excesivo debido al incumplimiento de las recomendaciones de las directrices. El elevado uso de fármacos de acción corta, que se prescriben casi exclusivamente como DA, resulta sorprendente en una comparación internacional. Según una afirmación de la directriz nacional de atención al asma, “una baja necesidad de simpaticomiméticos beta-2 de acción corta (SABA) es un objetivo importante y un criterio para el éxito de la terapia”; esto se operativiza de tal forma que se recomienda una terapia antiinflamatoria para “un uso de SABA superior a dos veces por semana”. [11]En otras palabras, se considera que el asma está bien controlada si los adultos no necesitan utilizar SABA más de dos veces por semana y los niños y adolescentes no necesitan utilizarla en absoluto . La aplicación coherente de la recomendación de las directrices en cuanto a la intensificación de la terapia mediante la aplicación de un tratamiento antiinflamatorio a largo plazo podría conducir a una reducción de la necesidad de SABA, que sigue siendo elevada, y, por tanto, de la huella [12]. Alternativa o adicionalmente, también es posible un cambio a una prescripción más fuerte de salbutamol como DPI. Según una revisión, el efecto también es comparable cuando se utiliza en las exacerbaciones agudas y podría reducir aún más la tasa de prescripción de DA. En principio, las directrices internacionales (“British guideline on the management of asthma”, Scottish Intercollegiate Guidelines Network [SIGN] y British Thoracic Society [BTS]) ya contienen recomendaciones sobre la prescripción consciente del clima y también han incluido este aspecto en las ayudas a la toma de decisiones para los pacientes [13]. Las Directrices Nacionales para el Manejo de la Enfermedad (NVL Asma/COPD) aún no contienen ninguna recomendación al respecto. Tampoco se han realizado estudios sistemáticos en Alemania hasta la fecha sobre los efectos de un asesoramiento y una formación coherentes sobre la prescripción de inhalantes consciente del clima para pacientes y prescriptores. Los estudios sociológicos indican que la aplicación de medidas en esos “nichos” conlleva cambios más complejos que van mucho más allá de la propia medida [14]. En términos de asesoramiento médico, la prescripción de inhalantes consciente del clima puede ser potencialmente un impulso para tener en cuenta los daños climáticos en otras decisiones diagnósticas o terapéuticas.
Estimación del nivel de llenado
Además de la huella causada por los propelentes que contienen, existen otros argumentos a favor del uso primario de DPI. Por ejemplo, en general los pacientes sólo pueden estimar el nivel de llenado del DA, ya que la mayoría de los preparados no llevan un contador integrado. [15,16]Esta circunstancia favorece un mayor consumo (debido a la prescripción prematura de nuevo) y aumenta el riesgo de un tratamiento inadecuado (debido al uso de un DA en gran parte vacío con una liberación reducida del fármaco) . En un estudio prospectivo con pacientes pediátricos, se produjeron aquí graves errores de apreciación, ya que se consideraron utilizables los DA que ya se habían vaciado. [16]Sin embargo, al final éstos casi sólo liberaron propelente . Una prueba de flotación en un baño de agua es un método muy poco fiable para determinar el nivel de llenado; pesar el cartucho es mucho más fiable, pero igual de poco práctico en el uso cotidiano debido a la falta de valores de referencia publicados [17]. El DPI, por otro lado, suele contener un contador en el caso de los sistemas de depósito o blíster o, en el caso de los sistemas basados en cápsulas, permite una estimación sencilla de la cantidad restante. Esto hace que la aplicación sea más eficiente en cuanto a recursos y, al mismo tiempo, aumenta la seguridad de la terapia farmacológica.
Proceso individualizado de toma de decisiones
Los aspectos mencionados de un menor impacto climático y un consumo de recursos más sostenible gracias a un mejor control de las condiciones de llenado hablan a favor del uso preferente de un DPI. De ahí se derivan las siguientes recomendaciones en la directriz S2k:
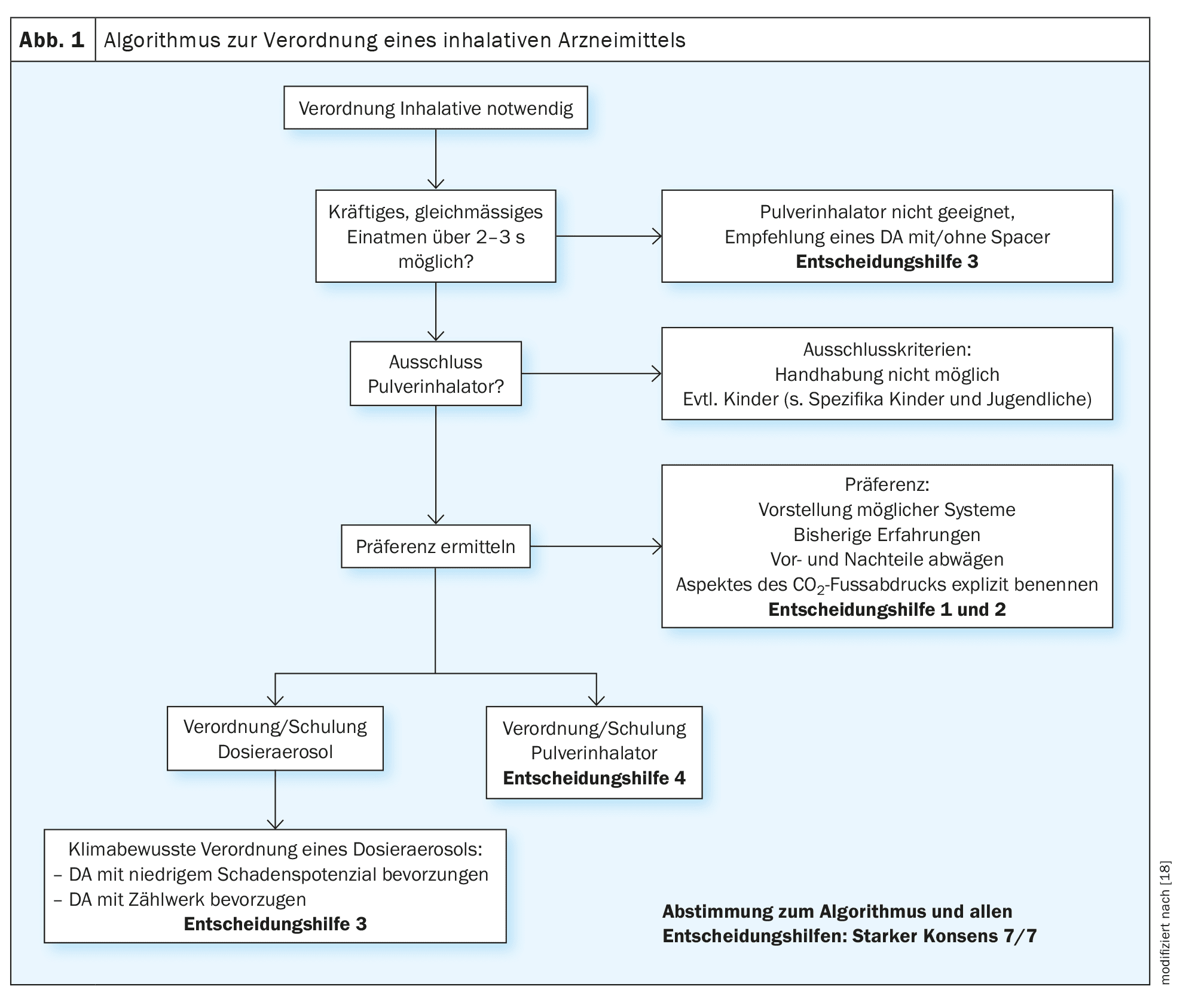
La decisión a favor o en contra de una DA no sólo se toma cuando se emite una nueva receta, sino también regularmente cuando se vuelve a prescribir el medicamento que ya se recetó una vez. La directriz contiene un algoritmo (Fig. 1) que pretende aclarar el proceso de toma de decisiones y apoyar así el proceso de prescripción.
Según la NVL Asma, la selección individual de los dispositivos de inhalación debe basarse en las capacidades motoras y cognitivas del paciente [11]. Además de las habilidades y los requisitos previos individuales (inhalación suficientemente profunda, limitación del flujo de aire inspiratorio), también son decisivas las preferencias individuales y la familiaridad con el dispositivo respectivo, sobre todo en los pacientes geriátricos. La instrucción inicial cualificada (explicación, demostración, práctica bajo supervisión) y la supervisión son esenciales para comprobar la idoneidad específica para el paciente de un dispositivo seleccionado conjuntamente.
Las principales ventajas de la DA son la menor exigencia de la respiración inspiratoria (generalmente adecuada para pacientes con limitación del flujo inspiratorio) y la posibilidad de combinarla con una ayuda a la inhalación (precámara, espaciador). Este último puede facilitar la coordinación del disparo de la ráfaga de aerosol y la inspiración lenta simultánea. Por ello, el uso de una ayuda para la inhalación está especialmente recomendado para lactantes y niños pequeños y para pacientes con problemas de coordinación que no pueden corregirse mediante entrenamiento. A partir de la edad escolar, la DPI también puede considerarse para pacientes con problemas de coordinación, siempre que el flujo de aire inspiratorio sea suficiente. Los problemas de coordinación sólo desempeñan un papel muy secundario en este caso, ya que la generación activa de aerosol sólo requiere una fuerte succión en la boquilla. En algunas directrices se especifican edades concretas para el uso de determinados dispositivos. Por ejemplo, la NVL Asma recomienda utilizar un DA con espaciador en niños menores de cinco años [11]. Sin embargo, como las capacidades motoras y cognitivas pueden variar mucho en los niños, siempre es aconsejable centrarse en las capacidades reales. Tanto en el caso de los niños como en el de los adultos, la persona afectada debe ser capaz de manejarse de forma demostrable con el dispositivo prescrito.
Consultoría consciente del clima
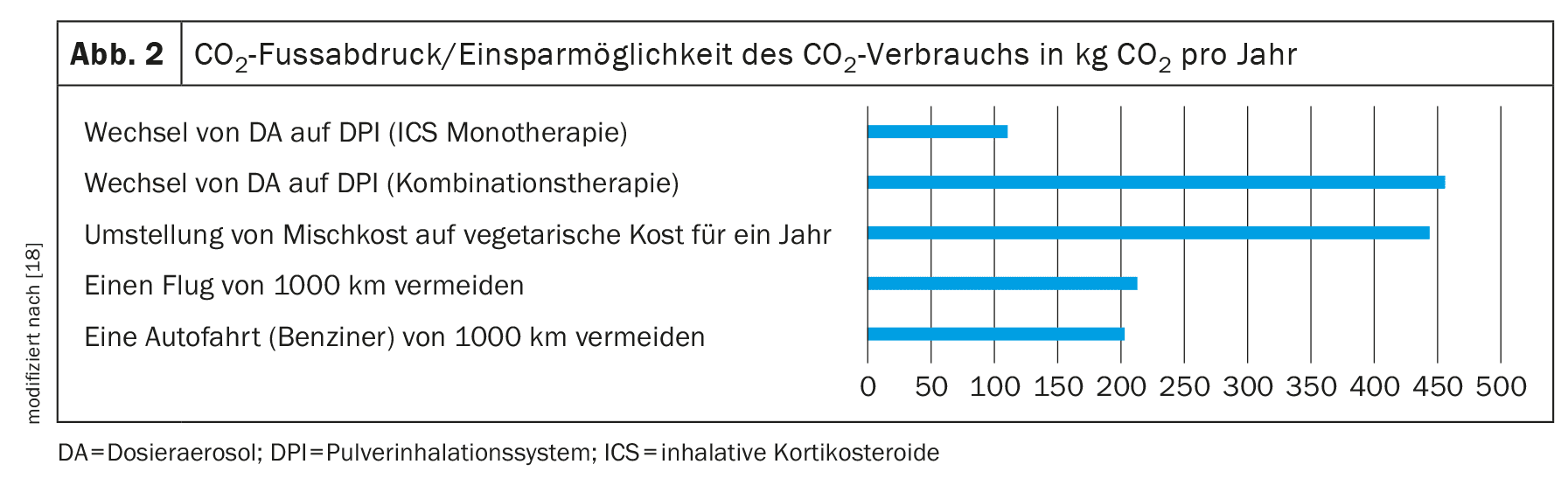
Además, la directriz sugiere mencionar explícitamente el aspecto de la huella de carbono en este proceso de toma de decisiones. Para apoyar esta consulta, se han creado ayudas para la toma de decisiones que ilustran el posible efecto de ahorro que supondría cambiar de DA a DPI al año (Fig. 2).
Los ahorros potenciales mencionados en la ayuda para la toma de decisiones representan las reducciones máximas posibles de lahuella de carbono que pueden conseguirse cambiando a una terapia con DPI. Dependiendo de la terapia utilizada y de la dosis necesaria, la reducción de lahuella de CO2 también puede ser menor. Por ejemplo, sustituir una monoterapia por un esteroide inhalado supone un ahorro de unos 110 kg de CO2 equivalente [19].
Eliminación de residuos
Incluso tras la liberación completa del número declarado de dosis individuales, los cartuchos de MDI nunca están completamente vacíos, sino que aún contienen pequeñas cantidades residuales del propelente o de los principios activos. Por lo tanto, los inhaladores dosificadores vacíos también pertenecen formalmente a la categoría de residuos problemáticos que requieren una eliminación regulada. Sin embargo, la eliminación de residuos farmacéuticos está regulada de forma diferente en cada estado y no existe un concepto estandarizado. Dado que la mayoría de los residuos se incineran, los medicamentos -con algunas excepciones (por ejemplo, los cistostáticos)- pueden eliminarse con los residuos domésticos. No existe una obligación de retirada de los medicamentos viejos, ni vías de eliminación separadas para los cartuchos de gas a presión. El proceso de eliminación y las recomendaciones relacionadas no suelen ser un tema central de una directriz. No obstante, este tema se retomó en la directriz y se abordó con una petición de un concepto de eliminación para los cartuchos de gas a presión.
Aplicación de la directriz
Varios aspectos son importantes para la aplicación de la directriz. Un requisito básico es disponer de material informativo atractivo, como un resumen de la directriz, información para los pacientes y servicios de apoyo que permitan aplicar el contenido de la directriz en la práctica. Un colega médico de cabecera ha elaborado un cuadro sinóptico con todos los principios activos relevantes y su disponibilidad como inhalador dosificador o inhalador en polvo. También ofrece información sobre los precios actuales y si hay un contador disponible.
Lo ideal sería que la implementación a nivel de la práctica consistiera en comprobar si es posible cambiar a un DPI al prescribir cada repetición de receta. El hecho de que un cambio es posible a nivel de la práctica se demostró en un grupo de prácticas neumológicas. En el plazo de un año, la proporción de DPI en los envases prescritos aumentó del 49,2% al 77,8% [19].
En el marco de los acuerdos de descuento, a menudo se intercambian medicamentos en las farmacias. Según la directriz alemana sobre medicamentos, las formas farmacéuticas inhaladas no están incluidas en la lista de medicamentos intercambiables [20], lo que significa que el intercambio de un DPI por un DA o viceversa no está permitido en las farmacias. En caso de duda, la NVL Asma recomienda que el farmacéutico plantee sus dudas farmacéuticas en estos casos. Alternativamente, también puede evitarse el intercambio marcando la casilla “Aut-idem”. En una prueba práctica prevista, se evaluará la aceptación y los posibles obstáculos a la aplicación de la directriz en las consultas de los médicos de cabecera.
Mensajes para llevar a casa
- A diferencia de los inhaladores en polvo, los inhaladores dosificadores contribuyen significativamente al cambio climático debido a los propelentes que contienen.
- Para la mayoría de los pacientes, es posible pasar de los inhaladores dosificadores a los inhaladores de polvo.
- Tanto a la hora de recetar inhalantes como en el marco del asesoramiento sobre el asma y la EPOC del PDM, los pacientes pueden ser informados y su disposición a cambiar puede ser determinada activamente por el equipo de la consulta.
Literatura:
- Karliner J, Slotterback S, Boyd R, et al: Health cares climate footprint 2019. https://noharm-uscanada.org/ClimateFootprintReport. Visitado el: 5 de enero de 2024.
- Nicolet J, Mueller Y, Paruta P, et al: ¿Cuál es la huella de carbono de las consultas de atención primaria? Un análisis retrospectivo del ciclo de vida en Suiza. Environ Health 2022; 21(1): 1-10.
- Janson C, Henderson R, Löfdahl M, et al: Impacto en la huella de carbono de la elección de inhaladores para el asma y la EPOC. Thorax 2020; 75(1): 82-84.
- Forster P, et al: The Earth’s energy budget, climate feedbacks, andclimate sensitivity. Climate change 2021: the physical science basis contribution of working group I to the sixth assessment report of the intergovernmental panel on climate change 2021; S923-1054.
- Comité de Auditoría Medioambiental – Cámara de los Comunes 2018 Progresos del Reino Unido en la reducción de las emisiones de gases fluorados. https://publications.parliament.uk/pa/cm201719/cmselect/cmenvaud/469/46905.htm#_idTextAnchor015. Visitado el: 21.01.2024.
- Pritchard JN: p>el clima está cambiando para los inhaladores de dosis medidas y es necesario actuar. Drug Des Devel Ther 2020; 14: 3043-3055.
- Instituto Central del Seguro de Enfermedad Obligatorio Asistencia médica en Alemania 2020. Datos de prescripción de inhalantes; www.zi.de.
- Pernigotti D, et al: Reducción de la huella de carbono de los inhaladores: análisis de las implicaciones climáticas y clínicas de diferentes escenarios en cinco países europeos. BMJ Open Respir Res 2021; 8(1): e1071.
- Wissenschaftliches Institut der AOK: Der GKV-Arzneimittelmarkt: Klassifikation, Methodik und Ergebnisse 2023. www.wido.de/fileadmin/Dateien/Dokumente/Forschung_Projekte/Arzneimittel/wido_arz_gkv_arzneimittelmarkt_klassifikation_methodik_ ergebnisse_2023.pdf. Visitado el: 5 de enero de 2024.
- Ludwig WD, Mühlbauer B, Seifert R: Informe sobre prescripción de medicamentos 2022. https://link.springer.com/10.1007/978-3-662-66303-5. Último acceso: 5 de marzo de 2023.
- Asociación Médica Alemana, Asociación Nacional de Médicos del Seguro de Enfermedad Obligatorio, Asociación de las Sociedades Científicas Médicas: Directriz asistencial nacional Asma 2020. www.leitlinien.de/themen/asthma. Visitado el: 12 enero 2023 (versión larga, 4ª edición).
- Selroos O: Los inhaladores de polvo seco en el asma aguda. Ther Deliv 2014; 5(1): 69-81.
- National Institute for Health and Care Excellence: Inhaladores para el asma y cambio climático 2022. www.nice.org.uk/guidance/ng80/resources/inhalers-for-asthma-patientdecision-aid-pdf-6727144573. Visitado el: 5 de enero de 2024.
- Geels FW, Schot J: Tipología de las vías de transición sociotécnica. Res Policy 2007; 36(3): 399-417.
- Hasegawa K, Brenner BE, Clark S, Camargo CA: Visitas a urgencias por asma aguda de adultos que se quedaron sin su medicación inhalada. Allergy Asthma Proc 2014; 35(3): 42-50.
- Fullwood I, et al: ¿Sabe cuándo está vacío el inhalador? Arch Dis Child 2022; 107: 902-905.
- Rubin BK, Durotoye L: ¿Cómo determinan los pacientes que su inhalador dosificador está vacío? Chest 2004; 126(4): 1134-1137.
- Schmiemann G, Dörks M, Grah C: Directriz de S2k sobre la prescripción de inhalantes con conciencia climática. www.awmf.org/service/awmf-aktuell/klimabewusste-verordnung-von-inhalativa. Visitado el: 12.01.2024.
- Bickhardt J, Czupalla C, Bader U: Reducción de los gases de efecto invernadero perjudiciales para el clima mediante la selección de inhaladores en el tratamiento de pacientes con asma y EPOC. Neumología 2022; 76(5): 321-329.
- Comité Mixto Federal Anexo VII de la Sección M de la Directriz sobre medicamentos – Normativa sobre la intercambiabilidad de medicamentos (aut idem). www.g-ba.de/downloads/83-691-813/AM-RL-VII_Aut-idem_2023-08-15.pdf. Visitado el: 12.01.2024.
| Financiación: Financiación de acceso abierto habilitada y organizada por Projekt DEAL. Acceso abierto. Este artículo se publica bajo la licencia Creative Commons Atribución 4.0 Internacional, que permite su uso, copia, adaptación, distribución y reproducción en cualquier medio o formato, siempre que se cite debidamente al autor o autores originales y la fuente, se incluya un enlace a la licencia Creative Commons y se indique si se han realizado cambios. Las imágenes y demás material de terceros contenidos en este artículo también están sujetos a la citada licencia Creative Commons, a menos que se indique lo contrario en la leyenda de la imagen. Si el material en cuestión no está sujeto a la mencionada licencia Creative Commons y la acción en cuestión no está permitida por la ley, deberá obtenerse el consentimiento del respectivo titular de los derechos para el uso posterior del material mencionado. Para más detalles sobre la licencia, consulte la información sobre la licencia en http://creativecommons.org/licenses/by/4.0/deed.de. Las preguntas CME son un suplemento de la editorial. |
InFo PNEUMOLOGIE & ALLERGOLOGIE 2024; 6(4): 8–12