La osteoporosis es un problema de salud de amplio alcance, pero hoy en día existen diversas opciones preventivas y terapéuticas. La detección precoz y la estratificación del riesgo son requisitos importantes para la prevención y el tratamiento adaptados al paciente. En 2020, la Asociación Suiza contra la Osteoporosis actualizó sus recomendaciones sobre prevención, diagnóstico y terapia.
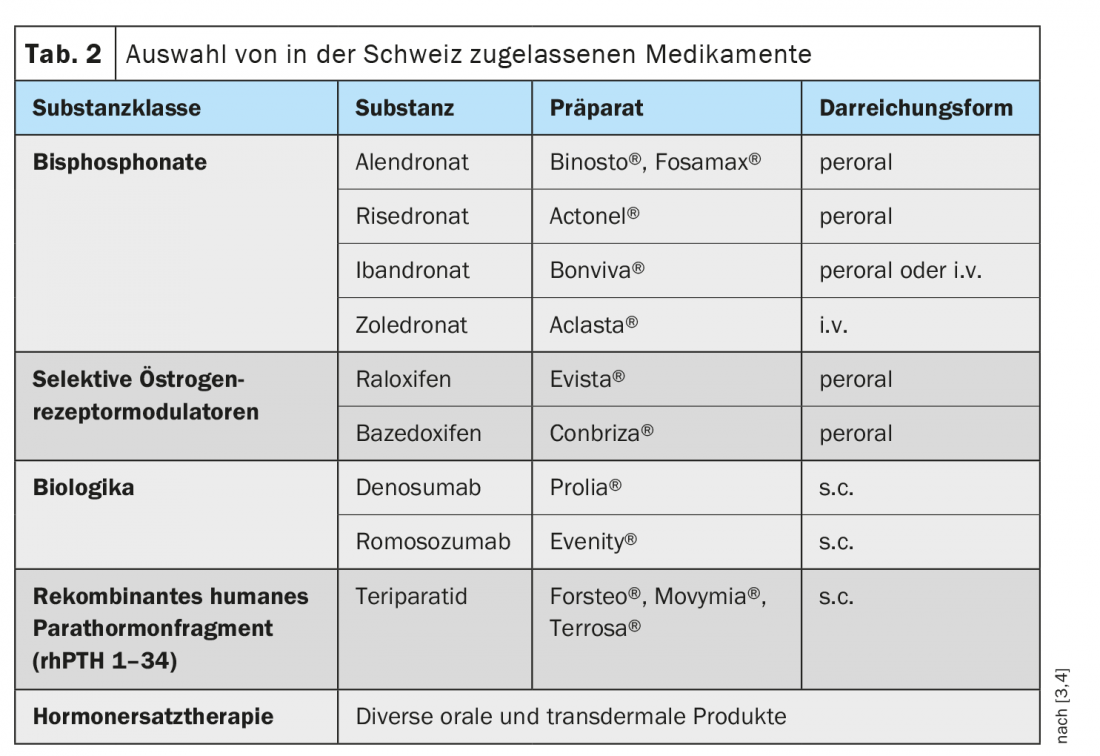
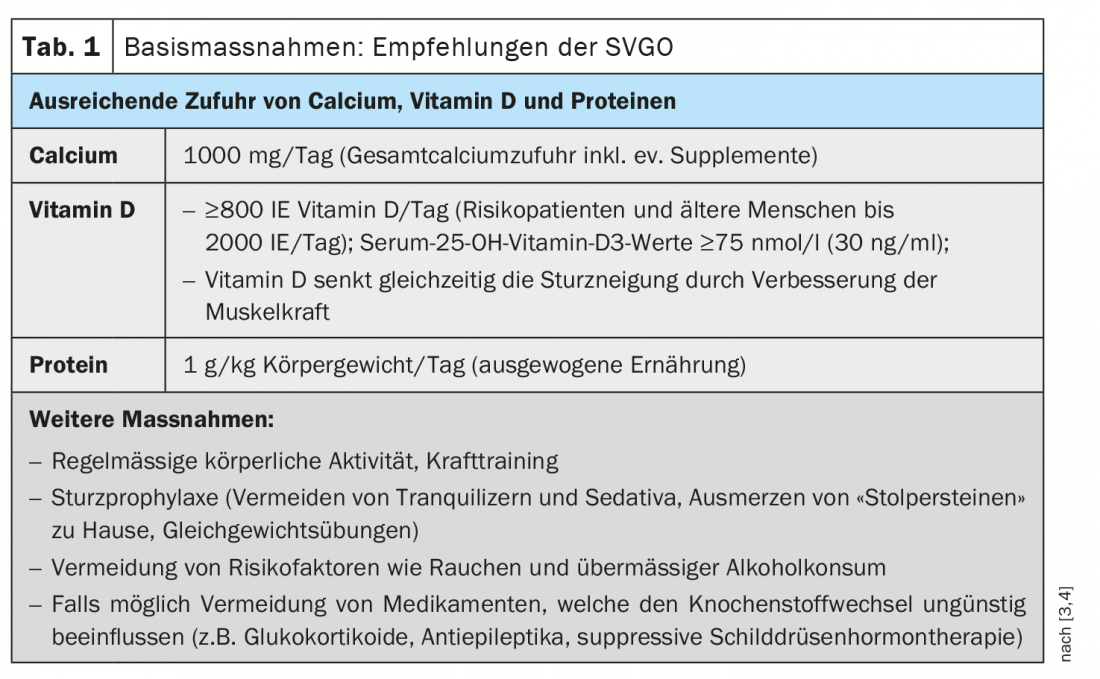
La osteoporosis suele manifestarse en las mujeres después de los 45 años y en los hombres después de los 55 [1]. Las formas secundarias o idiopáticas de osteoporosis en personas jóvenes son poco frecuentes. El hecho de que las mujeres tengan más del doble de probabilidades que los hombres de verse afectadas por la osteoporosis se debe principalmente a los cambios hormonales que se producen tras la menopausia, y los datos epidemiológicos muestran un aumento de la prevalencia relacionado con la edad que va del 15% en las mujeres de 50 a 60 años al 45% en las mayores de 70 [2]. Cuanto antes se detecte la osteoporosis, mejores serán las opciones de tratamiento. Además del calcio y la vitamina D ( tab. 1), hoy en día se dispone de numerosos fármacos muy eficaces contra la osteoporosis que pueden frenar la pérdida excesiva de hueso y/o promover específicamente la formación ósea (tab. 2).
La estratificación del riesgo como base importante para el tratamiento
En las recomendaciones actualizadas en 2020, la Asociación Suiza de Osteoporosis (SVGO) aborda la estratificación del riesgo y, en función de ésta, la terapia adaptada al riesgo [3,4]. La puntuación FRAX es actualmente la mejor herramienta validada de evaluación de los factores de riesgo aplicable a hombres y mujeres mayores de 45 años. También existen algunas limitaciones, por ejemplo que sólo puede utilizarse en pacientes no tratados (excepción: administración de calcio y vitamina D) y no se evalúa la columna vertebral. La densitometría ósea se utiliza para confirmar el diagnóstico de osteoporosis. El FRAX y la densitometría (DXA) son medidas de diagnóstico complementarias. E incluso si la deficiencia de estrógenos en la mujer es la causa más probable de osteoporosis o de un mayor riesgo de fractura, deben excluirse otras causas para el diagnóstico diferencial.
Historial médico y FRAX: El algoritmo FRAX (Evaluación del riesgo de fractura de la OMS) puede utilizarse para calcular el riesgo absoluto a 10 años de sufrir fracturas importantes de cadera, columna vertebral, antebrazo o húmero proximal [5,6]. La evaluación de la puntuación FRAX se basa en varios factores de riesgo. Además de la edad y el sexo, incluyen un IMC <20, una fractura después de los 40 años (excepto manos, pies, cráneo) y una fractura del cuello del fémur en uno de los progenitores. Además, la artritis reumatoide y el tratamiento actual o previo con glucocorticoides orales durante un periodo de al menos 3 meses diariamente (≥5 mg equivalentes de prednisolona) son factores de riesgo. En cuanto a los factores relacionados con el estilo de vida, se mencionan el tabaquismo y el consumo de alcohol de más de tres unidades diarias.
Densitometría mediante absorciometría dual de rayos X (DXA): Este procedimiento de diagnóstico por imagen debe utilizarse cuando los factores de riesgo clínicos indiquen un mayor riesgo de osteoporosis. Se realiza una medición DXA en la columna lumbar (valor medio de las vértebras evaluables L1-L4), en el fémur total y en el cuello femoral (medición única o valor medio del fémur izquierdo y derecho). El valor más bajo de la columna lumbar, el cuello femoral y el fémur total es decisivo para la estimación del riesgo de fractura a 10 años. El resultado de la medición DXA se da en forma de puntuación T y muestra, en forma de desviaciones estándar, lo grandes que son las desviaciones de la densidad ósea medida con respecto a la densidad ósea de los adultos jóvenes sanos. Un valor de -1 a -2,5 es precursor de osteoporosis, y un valor inferior a -2,5 es osteoporosis [7].
Nueva asignación del grupo de riesgo de fractura: Ahora se distinguen los cinco grupos de riesgo de fractura siguientes:
1.
Riesgo inminente de fractura, es decir, >10% de riesgo de fractura en los próximos 2 años:
Edad superior a 65 años y fractura osteoporótica (cuerpo vertebral, cadera, húmero, radio, pelvis) durante los últimos 2 años.
2.
Riesgo muy elevado de fractura:
El riesgo de fractura a 10 años para una fractura osteoporótica (cuerpo vertebral, cadera, húmero, radio, pelvis) según FRAX es al menos un 20% superior al umbral de intervención.
3.
Alto riesgo de fractura:
Fractura osteoporótica (cuerpo vertebral, cadera, húmero, radio, pelvis) hace más de 2 años y/o el riesgo de fractura a 10 años para una fractura osteoporótica (cuerpo vertebral, cadera, húmero, radio, pelvis) según el FRAX es superior al umbral de intervención pero inferior al 20% por encima del mismo. Este grupo también incluye a las personas en tratamiento prolongado con glucocorticoides, inhibidores de la aromatasa (mujeres) o supresores androgénicos (hombres) cuyo valor DXA-T es <1,5 y/o cuyo riesgo de fractura osteoporótica a 10 años (cuerpo vertebral, cadera, húmero, radio, pelvis) es superior al umbral de intervención según el FRAX.
4.
Riesgo de fractura moderado:
Valor DXA-T ≤ -2,5 y ausencia de fracturas previas y riesgo de fractura a 10 años para una fractura osteoporótica (cuerpo vertebral, cadera, húmero, radio, pelvis) según el FRAX por debajo del umbral de intervención.
5.
Bajo riesgo de fractura:
Osteopenia y ningún otro factor de riesgo
Medidas terapéuticas basadas en el riesgo de fractura
La estrategia de tratamiento adecuada se determina en función del grupo de riesgo de fractura, siempre que se hayan excluido otras causas de osteoporosis o de aumento del riesgo de fractura. Se recomienda la aplicación de las medidas básicas (Tab. 1) para cada grupo de riesgo. Existen varias clases de sustancias para terapias específicas (tab. 2) . En las recomendaciones de la SVGO, se sugiere el siguiente procedimiento, por el que se señala que hay que tener en cuenta las respectivas contraindicaciones.
Riesgo de fractura muy alto/inminente en estado post fractura vertebral:
Teriparatida durante 18-24 meses, seguida de terapia de mantenimiento con bifosfonatos o denosumab.
Riesgo de fractura muy alto/inminente en estado post-fractura de cadera: Bisfosfonato zoledronato (alternativa: denosumab)
Riesgo muy alto/inminente de fractura en caso de cualquier fractura osteoporótica del cuerpo vertebral, la cadera, el húmero, el radio o la pelvis:
Romosozumab durante un año (suspensión en caso de mayor riesgo de enfermedad cardiovascular), seguido de bifosfonatos o denosumab.
Alto riesgo de fractura:
Bifosfonatos o denosumab (alternativa: teriparatida en estado tras fractura vertebral o valor T <-3,5 SD en la columna vertebral).
Riesgo moderado:
Terapia hormonal sustitutiva, moduladores selectivos de los receptores estrogénicos, posiblemente bifosfonatos orales si los marcadores del metabolismo óseo (CTX, PINP) están por encima del rango de referencia premenopáusico.
Riesgo bajo: Posiblemente terapia hormonal sustitutiva (THS) para el síndrome menopáusico.
El seguimiento es un factor muy importante. El seguimiento con densitometría/DXA debe realizarse a los 2 años, excepto para el grupo de bajo riesgo (DXA a los 5-10 años).
¿Cómo pueden evitarse los efectos rebote ?
Tanto el denosumab (Prolia®) como el romosozumab (Evenity®) son biológicos osteológicos muy eficaces, pero pueden provocar una pérdida de la masa ósea ganada tras su interrupción, lo que se conoce como efecto “rebote” [8,9]. Tras dejar de tomar Prolia® , se recomiendan los bifosfonatos como el zoledronato (por ejemplo, Aclasta®) o el alendronato (por ejemplo, Fosamax®) para el tratamiento de seguimiento [11]. Según el estado actual de los conocimientos, el rebote puede contrarrestarse de forma más eficaz con zoledronato (Aclasta®) i.v. 5 mg 1× al año, primera administración 6 meses después de la última aplicación de Prolia®; alternativamente, puede utilizarse aledronato [8,10]. Los marcadores de remodelación ósea deben medirse cada tres a seis meses para controlar el seguimiento [11]. Debe evitarse el cambio directo de Prolia® a una terapia osteoanabólica como la teriparatida (por ejemplo, Forsteo®), ya que esto aumenta el efecto rebote [8]. La combinación de Prolia® y Forsteo® tiene un efecto aditivo, mientras que no se recomienda la combinación de bifosfonatos y Prolia® [8,12].
El romosozumab (Evenity®) está aprobado en Suiza desde 2020 para el tratamiento de la osteoporosis grave en mujeres que presentan un riesgo significativamente mayor de fracturas óseas tras la menopausia [9]. La aplicación es 1× mensual, la duración máxima de la terapia es de 12 meses, seguida de una terapia bifosfonada. Entre las contraindicaciones del tratamiento con romosozumab se incluyen los antecedentes de ictus o infarto de miocardio [8].
Literatura:
- OsteoSwiss, www.osteoswiss.ch (última consulta: 16.03.2021)
- Gourlay ML, et al: Intervalo de prueba de la densidad ósea y transición a la osteoporosis en mujeres mayores. N Engl J Med 2012; 19; 366(3): 225-233.
- Ferrari S, Lippuner K, Lamy O, Meier C: Recomendaciones 2020 para el tratamiento de la osteoporosis según el riesgo de fractura de la Asociación Suiza contra la Osteoporosis (SVGO). Swiss Med Wkly 2020, 150:w20352
- Stute P, Meier C: Actualización de la osteoporosis. J Gynaecol Endocrinol 2021, https://doi.org/10.1007/s41975-021-00181-4
- FRAX® Herramienta de evaluación del riesgo de fractura, www.shef.ac.uk/FRAX (última consulta: 16.03.2021)
- Kanis JA, et al: Evaluación del riesgo de fractura. Osteoporos Int 2005; 16(6): 581-589.
- “Osteoporosis: detectar precozmente la pérdida ósea”, 17.10.2020, https://nachrichten.idw-online.de, (última consulta: 16.03.2021)
- Mollet S: Osteoporosis – una puesta al día, Stella Mollet MD, Foro de Educación Médica Continua, 26.06.2020.
- Swissmedic: Información sobre medicamentos, www.swissmedicinfo.ch (última consulta: 16.03.2021)
- Anastasilakis AD, et al: Zoledronato para la prevención de la pérdida ósea en mujeres que interrumpen el tratamiento con denosumab. Un ensayo clínico prospectivo de 2 años. J Bone Miner Res 2019; 34(12): 2220-2228.
- “Prolia® y Evenity®: ¿Cómo prevenir el rebote?”, 28.01.2021, www.rheumaliga.ch/blog/2021/prolia-evenity-rebound-effekt
- Leder BZ, et al: Response to Therapy With Teriparatide, Denosumab, or Both in Postmenopausal Women in the DATA (Denosumab and Teriparatide Administration) Study Randomized Controlled Trial. J Clin Densitom 2016; 19(3): 346-351.
PRÁCTICA GP 2021; 16(4): 22-23