Las hormonas tiroideas tienen un efecto de gran alcance en el organismo, por lo que los síntomas de la disfunción tiroidea suelen ser inespecíficos y complejos. En alrededor del 80% de los casos, la enfermedad autoinmune de Graves está detrás del hipertiroidismo. La segunda y tercera causas más frecuentes son la autonomía tiroidea tóxica y la tiroiditis. La determinación de los anticuerpos del receptor de TSH es crucial para el diagnóstico posterior.
“Las hormonas tiroideas son muy importantes para el metabolismo de las células”, explica la doctora Eleonora Seelig, médico jefe de endocrinología y diabetología del Hospital Cantonal de Baselland [1]. “Las células funcionan mal si las hormonas tiroideas no controlan esto” [1]. Esto se nota cuando la función tiroidea no es eutiroidea, sino hipertiroidea o hipotiroidea. Además del peso corporal, el impulso y los hábitos de sueño, también pueden verse afectados la densidad ósea, la piel y el cabello, la fertilidad y el ciclo menstrual, así como la memoria y la concentración. El ponente utilizó estudios de casos para ilustrarlo [1].
¿Cuáles son las posibles causas del hipertiroidismo?
Según los informes, la prevalencia del hipertiroidismo es de ~1,3%. El espectro de síntomas es amplio, lo que tiene que ver con el hecho de que los receptores de TSH están presentes en casi todos los tejidos, según el Dr. Seelig [1]. Además del aumento de la fatiga y la sudoración, pueden aparecer temblores, agitación, inquietud y trastornos del sueño. La defecación puede aumentar y los pacientes pierden peso corporal. Son posibles la taquicardia y la fibrilación auricular ventricular izquierda. Y la orbitopatía endocrina está presente en alrededor de una quinta parte de los casos. Las causas más frecuentes de hipertiroidismo son la enfermedad de Graves, la autonomía tiroidea focal y la tiroiditis. También hay hipertiroidismo inducido por fármacos (por ejemplo, en alrededor del 5% de los pacientes tratados con amiodarona) y casos de hipertiroidismo iatrogénico (causado por una sustitución excesiva). El hipertiroidismo inducido por yodo es poco frecuente. Los anticuerpos del receptor de TSH son una herramienta muy importante para averiguar la causa del hipertiroidismo. Según los casos, también pueden realizarse ecografías y gammagrafías. Estos tres métodos suelen ser suficientes para evaluar la etiología del hipertiroidismo, según el ponente [1].
Caso 1: 39 años con enfermedad de Graves
El paciente consultó a su médico de cabecera debido a un deterioro creciente de su estado general en los últimos 6 meses. Sufría temblores, palpitaciones, diarrea y había perdido mucho peso (reducción de 8 kg). También estaba muy nervioso y ansioso. La glándula tiroides no era palpable ni estaba a presión y no se detectaban nódulos. Los valores de presión arterial y frecuencia cardiaca eran normales (PA 138/80 mmHg; FC 102/min), la temperatura corporal era de 36,7°C. Presentaba signos de retracción bilateral del párpado superior (sugestivos de orbitopatía endocrina). Los resultados de la determinación de hormonas tiroideas se muestran en la tabla 1. La TSH se encontró suprimida, mientras que la fT3 y la fT4 estaban elevadas. “La TSH es el marcador más sensible de la disfunción tiroidea”, explicó el Dr. Seelig, y añadió: “El 80% de las hormonas tiroideas libres son T4 y sólo el 20% son T3” [1]. Esto es importante porque la T4 no es en realidad biológicamente activa, sino que se considera un “profármaco” y reacciona lentamente con una semivida de 7 días. La T3, en cambio, es una hormona biológicamente activa con una semivida más corta (1 día) y más fluctuaciones. La T4 puede convertirse en T3 en los tejidos. Los anticuerpos del receptor de TSH eran muy positivos en el paciente de 39 años y presentaba síntomas de orbitopatía endocrina (ojos llorosos y enrojecidos; sensación de cuerpo extraño; exoftalmos; edema periorbitario). En conjunto, todo hablaba a favor de un diagnóstico de M. enfermedad de Graves.
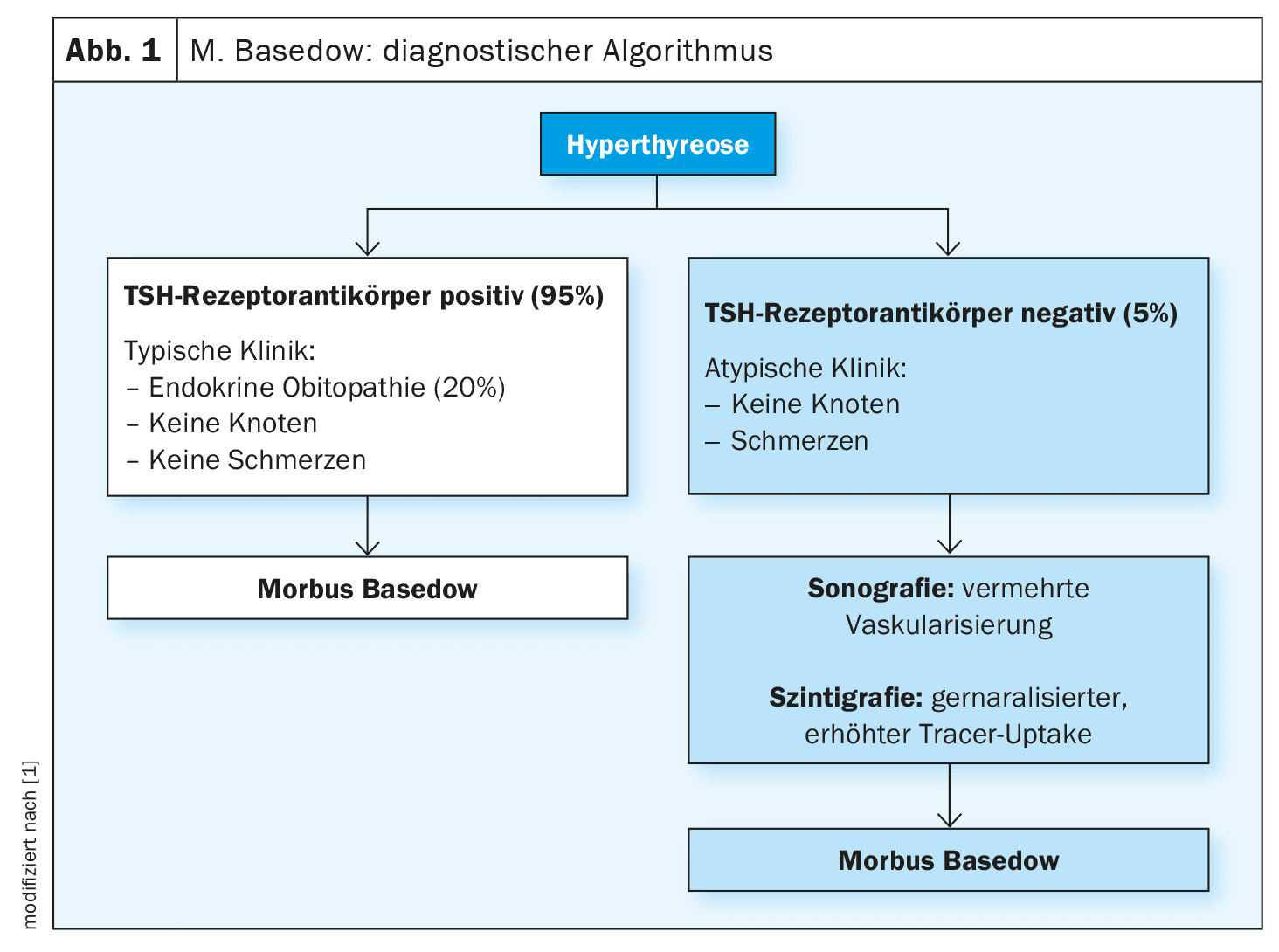
En la enfermedad de Graves, los anticuerpos del receptor de TSH llevan a la glándula tiroides a producir hormonas tiroideas en exceso. Aproximadamente una quinta parte de los pacientes están afectados por una orbitopatía endocrina. En el 95% de los casos de enfermedad de Graves, los anticuerpos del receptor de la TSH positivos están presentes y si las características clínicas son indicativas sin nódulos palpables en la glándula tiroides, el diagnóstico puede realizarse sin ecografía ni gammagrafía. Sin embargo, en el 5% de los pacientes sin anticuerpos del receptor de la TSH positivos o con un cuadro clínico atípico, es necesario realizar una ecografía y una gammagrafía (Fig. 1). En la enfermedad de Graves, la ecografía muestra que el tejido es inhomogéneo y presenta una vascularización muy aumentada. En la gammagrafía, un aumento generalizado de la captación del trazador es un hallazgo típico en la enfermedad de Graves, según el ponente [1].
Caso 2: joven de 18 años con autonomía multifocal
El caso 2 era una paciente de 18 años que se quejaba de fatiga y llevaba dos meses experimentando caída del cabello y pérdida de peso [1]. La glándula tiroides no era palpable y los valores de presión arterial no eran destacables (PA 127/83 mmHg, FC 80/min).<La TSH estaba elevada (Tabla 1) y los anticuerpos del receptor de TSH estaban dentro del rango normal ( 1,8 UI/l) [1]. La ecografía mostró nódulos visibles y la gammagrafía confirmó que los nódulos presentaban un aumento de la captación del trazador. Al resumir los hallazgos, se diagnosticó una autonomía multifocal. Si sólo hay un nódulo, también se habla de adenoma tóxico, explicó el Dr. Seelig [1]. Autonomía tiroidea es el término que se utiliza cuando zonas del tejido tiroideo dejan de estar bajo el control del eje hipotálamo-hipofisario; como consecuencia, suelen desarrollarse nódulos. Si éstos se producen en varias partes distintas de la glándula tiroides, se habla de autonomía multifocal. Si sólo está afectada una zona, se denomina adenoma autónomo o autonomía unifocal. En raras ocasiones, toda la glándula tiroides está intercalada con islas celulares autónomas más pequeñas, lo que se denomina autonomía diseminada. La ecografía tiroidea permite visualizar el tamaño y la estructura de los nódulos tiroideos.
Caso 3: mujer de 34 años con tiroiditis de De Quervain
Otra forma común de hipertiroidismo es la tiroiditis. Fisiopatológicamente, la sobreproducción de hormonas tiroideas no se debe a la hipófisis, sino a una inflamación o descomposición de las células tiroideas. “Se trata de una destrucción del tejido tiroideo”, resumió el ponente [1]. A menudo se produce inicialmente una fase hipertiroidea, que luego puede progresar a una fase hipotiroidea. Se distingue entre una forma dolorosa y otra no dolorosa de tiroiditis. La forma dolorosa más común es la tiroiditis subaguda (tiroiditis de De Quervain); las infecciones, la radioterapia o los traumatismos son causas menos frecuentes. La forma más común de tiroiditis no dolorosa es el síndrome de Hashimoto (también conocido como tiroiditis linfocítica crónica), aunque también existe la tiroiditis silenciosa (por ejemplo, postparto, inducida por fármacos). En la tiroiditis de Hashimoto se produce inicialmente una fase hipertiroidea durante unos 1-4 meses y sólo después se desarrolla el hipotiroidismo, explicó el ponente [1].
El caso 3 era una paciente de 34 años con tiroiditis de De Quervain. Se le había diagnosticado una infección vírica de las vías respiratorias superiores dos semanas antes y en ese momento sufría un dolor intenso en la zona del cuello que se irradiaba a la mandíbula, además de quejarse de fiebre y fatiga. La glándula tiroides de la paciente estaba presionada y ligeramente aumentada de tamaño. Su temperatura corporal era de 39°C y su frecuencia cardiaca de 110 latidos/min (taquicardia). Los valores tiroideos revelaron valores elevados de TSH (Tabla 1). Además, la PCR estaba significativamente elevada con un valor de 120 mg/dl. Esto se confirmó por los hallazgos típicos en la ecografía: un cambio nodular no homogéneo y de bajo eco. En la gammagrafía, es típica una captación reducida del trazador, lo que también ocurría en el presente caso [1].
¿Qué opciones de tratamiento existen?
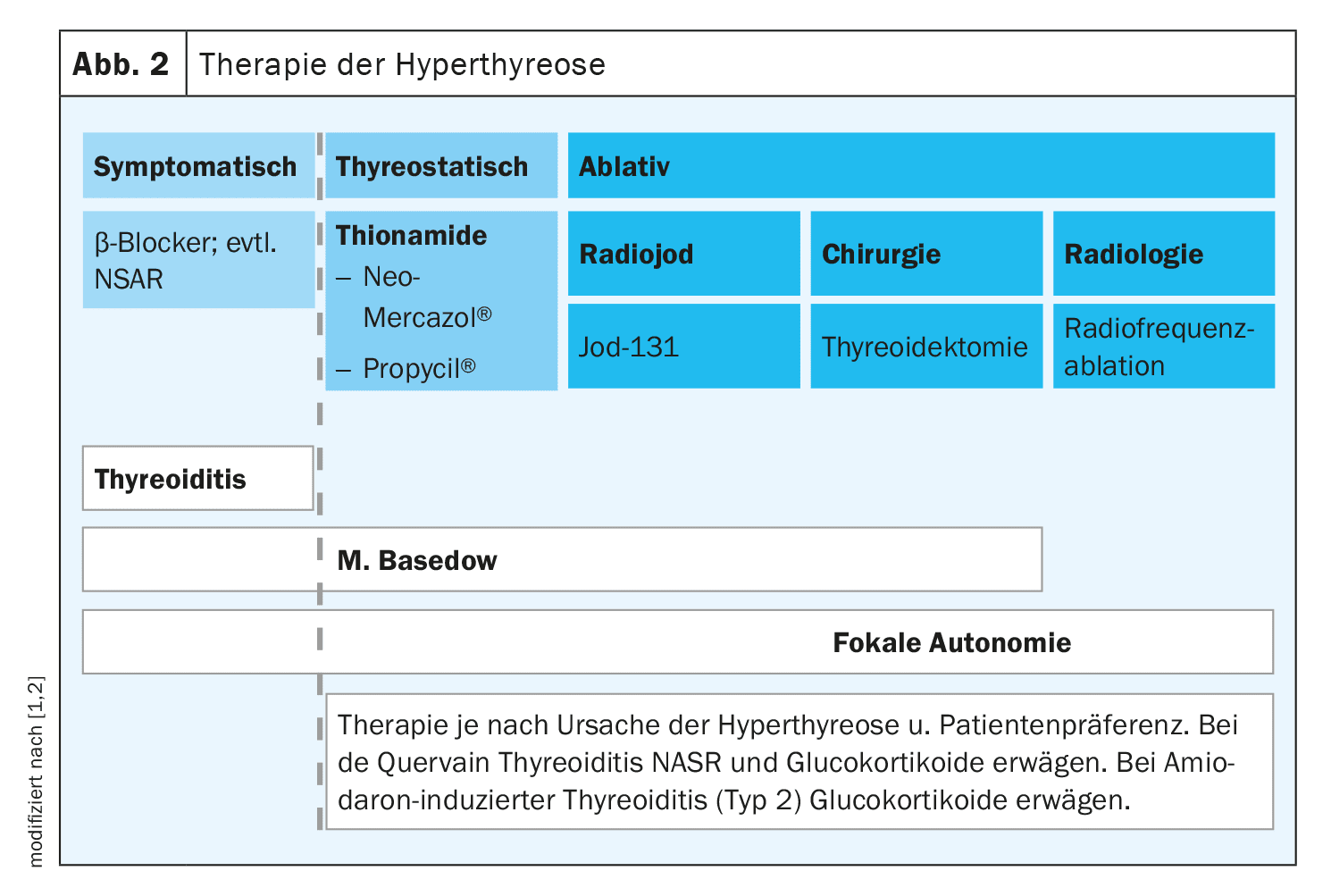
En el caso de la tiroiditis, se utilizan medicamentos para aliviar los síntomas del hipertiroidismo (por ejemplo, betabloqueantes) o inhibir la inflamación (AINE, prednisona). Los tireostáticos no son eficaces en la tiroiditis, pero son una opción de tratamiento importante para la enfermedad de Graves y la autonomía tiroidea. Los tireostáticos inhiben la formación de hormonas tiroideas. [1,2] Los más utilizados son el carbimazol (Neo-Mercazol®) o el tiamazol . [1,2] El propiltiouracilo (Propycil®) puede utilizarse en caso de mala tolerancia . Alternativamente, el hipertiroidismo en el contexto de la enfermedad de Graves o la autonomía tiroidea puede tratarse con radioyodoterapia o cirugía (tiroidectomía).
En la figura 2 se muestra un resumen compacto de las opciones de tratamiento de la tiroiditis, la enfermedad de Graves y la autonomía multifocal.
Congreso: Jornadas de formación para médicos generalistas del FomF (Basilea)
Literatura:
- “Turbulencias hormonales de la glándula tiroides: del hipo al hipertiroidismo”, PD Dra. Eleonora Seelig, FomF, jornadas de formación para médicos de familia, 5 y 6 de septiembre de 2024.
- Swissmedic: Información sobre medicamentos, www.swissmedicinfo.ch,(última consulta: 16/09/2024).
HAUSARZT PRAXIS 2024; 19(10): 18-19 (publicado el 17.10.24, antes de impresión)