La lumbalgia crónica puede tener un correlato patomorfológico definido; la principal dificultad sigue siendo la detección de dicho correlato. El patrón oro para la evaluación del dolor de espalda es la historia clínica, la clínica y la radiografía ap/lateral en bipedestación y la resonancia magnética. La degeneración discal, la artrosis facetaria y la inestabilidad segmentaria (insuficiencia) son causas frecuentes de lumbalgia específica. A los pacientes con un correlato morfológico para su lumbalgia no se les debe negar la cirugía durante demasiado tiempo.
El término “lumbalgia” (lumbago, síndrome lumboespondilogénico, síndrome lumbovertebral con o sin radiación pseudorradicular) es muy impreciso y hace referencia a una gran variedad de dolencias. En el 80-90% de los pacientes que buscan tratamiento médico para el dolor de espalda, se trata del llamado dolor inespecífico que no está desencadenado por una patología definida y reconocible. En el 10-20% restante de pacientes, sin embargo, el dolor es específico: existe un cambio estructural definido que explica el dolor de espalda.
No sólo para las lumbalgias inespecíficas, sino también para las específicas, el tratamiento no quirúrgico es la terapia de primera elección. Si la terapia no quirúrgica sigue sin tener éxito, puede plantearse la cirugía si existe un correlato morfológico adecuado. Sin embargo, incluso con cambios estructurales en la columna vertebral, sólo puede asumirse con un alto grado de probabilidad que éstos explican el dolor. Así pues, la indicación de cirugía para la lumbalgia sigue siendo a priori un proceso complicado de conocimiento y experiencia.
Este artículo en dos partes se centra en las opciones quirúrgicas para la lumbalgia degenerativa sin síntomas radiculares. Los síndromes de compresión nerviosa, como los que se observan en las hernias discales, o los síntomas de claudicación como consecuencia de una estenosis no se tratarán aquí. En la parte 1, se presentarán los métodos de diagnóstico; en la parte 2, en el próximo número de HAUSARZT PRAXIS, las opciones quirúrgicas.
Lumbalgia como consecuencia de cambios degenerativos
La mayoría de las lumbalgias específicas se deben a cambios degenerativos; causas como tumores, traumatismos, fracturas osteoporóticas e infecciones son poco frecuentes (Tab. 1). Todas las estructuras del segmento móvil pueden sufrir cambios degenerativos: Disco intervertebral, cuerpo vertebral con placas terminales, ligamentos, articulaciones facetarias y músculos (Fig. 1).
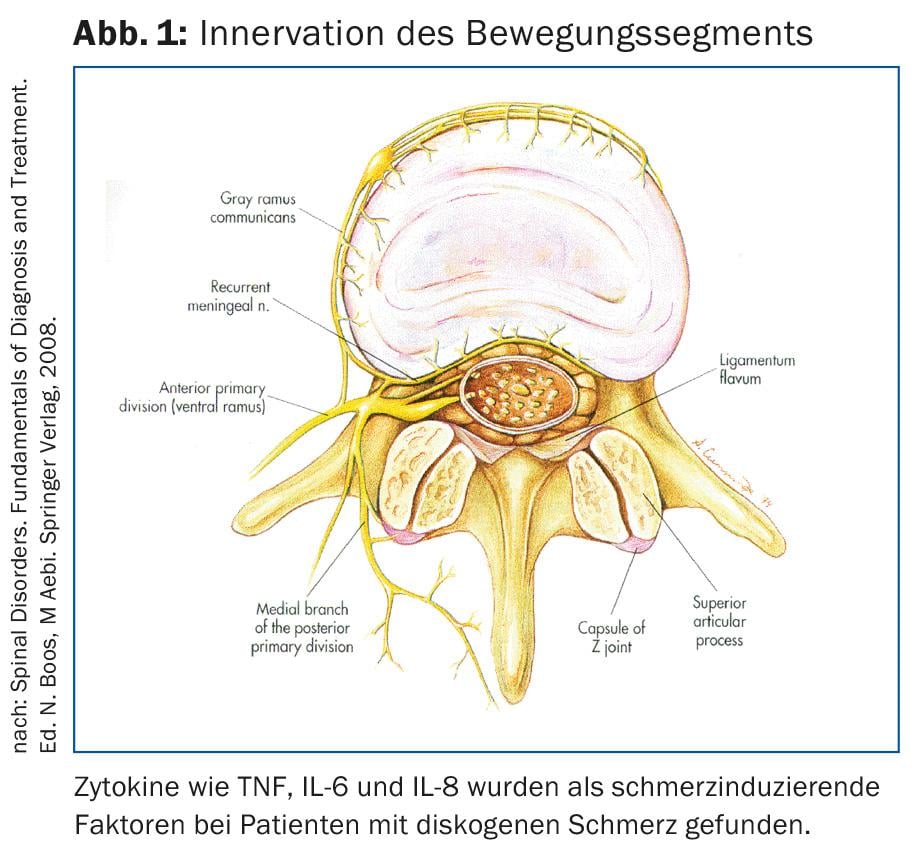
A menudo, varias de estas estructuras sufren cambios degenerativos, por lo que se habla de degeneración segmentaria. Se cree que las causas estructurales más comunes del dolor lumbar son los discos intervertebrales degenerados (Tab. 2).

Las personas mayores no tienen más dolor de espalda que un colectivo comparable más joven: no se tiene dolor de espalda sólo por ser mayor. Incluso en la vejez, suele haber cambios estructurales que explican muy bien el dolor.
La “inestabilidad” degenerativa
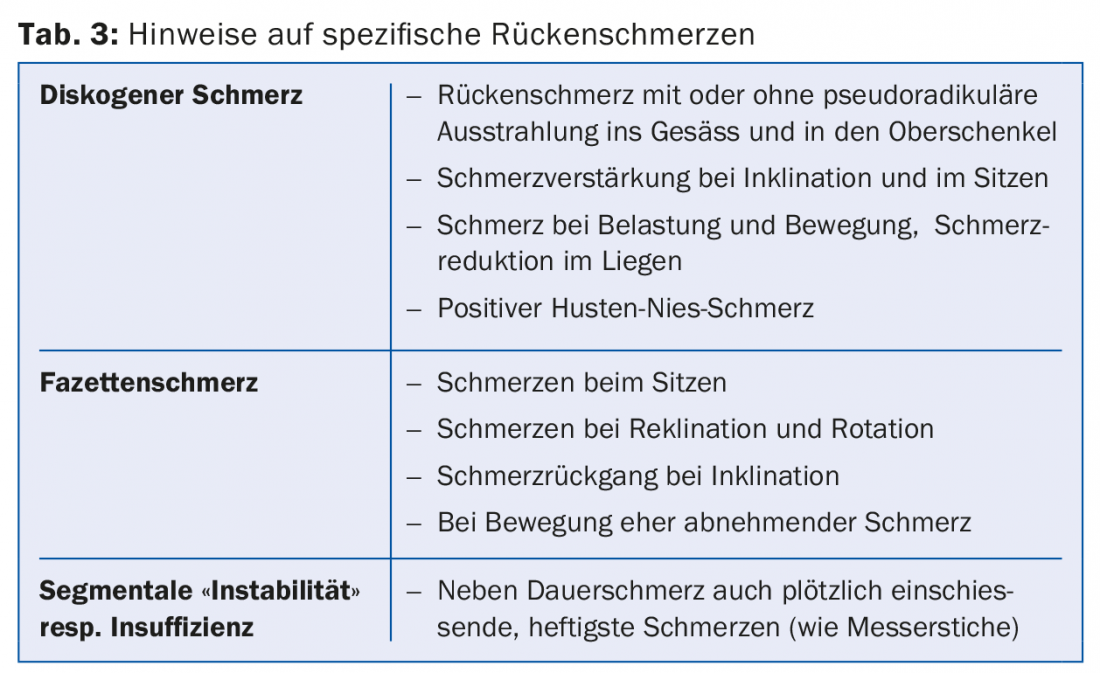
El término “inestabilidad de un segmento de movimiento” en el caso de los cambios degenerativos no significa un aumento patológico de la amplitud del movimiento, sino el movimiento anormal bajo una carga fisiológica. Como este término es algo desafortunado, el autor prefiere el término “insuficiencia segmentaria”. Se supone que, como consecuencia de la degeneración discal, la fuerza en el disco intervertebral ya no se transmite homogéneamente de vértebra a vértebra y se producen picos de presión que estimulan los nociceptores del anillo. La articulación facetaria artrósicamente alterada también es una fuente de dolor. Las articulaciones facetarias están inervadas por fibras nociceptivas de las ramas mediales de los nervios espinales. No sólo la artritis, sino también las sobrecargas mecánicas pueden causar dolor .
Examen clínico
El historial del dolor es una herramienta importante para el cirujano de columna. La propia narración del paciente puede indicar si un cambio estructural concreto en la columna lumbar explica o no el dolor (Tab. 3) . La exploración clínica y neurológica también son componentes esenciales para aclarar el origen del dolor. Se cree que la prevalencia de la discogenia ronda el 39%, siendo menos frecuente el dolor facetario puro [1]. Suponiendo que la infiltración facetaria sea relevante desde el punto de vista diagnóstico, la prevalencia de la lumbalgia facetogénica es del 7,7-75% para la infiltración unilateral y del 15-40% para la infiltración bilateral.
Técnicas de imagen
El patrón oro para la evaluación del dolor de espalda es la radiografía ap/lateral en bipedestación y la resonancia magnética. La toma de imágenes de pie representa una situación estresante, a diferencia de la IRM, que se realiza tumbado. La radiografía muestra una degeneración discal, posiblemente con espondilófitos como signo de una posible inestabilidad, y una espondiloartrosis grave. La resonancia magnética no es una herramienta fiable para detectar el dolor discogénico. A pesar de la resonancia magnética, la correlación entre los cambios relacionados con la edad y las dolencias sigue siendo difícil. Suelo et al. encontró degeneración y estrechamiento de los discos en individuos asintomáticos en el 35% de las personas de 20 a 39 años y en prácticamente todas las personas de 60 a 80 años [2]. Evans et al. encontraron degeneración discal en el 26-57% [3]. A los 65 años, el 99% de los individuos asintomáticos también presentan cambios degenerativos [2,4–6]. Sin embargo, las personas menores de 50 años presentan menos extrusiones discales (18%), ninguna secuestra discal, raramente cambios en la placa terminal (3%) y nunca artritis de la articulación facetaria. Pero hay cambios que muy a menudo van acompañados de dolor de espalda. Los cambios módicos de tipo I (edema de médula ósea) en particular tienen una alta correlación con el dolor discogénico (Fig. 2) . Los cambios severos y moderados de las placas terminales de tipo I y II mostraron un 100% de concordancia en la provocación del dolor en una discografía [7]. Una zona hiperintensa (HIZ) en el anillo dorsal del disco, por otra parte, no es una indicación definitiva de dolor discogénico y a menudo se produce incluso en individuos asintomáticos.

Infiltraciones para aclarar una indicación quirúrgica
Las infiltraciones facetarias pueden ayudar en el tratamiento inicial y aliviar los síntomas. En los pacientes que ya no responden a la infiltración, ésta puede utilizarse como criterio diagnóstico para una indicación quirúrgica. Otra herramienta útil para la indicación es la discografía provocativa, pero no es adecuada como procedimiento rutinario para detectar el dolor discogénico. En casos concretos, puede proporcionar información adicional en pacientes candidatos a cirugía, por ejemplo, si deben incluirse más segmentos en las fusiones. Sin embargo, la discografía provocativa no fue capaz de mejorar la selección de pacientes y, por tanto, el resultado tras la cirugía en los estudios. Por lo tanto, el autor sólo recurre a la discografía en casos excepcionales cuando el dolor discogénico por sí solo parece probable basándose en el examen clínico y de resonancia magnética.
Encontrará la segunda parte de este artículo en el próximo número de HAUSARZT PRAXIS.
Literatura:
- Carragee EJ, et al: Determinantes discográficos, de resonancia magnética y psicológicos de la incapacidad y la remisión del dolor lumbar: un estudio prospectivo en sujetos con dolor lumbar persistente benigno. Spine J 2005; 5(1): 24-35.
- Boden SD, et al: Resonancias magnéticas anormales de la columna lumbar en sujetos asintomáticos. J Bone Joint Surg Am 1990; 72A: 403-408.
- Evans W, et al: Un estudio transversal de prevalencia de la degeneración discal lumbar en una población trabajadora. Columna vertebral 1989; 14: 60-64.
- Boos N, et al.: Premio Volvo 1995 en ciencias clínicas. La precisión diagnóstica de la resonancia magnética, la percepción del trabajo y los factores psicosociales en la identificación de hernias discales sintomáticas. Columna vertebral 1995; 20: 2613-2625.
- Borenstein DG, et al: El valor de la resonancia magnética de la columna lumbar para predecir el dolor lumbar en sujetos asintomáticos. J Bone Joint Surg Am 2001; 83A(9): 1306-1311.
- Jensen MC, et al: Resonancia magnética de la columna lumbar en personas sin dolor de espalda. N Engl J Med 1994; 331: 69-73.
- Weishaupt D, et al: Imágenes de RM de la columna lumbar: prevalencia de la extrusión y el secuestro del disco intervertebral, compresión de la raíz nerviosa, anomalías de la placa terminal y osteoartritis de las articulaciones facetarias en voluntarios asintomáticos. Radiología 1998; 209: 661-666.
PRÁCTICA GP 2016; 11(2): 26-28