Esta vez, en el GP de la tarde en la USZ se habló, entre otras cosas, de las emergencias de la ORL. ¿Cuál es el diagnóstico y el tratamiento modernos de la epistaxis? ¿Qué decisiones deben tomarse en la rinosinusitis aguda? Estas y otras preguntas fueron respondidas por el Prof. Dr. med. David Holzmann, del Departamento de Otorrinolaringología y Cirugía Facial del Hospital Universitario de Zúrich. Hizo hincapié en que la epistaxis en particular es una afección a menudo subestimada que puede suponer un reto para el médico tratante y asociarse a tratamientos desagradables para el paciente.
Según el Prof. Dr. med. David Holzmann, del Departamento de Otorrinolaringología y Cirugía Facial del Hospital Universitario de Zúrich, uno de los factores de riesgo más importantes de la epistaxis es el uso de antiagregantes como el clopidogrel y la aspirina®. La epistaxis causada por anticoagulantes como las cumarinas ya es menos importante y tiene un mejor pronóstico. Además, las enfermedades hematológicas, los traumatismos, el alcohol o la hipertensión pueden ser responsables de epistaxis. La anamnesis incluye los cuatro S:
- Lado(derecho, izquierdo, bilateral, anterior, posterior)
- Inicio(dónde, cuándo, cómo, duración)
- Gravedad(de trazas a hemorragia masiva, primer episodio/repetitivo)
- Enfermedades sistémicaso medicación (hematológica, vascular).
“A veces los pacientes describen la hemorragia de forma dramática, porque es una experiencia impresionante cuando se sangra por la cabeza. Por eso es importante volver a preguntarse exactamente cuál es la gravedad real de la hemorragia”, dice el conferenciante. En el reconocimiento deben comprobarse las constantes vitales y la circulación (tensión arterial, pulso). Además, la colocación de una vía intravenosa es crucial (antes del transporte, dos veces en casos graves). “Es mejor hacer ésta demasiado pronto, para tenerla en caso de que el paciente sufra un colapso”, aconsejó el Prof. Holzmann. A esto le sigue una inspección local con o sin medidas descongestionantes y, por último, el tratamiento. La toma de muestras de sangre proporciona información importante en la anticoagulación oral (INR) y en las hemorragias recurrentes graves (Hb). El llamado esquema THREAT indica cuándo una hemorragia es especialmente peligrosa(traumatismo, enfermedad hematológica,“retaguardia localización” [hintere Lokalisation], necesidad de transfusión).
¿Cómo puede ayudar al paciente?
Las medidas importantes de primeros cuidados para las hemorragias nasales anteriores son pinzar correctamente la nariz, sentarse erguido e inclinarse hacia delante para evitar tragar la sangre. “La sangre es el mejor emético. Además, no se ve qué cantidades de sangre fluyen realmente cuando el paciente se lo traga todo”, dijo el ponente. “Una compresa fría en el cuello no sirve de nada. No hay pruebas de una disminución del flujo sanguíneo septal. Lo que sí ayuda, curiosamente, es chupar hielo”.
La oxibuprocaína (Novesin® 1%), por ejemplo, se utiliza para la anestesia; la xilometazolina 0,1% (Otrivin®) y la adrenalina 1:1000 tienen un efecto descongestionante. “Los pacientes con hemorragias nasales graves suelen tener que toser y estornudar, por lo que esparcen la sangre por toda la consulta. Puede utilizar una capa para proteger la ropa del paciente. No olvide protegerse de la contaminación durante el tratamiento. El personal de su consulta médica también se lo agradecerá si utiliza protección medioambiental y cubre el equipo”, afirma el experto. Los medios de exploración son una lámpara, un espéculo y un aspirador (nasal).
La mayoría de las hemorragias se producen en la parte frontal de la nariz. En este caso puede realizarse una coagulación local con alfileres de nitrato de plata, por ejemplo. Las pinzas bipolares ofrecen otra opción para la coagulación focalizada. “Con los pacientes de epistaxis, siempre debe tener ambas manos disponibles. El examen y el tratamiento son más fáciles cuando otra persona realiza la aspiración”, explicó el Prof. Holzmann.
Una forma de terapia útil para la epistaxis posterior, pero que suele percibirse como muy desagradable, es el taponamiento (por ejemplo, con Rapid Rhino® 900). El sistema bicameral autohumectante con revestimiento hidrocoloide se introduce lenta y cuidadosamente a lo largo del suelo de la nariz (horizontalmente), si es posible bajo anestesia superficial. Debe tener cuidado con los puntos de presión. Debe permanecer en la nariz durante 48 horas. Los dispositivos especiales evitan la aspiración.
Las normas generales de conducta tras una epistaxis se resumen en la tabla 1.

Rinosinusitis aguda
La rinosinusitis aguda es, con mucho, el caso más común de resfriado/rinitis banal (vírica aguda). La rinosinusitis postviral se encuentra en un número significativamente menor de pacientes y finalmente una forma bacteriana aguda en una fracción. En los adultos, la rinosinusitis aguda se define como: Aparición repentina de dos o más síntomas que duren menos de doce semanas, uno de los cuales debe ser obstrucción nasal o goteo nasal (goteo anterior/postnasal). Puede aparecer dolor/presión facial acompañante o reducción o pérdida de la capacidad olfativa. La gravedad puede evaluarse con escalas de valoración como la escala analógica visual (EAV): leve (EAV 0-3), moderada (EAV >3-7) y grave (EAV >7-10).
La exploración rutinaria en la consulta incluye la inspección externa (palpación de la dolencia, sensibilidad reducida, orbita/motilidad ocular) y la rinoscopia (otoscopio con embudo grande, posiblemente hisopado del conducto nasal medio). Una vía de pus posterior y los problemas dentales pueden aclararse por vía oral. Las radiografías convencionales no son muy útiles para el diagnóstico y, por lo tanto, no están indicadas. Si la clínica es grave, si se sospechan complicaciones o si existe inmunosupresión, puede realizarse un TAC de alta resolución (TAC-AR) de los senos paranasales.
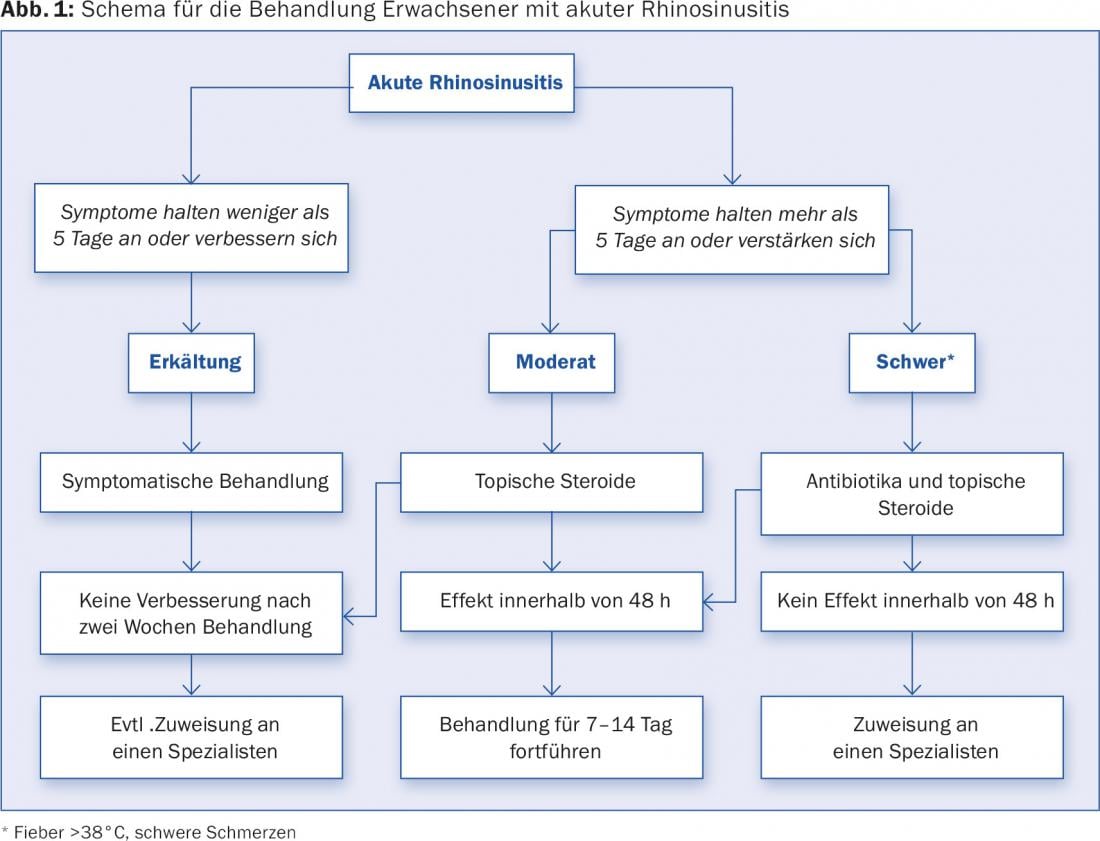

En la figura 1 se muestra un esquema para la atención primaria de pacientes adultos con rinosinusitis aguda. Las opciones de tratamiento se presentan en detalle en la tabla 2. Además, siempre hay que estar atento a los síntomas de alerta que requieren una derivación/hospitalización inmediata. Estos incluyen, entre otros:
- Edema periorbitario
- Oftalmoplejía
- Pérdida de agudeza visual
- Imágenes dobles
- cefalea frontal severa en uno o ambos lados
- signos meningíticos u otros signos neurológicos focales.
Fuente: 30ª Tarde Interactiva de GP, 12 de noviembre de 2015, Zúrich
PRÁCTICA GP 2015; 10(12): 42-44