El número de trastornos psiquiátricos en las enfermedades internas alcanza el 35% [1]. Las enfermedades internas pueden interactuar con las enfermedades psiquiátricas. Además, ambos pueden ser mutuamente dependientes. Tanto la demencia como el delirio tienen en parte causas internas. A la inversa, las enfermedades inmunitarias sistémicas, así como los trastornos del metabolismo de la glucosa, de la función tiroidea o las enfermedades paratiroideas se acompañan en ciertos casos de fenómenos psicopatológicos. Un estilo de vida desfavorable desempeña un papel decisivo en la frecuente aparición de enfermedades somáticas en pacientes con enfermedades mentales graves como la depresión. En cuanto al aumento de la morbilidad y la mortalidad de los pacientes con enfermedades psiquiátricas, también se habla de los cambios biológicos (por ejemplo, la activación de la hormona del estrés) como posibles causas.
Las enfermedades psiquiátricas que más frecuentemente conducen a problemas internos son las enfermedades de dependencia/adicción de sustancias psicotrópicas [2]. Otros ejemplos son los estados de estupor y los comportamientos autolesivos. Por lo tanto, el síndrome de Wernicke-Korsakow causado por la carencia de tiamina se produce no sólo en la dependencia del alcohol, sino también en la malnutrición causada por el carcinoma gástrico o los vómitos prolongados. Los estados post-hipoxia y la hipoglucemia grave recurrente pueden ser causantes de síndromes amnésicos. El trastorno artificial es particularmente problemático, con sus típicas ambigüedades diagnósticas derivadas de los patrones de comportamiento de los pacientes afectados [3].
Actualmente se considera cierto que el riesgo de desarrollar cardiopatía isquémica aumenta con la existencia de depresión y que las enfermedades mentales pueden influir negativamente en el curso de las enfermedades internas [4]. Por otra parte, existen pruebas de que los trastornos de ansiedad pueden incluso tener efectos protectores sobre las enfermedades internas. Los pacientes que sufren un trastorno de ansiedad tienen una esperanza de vida significativamente mayor que las personas que no lo padecen, probablemente debido a un comportamiento de menor riesgo, un estilo de vida más consciente y una mayor conciencia de los cambios físicos.
Demencia
Cabe suponer que alrededor del 2% de los casos de demencia tienen una causa interna subyacente (Tab. 1), cuyo tratamiento específico conduce a una mejora del rendimiento cognitivo. Con una cuota del 55-70%, la enfermedad de Alzheimer es la forma más común de demencia. Los procesos vasculares y las formas mixtas se consideran la segunda causa más común de demencia. Se basan en procesos arterioscleróticos-degenerativos de los vasos cerebrales intracraneales o extracraneales. Además, hay que mencionar los acontecimientos cardioembólicos, las angiopatías inflamatorias y las coagulopatías [5].

Los resultados de un nuevo estudio apuntan a un mayor riesgo de demencia cuando la diabetes y la depresión aparecen juntas en comparación con una de las enfermedades por sí sola [6].
Delir
Una variedad casi confusa de enfermedades internas puede causar delirio. La tabla 2 ofrece una visión general de los posibles factores predisponentes y desencadenantes. El delirio puede considerarse un fenómeno umbral, que es más probable que se produzca en presencia de una enfermedad interna subyacente, cuanto más relevante sea el daño cerebral preexistente. En el caso de un daño cerebral previo, problemas internos comparativamente leves -como una infección del tracto urinario- pueden conducir a la manifestación de delirio.
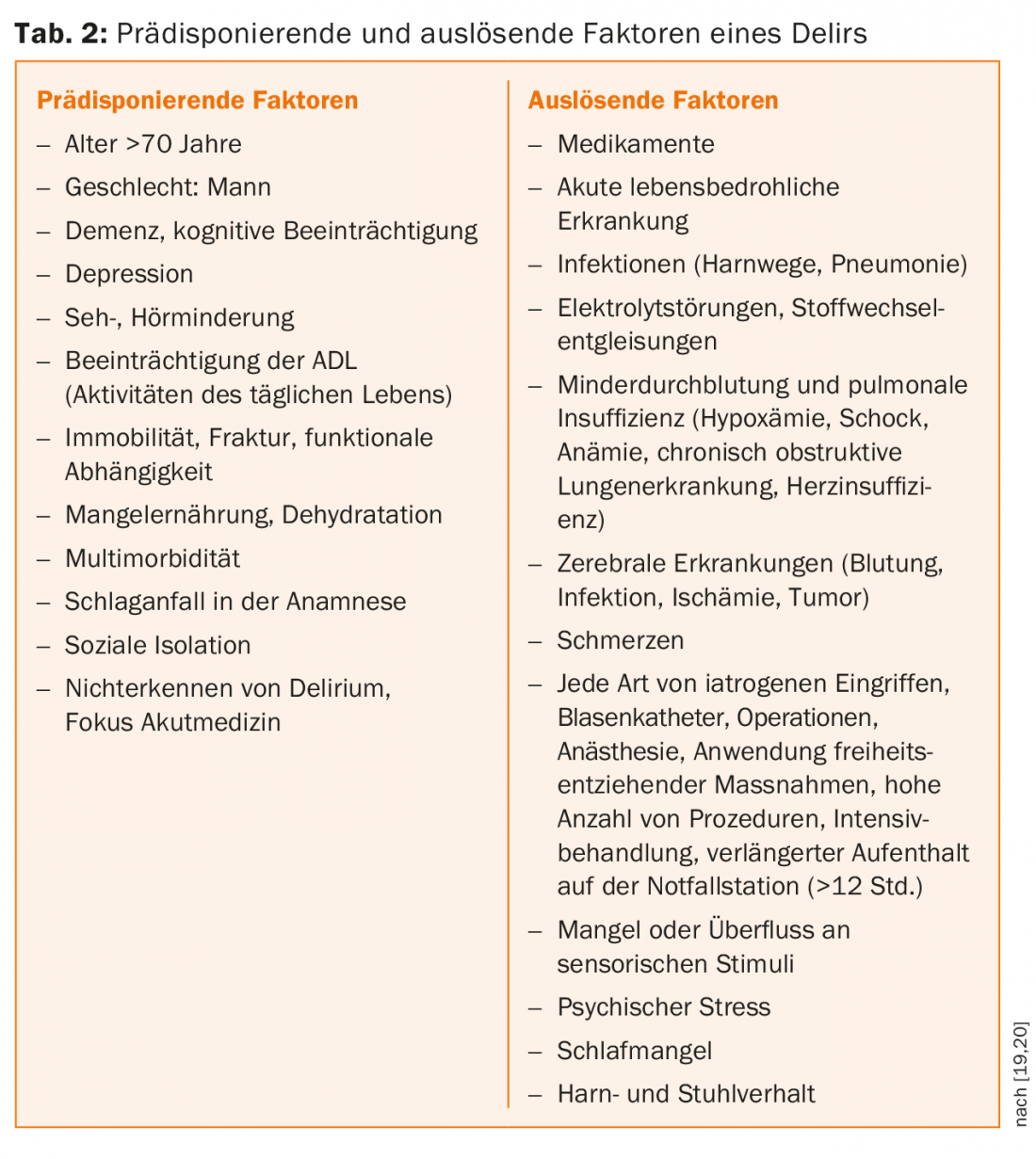
Las causas internas más importantes de los síndromes delirantes son:
- Infecciones (por ejemplo, neumonía, infección del tracto urinario)
- Alteraciones del equilibrio hídrico y electrolítico (por ejemplo, exsiccosis)
- Trastornos endocrinológicos (por ejemplo, disfunción tiroidea y paratiroidea, deficiencias vitamínicas, disfunción renal y hepática, hipoglucemia).
- Enfermedades cardiopulmonares (por ejemplo, embolia pulmonar, infarto de miocardio, insuficiencia cardiaca)
- Anemia pronunciada
- Productos farmacéuticos de uso interno (por ejemplo, sustancias anticolinérgicas, antibióticos, corticosteroides, citostáticos).
Enfermedades inmunológicas sistémicas
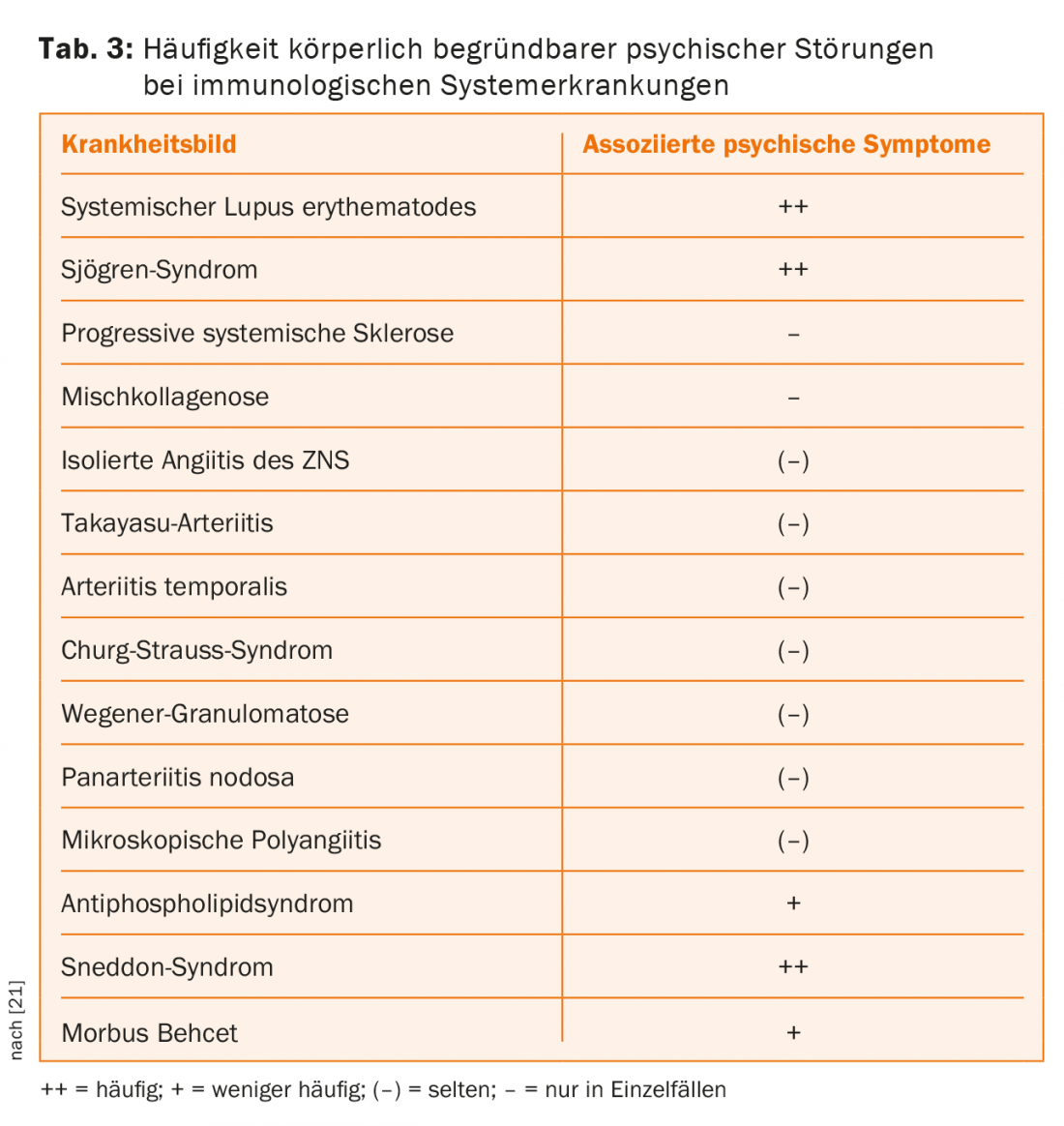
En las enfermedades sistémicas inmunológicas en particular pueden observarse diversos síndromes psicopatológicos. Pueden observarse síndromes paranoides-alucinatorios, trastornos afectivos (especialmente síndromes depresivos), síndromes de déficit cognitivo (hasta la gravedad de la demencia), otros trastornos como trastornos orgánicos de la personalidad y del comportamiento, así como trastornos orgánicos de ansiedad.
Los mismos síndromes psicopatológicos pueden asociarse de forma inespecífica a otros grupos de enfermedades, como las endocrinopatías, por lo que no puede extraerse ninguna conclusión fiable sobre el proceso etiopatogénico a partir de la presencia de una determinada afección (Tab. 3) [7].
Trastornos del metabolismo de la glucosa
La hipoglucemia aguda puede tener un aspecto psicopatológico multiforme en el que la nubosidad de la conciencia, la agitación psicomotriz y la ansiedad son los principales síntomas psicológicos. La hipoglucemia grave recurrente crónica y las fluctuaciones severas de la glucosa en sangre pueden provocar demencia.
Además de un estilo de vida desfavorable, se habla de cambios biológicos como posibles causas del aumento de la morbilidad y la mortalidad [8]. La calidad de vida se reduce significativamente en los pacientes comórbidos con depresión y diabetes en comparación con los pacientes no deprimidos con diabetes [9]. La depresión está asociada al estrés y a la activación del eje hipotalámico-hipofisario-suprarrenal (HHN) con hipercortisolismo, que puede favorecer la acumulación de tejido adiposo visceral y aumentar la resistencia a la insulina hasta llegar a la diabetes tipo 2 clínicamente manifiesta [10–12]. Los pacientes con enfermedades comórbidas deben ser tratados con antidepresivos, prestando atención al perfil de efectos secundarios de los antidepresivos (influencia en la glucemia, aumento de peso, efectos secundarios cardiotóxicos).
Disfunción tiroidea
Los fenómenos psicopatológicos que se producen en la disfunción tiroidea son polifacéticos. No es infrecuente que los pacientes con enfermedad tiroidea sean diagnosticados por primera vez en un entorno psiquiátrico (aprox. 1-2% en colectivos psiquiátricos de agudos). Las consecuencias psicopatológicas típicas del hipotiroidismo son la labilidad afectiva, los estados de ánimo depresivos, la inquietud psicomotriz, el insomnio y la ansiedad. Los síntomas afectivos también suelen estar en primer plano en el hipotiroidismo manifiesto. En la mayoría de los casos se trata de síntomas inhibitorios-depresivos, fatiga y falta de empuje. También se observan estados agitado-depresivos [7].
Enfermedades paratiroideas
Los fenómenos psiquiátricos en el hiperparatiroidismo y el hipoparatiroidismo básicamente no muestran diferencias. Predominan los síntomas depresivos, pero también se observan síntomas cognitivos en forma de olvidos hasta síntomas similares a la demencia o estados delirantes. Desde el punto de vista patogénico, la propia hormona paratiroidea parece ser menos responsable que la concentración sérica de calcio dependiente de ella.
Depresión y enfermedad cardiovascular
La depresión es un claro predictor de enfermedades micro y macrovasculares [13], incluidos los infartos cerebrales [14]. Incluso una depresión leve en un paciente con diabetes multiplica el riesgo de enfermedad cardiovascular. Dado que la presencia de depresión por sí sola también aumenta el riesgo de un ictus posterior en aproximadamente 1,5 veces, es probable que exista una relación bidireccional entre las dos enfermedades depresión y diabetes [4]. Junto con la hipertensión arterial y la dislipoproteinemia que se producen en el contexto del síndrome metabólico, cabe suponer un aumento significativo del riesgo cardiovascular y de mortalidad.
Entre otras cosas, los cambios en el equilibrio de la serotonina desempeñan un papel en la fisiopatología de la depresión. Varios estudios con pacientes deprimidos no tratados han demostrado una alteración de la función plaquetaria que conduce a un aumento de la agregación plaquetaria [15]. También se ha demostrado que la depresión está asociada a una mayor densidad de receptores de serotonina 5HT2A en las plaquetas. La influencia del aumento de la densidad no está clara. Aún no se ha demostrado claramente que los acontecimientos cardiacos graves se produzcan con menos frecuencia con sertralina que con placebo. Se sospecha una reducción de los factores de activación endotelial plaquetaria, lo que podría conferir a la sertralina un beneficio en términos de morbilidad y mortalidad [16]. Varios estudios controlados sugieren que el uso a largo plazo de inhibidores de la recaptación de serotonina (ISRS) tanto en entornos clínicos como preclínicos conduce a una regulación a la baja sucesiva de la actividad del eje HHN o de la liberación hormonal de cortisol y CRH tras una o dos semanas [17].
Literatura:
- Spitzer R, Kroenke K, Williams J: Validación y utilidad de una versión de autoinforme de PRIME-MD: el estudio PHQ de atención primaria. Revista de la Asociación Médica Americana1999; 282: 1737-1744.
- Seitz HK, et al: Alcohol y cáncer. En: Seitz HK, Lieber CS, Sivanowski UA (eds.): Handbuch Alkohol – Alkoholismus – Alkoholbedingte Organschäden. J.A. Barth, Leipzig/Heidelberg 1995; 349-380.
- Kapfhammer HP, et al: Trastorno artificial – Entre el engaño y la autolesión. Nervenarzt 1998; 69: 401-409.
- Baghai TC, et al: El trastorno depresivo mayor se asocia a factores de riesgo cardiovascular y a un bajo índice de Omega-3. J Clin Psychiatry 2011; 72: 1242-1247.
- Geldmacher DS, Withehouse PJ: Evaluación de la demencia. N Engl J Med 1996; 335: 330-336.
- Katon W, et al.: Asociación de la depresión con un mayor riesgo de demencia en pacientes con diabetes tipo 2. El estudio sobre diabetes y envejecimiento. Arch Gen Psychiatry 2012; 69: 410-417.
- Hewer W: Trastornos mentales y enfermedades internas. En: Helmchen H, et al. (ed.): Psiquiatría del presente. 4ª ed. Vol. 4. trastornos mentales en enfermedades internas. Springer, Berlín/Heidelberg/Nueva York 1999; 289-317.
- Knol MJ, et al.: La depresión como factor de riesgo para la aparición de diabetes mellitus tipo 2. Un metaanálisis. Diabetologia 2006; 49: 837-845.
- Kruse J, et al: [Diabetes and depression – a life-endangering interaction]. Z Psychosom Med Psychother 2006; 52: 289-309.
- Holsboer F, Ising M: Regulación de las hormonas del estrés: papel biológico y traslación a la terapia. Annu Rev Psychol 2010; 61: 81-109.
- Weber B, et al: Depresión mayor y alteración de la tolerancia a la glucosa. Exp Clin Endocrinol Diabetes 2000; 108: 187-190.
- Uhl I, et al.: La actividad serotoninérgica central se correlaciona con el cortisol salival después de despertarse en pacientes deprimidos. Psicofarmacología 2011; 217: 605-607.
- Piber D, et al: Depresión y enfermedades neurológicas. Nervenarzt 2012 Nov; 83(11): 1423-1433.
- Bruce JM, et al: Correlatos neuropsicológicos de la depresión autodeclarada y la cognición autodeclarada entre pacientes con deterioro cognitivo leve. J Geriatr Psychiatry Neurol marzo 2008; 21: 34-40.
- Nair GV, et al: Depresión, eventos coronarios, inhibición plaquetaria e inhibición de la recaptación de serotonina. Am J Cardiol 1999; 84: 321-323.
- Sebruany VL, et al: Platelet/endothelial biomarkers in depressed patients treated with the selective serotonin reuptake inhibitor sertraline after acute coronary events: The sertraline AntiDepressant Heart Attack Randomized Trial (SADHART) Platelet Substudy. Circulation 2003; 108: 939-944.
- Schüle C: Mecanismos neuroendocrinológicos de acción de los fármacos antidepresivos. Revista de Neuroendocrinología 2007; 19(3): 213-226.
- Lang C: Demencias: Diagnóstico y diagnóstico diferencial. Chapman & Hall, Londres/Weinheim 1994.
- Pretto M, Hasemann W: Delirio: causas, síntomas, factores de riesgo, reconocimiento y tratamiento. Revista de enfermería 2006; 3: 9-16.
- Lindesay J, MacDonald A, Rockwood K: Confusión aguda – delirio en la vejez, manual de práctica para enfermeras y médicos. 1ª edición. Verlag Hans Huber, Berna 2009.
- Lieb K, et al: Enfermedades sistémicas inmunológicas como diagnóstico diferencial en psiquiatría. Nervenarzt 1997; 68: 696-707.
Para saber más:
- Black SA, Markides KS, Ray LA: La depresión predice una mayor incidencia de resultados adversos para la salud en estadounidenses de origen mexicano de edad avanzada con diabetes tipo 2. Diabetes Care 2003; 26: 2822-2828.
InFo NEUROLOGÍA Y PSIQUIATRÍA 2015; 13(6): 28-30.
PRÁCTICA GP 2016; 11(10): 14-18