El Dr. med. Andreas Studer, del Centro Universitario de Medicina Geriátrica del Hospital Felix Platter de Basilea, habló en el Update Refresher de Zúrich sobre los dos temas de la demencia y la depresión. ¿Qué ofrece la actual terapia farmacológica contra la demencia? ¿Con qué frecuencia se deprimen las personas mayores y cuáles son los síntomas a los que hay que prestar atención?
El primer tema fue la terapia farmacológica de la demencia (Fig. 1), que, según el Dr. med. Andreas Studer, del Centro Universitario de Medicina Geriátrica del Hospital Felix Platter de Basilea, sigue siendo puramente sintomática. El deterioro de la enfermedad puede retrasarse, pero actualmente no se vislumbra una modificación, un freno o incluso una cura. “Además, está demostrado que el paciente con demencia devuelve más tarde lo que gana con la medicación. En otras palabras: Hacia el final, su estado se deteriora muy rápidamente y vive aproximadamente el mismo tiempo que el paciente no tratado. Lo único que podemos esperar de la terapia actual es, en el mejor de los casos, una mejora temporal”, explicó el ponente.
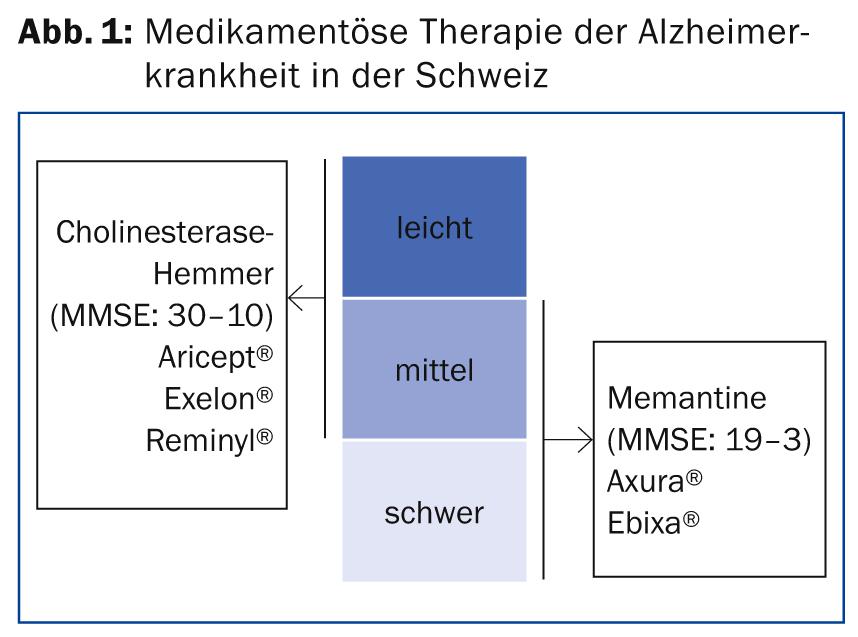
Un enfoque farmacológico de la demencia de Alzheimer consiste en aumentar la disponibilidad de acetilcolina en las sinapsis. Los inhibidores de la colinesterasa (ChE) disponibles en Suiza son el donepezilo (Aricept®), la rivastigmina (Exelon®) y la galantamina (Reminyl®). La rivastigmina tiene una semivida corta, pero el efecto es mucho más prolongado de lo que la semivida sugeriría. La nueva aplicación transdérmica mediante parches es especialmente útil. Según el Dr. Studer, es fácil de usar y se tolera mucho mejor que las otras formas de dosificación (cápsula, solución). En la actualidad, la galantamina sólo se ofrece en la denominada forma de “liberación prolongada”. La valoración no es del todo sencilla, pero tampoco demasiado complicada. En principio, los tres son aproximadamente equivalentes en términos de eficacia, por lo que la decisión suele tomarse en función de la galénica.
Efecto de los inhibidores de la ChE y la memantina
Los inhibidores de la ChE pueden, durante un periodo de tiempo, retrasar la disfunción de la cognición, las Actividades de la Vida Diaria (AVD) (instrumentales), la impresión clínica general y, hasta cierto punto, los síntomas neuropsiquiátricos. Están indicados para la demencia leve a moderada de tipo Alzheimer (“Mini Examen del Estado Mental” MMSE: 30-10). La indicación de la rivastigmina (Exelon®) incluye no sólo la enfermedad de Alzheimer, sino también la enfermedad de Parkinson y la demencia con cuerpos de Lewy (directriz S3). Según la misma directriz, es probable que los inhibidores de la ChE funcionen en las demencias mixtas (la forma más común de demencia en personas >80 años). Entre ellas se incluyen, por ejemplo, las formas mixtas de Alzheimer y demencia vascular. Probablemente también sean eficaces en la demencia vascular pura, pero menos que en la de tipo Alzheimer. Sin embargo, no muestran ningún efecto contra las demencias frontotemporal o alcohólica ni contra el síndrome de Korsakow.
” Según la Oficina Federal de la Seguridad Social (FSIO), está indicado realizar un MMSE al inicio de la terapia y de nuevo al cabo de tres meses en el curso de una evaluación intermedia. A partir de entonces, dicho inventario cognitivo deberá realizarse cada seis meses. Si el valor del MMSE cae por debajo de diez, los costes de los inhibidores de la ChE dejan de estar cubiertos por el seguro médico”, explicó el Dr. Studer. También hay pruebas de que el donezepil es eficaz en la demencia de Alzheimer incluso en la fase grave de la enfermedad; en este momento puede recomendarse un tratamiento adicional o nuevo según la directriz S3. Sin embargo, el seguro de enfermedad no cubre dicha terapia, lo que hace que en Suiza se prefiera pasar a la memantina en casos de demencia grave. “En mi opinión, el factor decisivo es si un inhibidor de la ChE puede mejorar los hechos concretos como caminar, comer, hablar, ayudar con los cuidados y el control de la orina. En este caso, a menudo está justificada una terapia adicional no remunerada”, afirma el experto.
El mecanismo de acción de la memantina difiere del de los inhibidores de la ChE. Se trata de un antagonista selectivo del receptor de L-glutamato de tipo NMDA con una vida media larga, disponible en Suiza como Axura® y Ebixa®. Está indicado en la EA de moderada a grave (MMSE: 19-3) y también retrasa la disfunción de la cognición, la AVD, la impresión clínica general y algunos síntomas neuropsiquiátricos. Probablemente también sea eficaz en las formas mixtas de demencia, así como en la demencia puramente vascular (S3). Al igual que los inhibidores de la ChE, no muestra ningún efecto en las demencias frontotemporal y alcohólica ni en el síndrome de Korsakow. En principio, la memantina se tolera bien y tiene pocos efectos secundarios, según el Dr. Studer. Los costes ya no se cubren por debajo de un valor MMSE de tres. En principio, el principio activo no es barato, pero el precio debe contraponerse a los elevados costes que los pacientes con demencia grave ocasionan en las residencias de ancianos. Retrasar un año la atención completa puede ser, por tanto, muy sensato y rentable.
También se debatió la eficacia de los preparados de ginkgo biloba. Según las directrices S3, actualmente no se recomiendan para la demencia debido a que no hay pruebas suficientes de su eficacia; sin embargo, sí se recomiendan para el deterioro cognitivo leve (DCL). Según el Dr. Studer, sin duda pueden utilizarse en este caso, sobre todo porque hasta ahora no existen alternativas.
Depresión en la vejez
Según el Dr. Studer, hay estudios que indican que la prevalencia de la depresión en la vejez es del 14,1 en las mujeres y del 8,6% en los hombres. En las residencias de ancianos, la incidencia de la depresión disfórica leve, en particular, es significativamente mayor, entre un 30 y un 45%. “No hay que olvidar las depresiones asociadas a las enfermedades físicas crónicas, que se acumulan en la vejez. La depresión puede empeorar claramente los resultados de la diabetes mellitus”, afirma el experto. En la tabla 1 se enumeran algunos síntomas importantes de la depresión en la vejez, que también deben tenerse en cuenta en la práctica general.

Los signos somáticos típicos son los trastornos del sueño, los miedos hipocondríacos, los trastornos de la concentración, la ralentización psicomotriz, la fatiga, la pérdida de energía y, por último, pero no por ello menos importante, los dolores que no pueden explicarse orgánicamente o no de forma adecuada.
“Un factor desencadenante y de riesgo frecuente de la depresión en la vejez es, entre otras cosas, la pérdida de independencia debida a una enfermedad física, es decir, la angustiosa pregunta: ¿Hasta cuándo podré seguir cuidando de mí mismo? Además, la vejez suele traer consigo cierta soledad y falta de apoyo social. Esto también puede tener que ver con un cambio de ubicación, por ejemplo, un traslado al Tesino. Aquí existe la amenaza del desarraigo. Además, las preocupaciones económicas, los conflictos con los familiares, un balance vital negativo y una estructura de personalidad depresiva son factores de riesgo para la depresión en la vejez”, explicó el Dr. Studer. Como resultado, los hombres suelen recurrir al alcohol, mientras que las mujeres son más propensas a abusar de las drogas. La vulnerabilidad a las enfermedades somáticas aumenta con la depresión, al igual que el tiempo de hospitalización y la carga financiera. La mortalidad también está aumentando. Una y otra vez, el Dr. Studer se encuentra con los llamados suicidas “pasivos”: Los pacientes ancianos con enfermedades crónicas que necesitan medicación regular deliberadamente no la toman y mueren.
Además, los síntomas de la depresión en la vejez y la demencia se solapan en gran medida (Fig. 2).
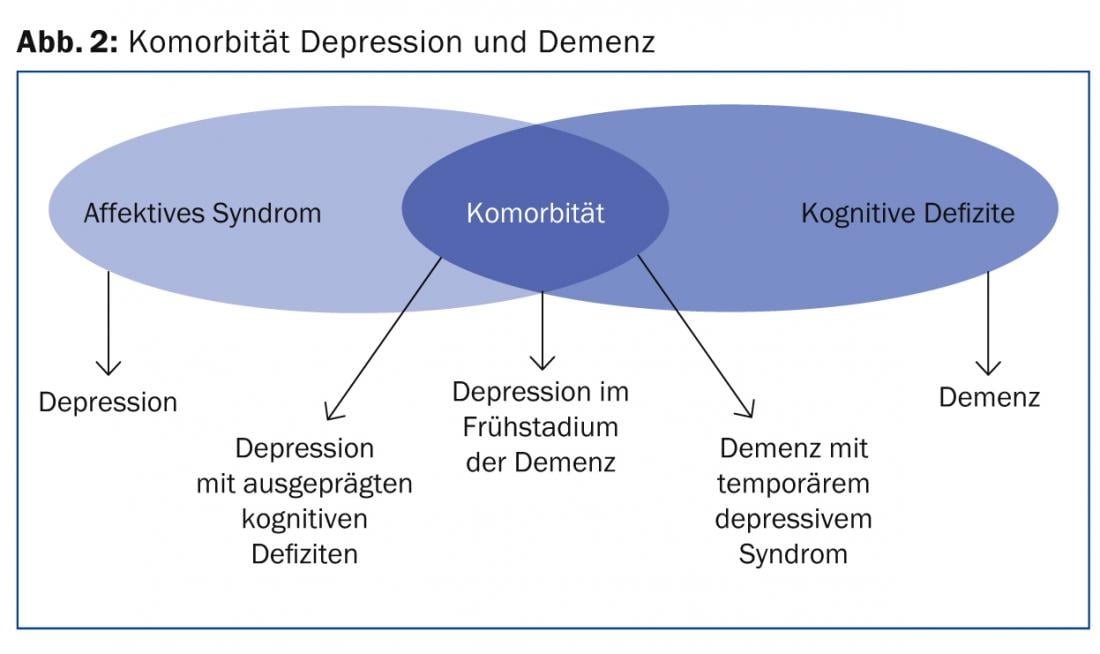
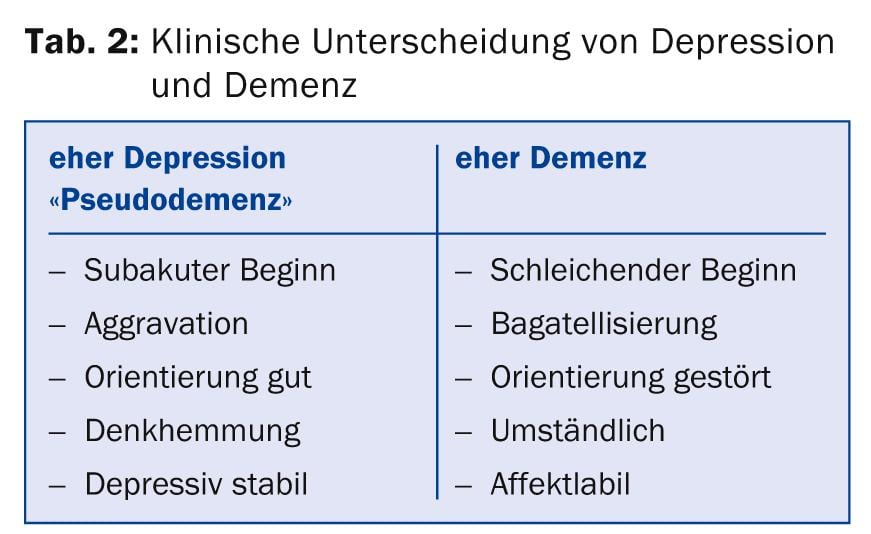
Estos dos trastornos son los trastornos psiquiátricos más comunes en la vejez y estadísticamente suelen darse juntos, sobre todo en personas >80 años. Por ello es importante un diagnóstico preciso, ya que el pronóstico, el tratamiento y los cuidados son diferentes. Clínicamente, los dos cuadros clínicos pueden diferenciarse sin duda, lo que se muestra de forma simplificada en la tabla 2.
Suicidios en la vejez
Según el Dr. Studer, el 80% de los ancianos que se suicidan sufren depresión. Los pensamientos suicidas amenazan más la vida de las personas mayores (la mnemotecnia: “Las mujeres jóvenes intentan suicidarse, los hombres mayores se suicidan”). Existe un alto riesgo de recurrencia incluso si el suicidio fracasa.
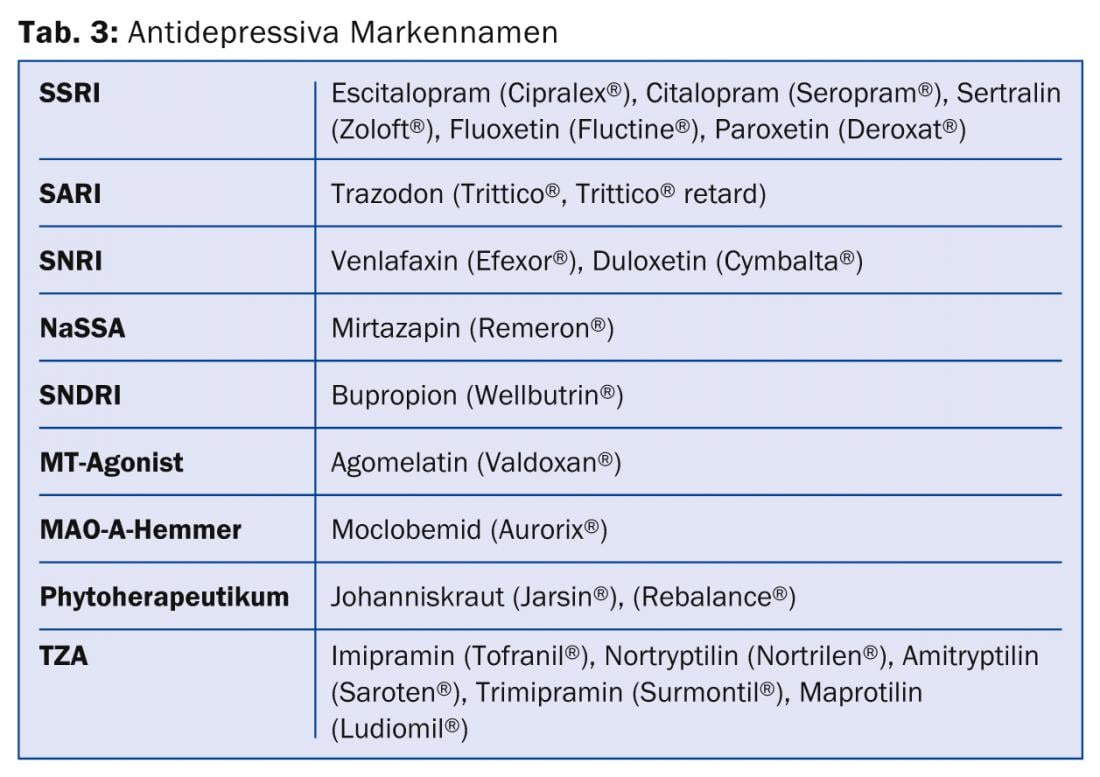
Sin embargo, es crucial que las posibilidades de curación y mejora con la terapia sean igual de buenas que con los niños. Una combinación de medicación, psicoterapia y socioterapia tiene sentido. Los diferentes antidepresivos se resumen en la Tabla 3.
Según el Dr. Studer, el principio básico para la farmacoterapia de la depresión en la vejez es:
- Los mejores antidepresivos son los que tienen menos efectos secundarios.
- Aumento gradual de la dosis
- Por lo general, reduzca la dosis objetivo (>80-year-olds one-third to one-half), pero auméntela hasta la dosis máxima recomendada si es necesario.
- No haga cambios bruscos de dosis, reduzca gradualmente (ISRS!)
- Sin antidepresivos tricíclicos (ATC, AD de primera generación) en pacientes multimórbidos y con demencia
- Ningún preparado de combinación de fármacos psicotrópicos (por ejemplo, Deanxit)
- No tome hierba de San Juan con polimedicación (tiene un efecto sobre la anticoagulación, lo que puede causar problemas con la polimedicación).
- Elija un antidepresivo sedante-ansiolítico para los trastornos del sueño y la ansiedad.
- Si no hay respuesta o ésta es insuficiente en un plazo de seis a ocho semanas, remisión a un psiquiatra geriátrico.
Fuente: Actualización en Medicina Interna General de la FOMF, 7 de mayo de 2014, Zúrich
PRÁCTICA GP 2014; 9(7): 50-52











