Aquellos que entrenan sus músculos adecuadamente a medida que envejecen son menos susceptibles a los procesos de degradación. A veces, sin embargo, el daño articular requiere una sustitución articular artificial. La buena noticia es que el deporte sigue siendo posible y beneficioso para la salud, siempre que se tengan en cuenta ciertos factores.
Como se explica en la primera parte de esta serie de artículos en HAUSARZT PRAXIS 11 [1], el deporte de intensidad y esfuerzo moderados es un factor importante en la prevención, terapia y rehabilitación de la artrosis. Con el aumento de la edad, puede producirse una reducción de la fuerza muscular con las correspondientes consecuencias para la ejecución del movimiento, la estabilización y las funciones de amortiguación (hasta la sarcopenia). Estos cambios relacionados con la edad pueden explicarse, entre otras cosas, por una menor síntesis de proteínas y una reducción del número de fibras, y son más pronunciados en los pacientes que reducen su actividad física debido a la artrosis.
El deporte puede influir positivamente en los procesos de degradación relacionados con la edad
Se supone que a partir de los 40 años cabe esperar una pérdida anual de fuerza del 1%, lo que supone un 20% a los 80 años. Esto ilustra un aumento relacionado con la edad de la susceptibilidad de la articulación a los cambios patológicos. Los estudios y los valores empíricos demuestran que las personas con músculos del muslo bien entrenados tienen menos riesgo de desarrollar gonartrosis [2]. Estos efectos positivos del deporte en el contexto de la prevención demuestran que el ejercicio regular es un factor que influye en la estructura multifactorial de la artrosis. A pesar de los procesos de degradación relacionados con la edad, la musculatura puede entrenarse hasta una edad avanzada, aunque hay que tener en cuenta algunos aspectos. El entrenamiento de fuerza dirigido bajo la dirección de un experto durante varios meses es un elemento importante del tratamiento conservador de la artrosis. Los objetivos del tratamiento fisioterapéutico son, en primer lugar, controlar el dolor y cualquier inflamación y las restricciones de movimiento (“amplitud de movimiento”, ROM) y, en segundo lugar, entrenar la musculatura mediante ejercicios de fortalecimiento, estiramiento y coordinación para que sea capaz de asumir las funciones de ejecución, estabilización y amortiguación del movimiento. En este punto, cabe mencionar la llamada inhibición muscular artrógena, un freno al entrenamiento eficaz relacionado con el dolor.
La cooperación entre el médico tratante y el fisioterapeuta (que también puede cumplir una importante función motivadora) es de vital importancia. El médico que prescribe la fisioterapia debe fijar los objetivos del tratamiento y el paciente debe poder realizar el entrenamiento de la forma más independiente posible sin necesidad de utilizar equipos caros y complicados. El ejercicio regular es importante para estimular las miofibrillas, y entrenar los músculos es un proceso que requiere un periodo de tiempo más largo. La motivación y la disciplina por parte del paciente son factores importantes. Se ha demostrado científicamente que un programa de ejercicios que cumpla estos criterios no sólo tiene un efecto positivo sobre los músculos, sino que también contribuye a mejorar el estado general de salud del paciente [3].
El ejemplo de la artrosis de la articulación de la rodilla muestra claramente que existe una conexión entre la fuerza muscular y la artrosis. La artrosis de la articulación de la rodilla se correlaciona con una reducción de la fuerza del muslo y ésta, a su vez, puede ser una consecuencia de la postura relacionada con el dolor. El entrenamiento de fuerza puede tener un efecto positivo en los músculos del muslo, por lo que es una medida importante en el tratamiento conservador de la gonartrosis. Observar la anatomía de los músculos de la articulación de la rodilla es informativo para comprender el importante papel de los músculos (recuadro).
Opciones de tratamiento quirúrgico
Aunque no todos los pacientes con artrosis se tratan con una terapia conservadora exhaustiva, también sería ingenuo creer que agotar estas medidas no quirúrgicas conducirá al éxito en todos los casos. También existen síntomas resistentes a la terapia en esta zona para los que deben considerarse opciones quirúrgicas. En concreto, para la artrosis se dispone básicamente de las siguientes opciones quirúrgicas:
Lavado / desbridamiento artroscópico
- “Resurgimiento”
- Osteotomías
- Artrodesis
- Endoprótesis
El lavado/desbridamiento artroscópico también se denomina aseo articular. Los hallazgos relativos a los resultados a largo plazo son inconsistentes. Por un lado, hay publicaciones que concluyen que el desbridamiento no conlleva mejores resultados que la cirugía placebo [4]. Sin embargo, también hay estudios que llegan a una conclusión diferente, según la cual el tratamiento de desbridamiento en la gonartrosis conduce a buenos resultados a largo plazo [5].
Para la articulación de la cadera, la cirugía de sustitución superficial, también llamada “resurfacing “, es una opción. A diferencia de las prótesis estándar, en este procedimiento sólo se extirpan las partes superficiales enfermas de la articulación; la cabeza y el cuello femorales permanecen intactos. La “coronación” de la cabeza femoral se realiza con un casquillo metálico, que -al igual que el cotilo de paredes finas- está fabricado con una aleación especial de cobalto-cromo-molibdeno, que en casos individuales ha permanecido durante más de 30 años sin abrasión relevante ni signos de aflojamiento. Como ventajas frente a las prótesis totales, cabe mencionar que no se produce ningún cambio significativo en la longitud de la pierna ni en la palanca para los músculos de la cadera, la “sensación” de la articulación (propiocepción) apenas se ve afectada y que el tamaño casi natural de los implantes permite a menudo una amplitud de movimiento natural y proporciona un alto grado de seguridad frente a las luxaciones.
Especialmente en caso de artrosis de la articulación de la rodilla, se recurre a la llamada osteotomía de conversión o a la osteotomía correctora. Esto corrige las malposiciones en la zona del eje de la pierna o alivia una parte parcialmente desgastada de la articulación. Esto es algo a lo que se apunta en la osteoartritis. La osteotomía más común en la pierna es la de la parte superior de la pantorrilla (“osteotomía de valguización tibial alta”, HTO): Los daños en el cartílago de la parte interna de la articulación de la rodilla conducen lentamente al desarrollo de una pierna arqueada. Con la osteotomía, la carga se transfiere desde el lado interno doloroso y dañado por el cartílago de la articulación al lado externo sano. El resultado es un ajuste X-B mínimamente pronunciado. Los cuidados posteriores son similares a los de una fractura de pierna tratada quirúrgicamente, es decir, sólo se permite al paciente apoyar peso parcial sobre la articulación durante unas semanas.
La artrodesis es el endurecimiento quirúrgico de una articulación. Se impide por completo la capacidad de movimiento de la articulación. Este procedimiento se utiliza cada vez menos, sobre todo en la zona del tobillo. Las posibilidades de realizar actividades deportivas son comprensiblemente limitadas tras una intervención de este tipo.
Con diferencia, la medida de tratamiento quirúrgico más frecuente en la actualidad es la endoprótesis (Fig. 1). Las cifras hablan por sí solas: el registro suizo de implantes SIRIS afirma que cada año se implantan 20.000 prótesis de cadera y 16.000 de rodilla, y la tendencia va en aumento. Por razones desconocidas, en este registro no se dan cifras de las prótesis articulares de hombro y tobillo, que también se utilizan cada vez con más frecuencia, pero estas articulaciones artificiales también se utilizan cada vez más.
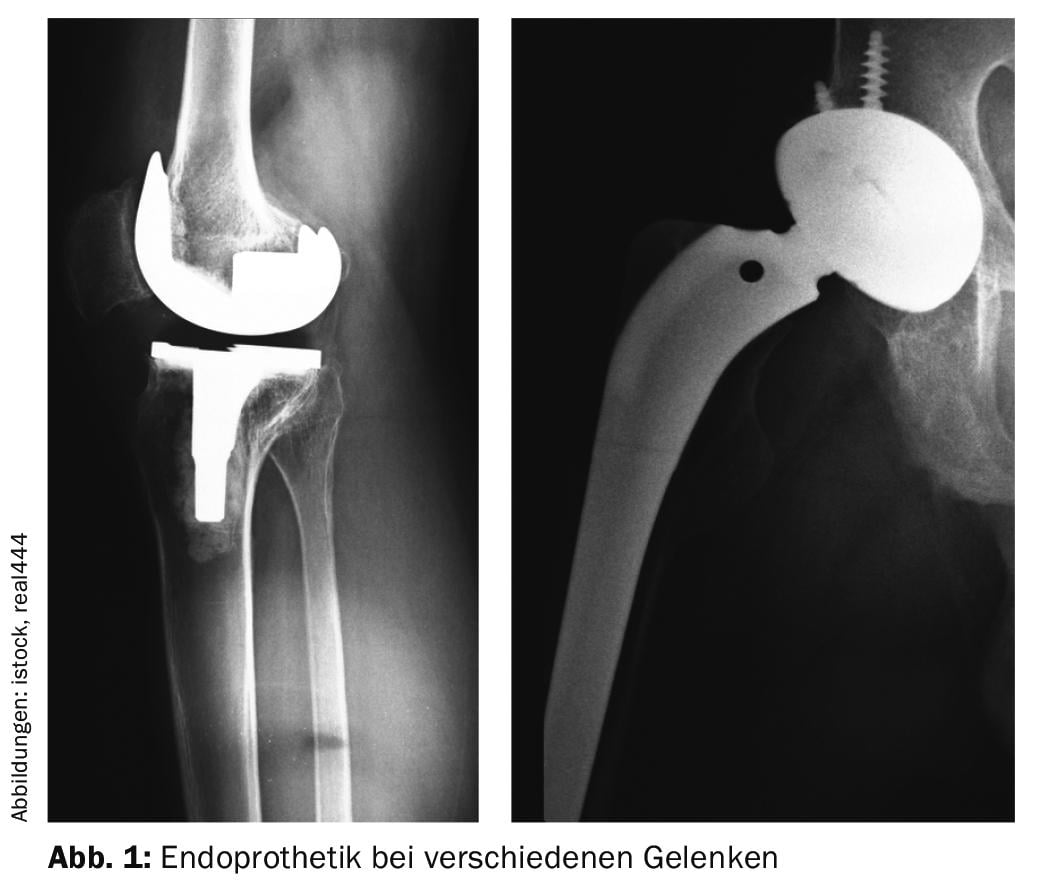
Las razones de esta clara tendencia son múltiples: la riqueza, que permite este tipo de intervenciones no baratas -pero bastante rentables-, el envejecimiento constante de la población, el interés por las actividades deportivas después de la vida laboral, los rápidos resultados del tratamiento en comparación con la terapia conservadora, los altos índices de satisfacción, los buenos resultados medios de este método quirúrgico y otros. Además, los avances realizados en este campo en los últimos años también explican la popularidad de la sustitución articular, incluso en una fase en la que el dolor aún es soportable, pero la movilidad, el radio de vida y la calidad de vida en general se han reducido considerablemente.
Es posible hacer deporte a pesar de la articulación artificial
La cuestión de si es posible practicar deporte tras una sustitución articular endoprotésica y, en caso afirmativo, qué tipo de deporte es practicable, es de gran relevancia para el paciente y se espera una respuesta clara por parte del médico que le atiende. Pero también debe quedar claro que no puede haber una respuesta clara con validez para todos los pacientes y todas las prótesis en todas las articulaciones. Los siguientes comentarios son, por tanto, conclusiones y valores empíricos que deben ponerse en perspectiva con respecto al contexto respectivo:
El temor más común, incluso hoy en día, es que las articulaciones artificiales se aflojen con el deporte y muestren signos de desgaste más rápidamente. Esto no está demostrado científicamente. Sin embargo, muchos estudios demuestran que no hacer ejercicio no es bueno para la salud. La falta de ejercicio también es una causa de osteoporosis [6], que pone en peligro el anclaje de las articulaciones artificiales en el hueso.
Así, el deporte podría tener un efecto beneficioso y posiblemente incluso prolongar el tiempo de uso de las articulaciones artificiales. Además, la falta de forma física es una causa frecuente de caídas y fracturas óseas. Incluso tropezar somete a las articulaciones artificiales a más tensión que la mayoría de los deportes. Una prótesis está mejor protegida cuando la rodean músculos entrenados y ligamentos tensos. Por lo tanto, los pacientes operados deben ser más bien prudentes durante los seis primeros meses tras la operación y utilizar este tiempo para la fisioterapia y el entrenamiento de musculación. Después de eso, apenas hay nada que se interponga en el camino de la actividad deportiva.

Más o menos los mismos deportes que ya se mencionaron en la primera parte de esta serie de artículos [1], los llamados deportes de “bajo impacto” que no estresan la articulación artificial con impactos repentinos, picos de carga permanentes, movimientos de rotación bruscos o abducciones extremas, son muy adecuados. A la hora de elegir un deporte tras una artroplastia, la experiencia y la competencia en un deporte, así como la condición física general, desempeñan naturalmente un papel central. Si alguien era esquiador de competición antes de la operación, el esquí alpino no es en absoluto imposible, mientras que tiene poco sentido elegir un deporte que nunca se practicó antes de la operación. Lo que es muy importante es que cada paciente debe ser asesorado individualmente e, independientemente del tipo de deporte elegido, lo primero es la rehabilitación, que puede durar unos seis meses.
Literatura:
- Jenoure P: El deporte como factor de riesgo y de protección, deporte y artrosis, parte 1. Hausarzt Praxis 2018; 11: 5-6.
- Quintrec JL, et al: Ejercicio físico y pérdida de peso para la osteoartritis de cadera y rodilla en pacientes muy ancianos: una revisión sistemática de la literatura. Open Rheumatol J 2014; 28(8): 89-95.
- Stensrud S, Roos EM, Risberg MA: Un programa de terapia de ejercicio de 12 semanas en pacientes de mediana edad con desgarros de menisco degenerativos: una serie de casos con un seguimiento de 1 año. J Orthop Sports Phys Ther 2012; 42(11): 919-931.
- Laupattarakasem W, Laopaiboon M, Laupattarakasem P, Sumananont C: Desbridamiento artroscópico para la artrosis de rodilla. Cochrane Database Syst Rev 2008; (1): CD005118. doi: 10.1002/14651858.CD005118.pub2.
- Yilar S, Yildirim OS: Resultados tempranos y tardíos de la cirugía artroscópica en pacientes con gonartrosis. Eurasian J Med 2014; 46(2): 102-109.
- Chastin SF, Mandrichenko O, Helbostadt JL, Skelton DA: Asociaciones entre el comportamiento sedentario medido objetivamente y la actividad física con la densidad mineral ósea en adultos y ancianos, el estudio NHANES. Bone 2014; 64: 254-262.
PRÁCTICA GP 2018; 13(12): 6-8