La mayoría de los cánceres de piel pueden diagnosticarse y tratarse con simples biopsias y extirpaciones en la consulta. Una visión general de las biopsias, las escisiones simples, la guía de la incisión, el cierre del defecto, las flapoplastias y los injertos de piel, la escisión controlada por mircrografía con cirugía de Mohs clásica o la escisión en dos fases.
Debido al aumento masivo del cáncer de piel en nuestras latitudes [1], la dermatocirugía también adquiere cada vez más importancia. La mayoría de los cánceres de piel pueden diagnosticarse y tratarse con simples biopsias y extirpaciones en la consulta. Así, estos pacientes pueden ser tratados de forma muy rentable en comparación con el tratamiento en la clínica, siempre que los procedimientos dermatoquirúrgicos sencillos sean remunerados en consecuencia por las tarifas ambulatorias. El éxito del tratamiento de los pacientes con cáncer de piel en la consulta implica no sólo el dominio de las técnicas quirúrgicas sencillas, sino también la experiencia con otros procedimientos de tratamiento no quirúrgicos, así como el conocimiento de cuándo es necesaria la derivación para procedimientos más elaborados como la escisión con control de márgenes (cirugía de Mohs).
Biopsias
Por regla general, se realiza primero una biopsia si se sospecha de un tumor cutáneo. En el caso de tumores pequeños, el procedimiento más sencillo es realizar una biopsia por escisión; si se sospecha un melanoma maligno, debe intentarse la escisión total siempre que sea posible. Las preocupaciones anteriores de que la biopsia incisional fomentaría posibles metástasis no se han confirmado ahora en varios estudios [2], pero la escisión completa de estas lesiones permite un diagnóstico histológico mucho más fiable y la evaluación de la profundidad de penetración o el estadio tumoral.
En caso de sospecha clínica de carcinoma basocelular o para distinguir la queratosis actínica (lesión precancerosa) del carcinoma espinocelular, en la mayoría de los casos basta con una biopsia en sacabocados o por rasurado. La biopsia en sacabocados puede realizarse rápidamente; para una evaluación histológica adecuada, debe utilizarse el sacabocados más grande posible, pero al menos de 4 mm. Los defectos pueden cerrarse con suturas de un solo botón. Como truco para ahorrar tiempo, los agujeros de perforación también pueden cerrarse con una sola puntada doble entrecruzada. Es importante que la zona de la piel donde se realice la biopsia en sacabocados se estire a lo ancho, a través de las líneas de hendidura de la piel, lo que dará lugar a un defecto ovalado mucho más fácil de cerrar.
Para el diagnóstico histológico de un tumor epitelial, una biopsia por rasurado también es suficiente en muchos casos. Esto puede hacerse, por ejemplo, con una cureta anular o con una cuchilla flexible (dermablade). La hemostasia se realiza entonces con solución de cloruro de aluminio al 30% o con solución de hierro III. Esta técnica ahorra tiempo; sin embargo, hay que tener cuidado de asegurarse de que se toma una muestra de biopsia suficientemente grande para la evaluación histológica. En principio, los tumores pigmentados y los nevus celulares también pueden extirparse por completo mediante la escisión por rasurado, que incluso ofrece mejores resultados estéticos en determinadas partes del cuerpo (por ejemplo, la espalda). Sin embargo, esta técnica debe reservarse a médicos experimentados, ya que de lo contrario existe un gran riesgo de que la lesión no se extirpe in toto basalmente. Por un lado, esto complica la evaluación histológica y, por otro, da lugar a recidivas que pueden ser difíciles de distinguir histológicamente de un pseudomelanoma.
Escisiones simples
La mayoría de los tumores cutáneos pueden tratarse de forma curativa mediante una simple escisión con un margen de seguridad. No existe consenso en la literatura sobre el tamaño de las distancias de seguridad necesarias. Esto depende principalmente del tipo de tumor y de la localización. En el caso del carcinoma basocelular nodular, suele ser suficiente una distancia de seguridad de 4 mm en todos los lados en el tejido sano. Para los tumores infiltrantes (por ejemplo, el carcinoma basocelular cirrótico, el carcinoma basocelular micronodular, etc.), el margen de seguridad para unas tasas de curación del 95% tendría que ser de 13-15 mm [3]. En estos casos, suele ser más aconsejable realizar una cirugía controlada micrográficamente. Para un carcinoma espinocelular, la distancia lateral de seguridad debe ser de 6-10 mm, dependiendo del grado de diferenciación [4]. Los tumores cutáneos pigmentados deben extirparse totalmente con un estrecho margen de seguridad; si después se revela histológicamente un melanoma maligno, debe realizarse una nueva reexcisión con un margen de seguridad de 1-2 cm en función de la profundidad de penetración del melanoma [5]. Aunque exista una alta sospecha clínica de melanoma maligno, la escisión no debe realizarse principalmente con un margen de seguridad, ya que esto haría imposible o más difícil y menos precisa cualquier biopsia del ganglio linfático centinela.
Corte
Para las escisiones en forma de huso, la incisión debe realizarse siempre en la dirección de las líneas de división de la piel. En diferentes libros de texto aparecen a veces diferentes esquemas con estas líneas de hendidura de la piel. Por ello, siempre es aconsejable comprobar con los dedos en qué dirección se presenta la mayor tensión antes de inyectar el anestésico local. En caso de duda, es aconsejable extirpar el hallazgo a lo largo de su borde y sólo añadirlo después para formar un defecto en forma de huso cuando resulte evidente en qué dirección se alargará la escisión redonda. En las proximidades de los bordes libres (por ejemplo, boca, orificios nasales, párpados) es sumamente importante que la incisión se realice en ángulo recto con respecto a este borde libre, ya que de lo contrario se distorsionará, lo que dará lugar a resultados estéticos muy desfavorables.
Cierre de defectos
El defecto suele cerrarse en varias capas en el caso de las escisiones en forma de huso. Primero se coloca una sutura subcutánea que, en sentido estricto, es en realidad más bien una sutura subcutánea/cutánea y tiene como principal objetivo reducir la tensión. Aquí es importante seleccionar el material de sutura adecuado: en las zonas en las que las cicatrices anchas suelen ser el resultado de la tensión de la piel, debe elegirse una sutura absorbible con un tiempo de reabsorción largo. Esto puede permitir que la cicatriz esté más avanzada en el proceso de cicatrización y maduración hasta que la sutura subcutánea ya no ayude a reducir la tensión.
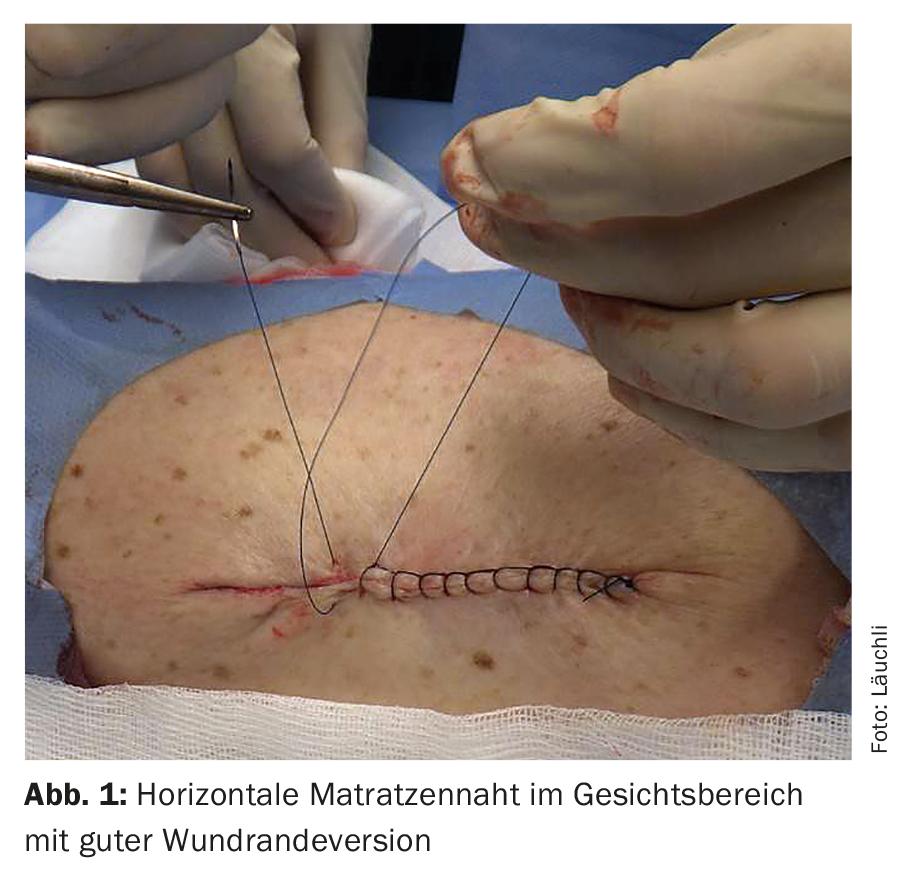
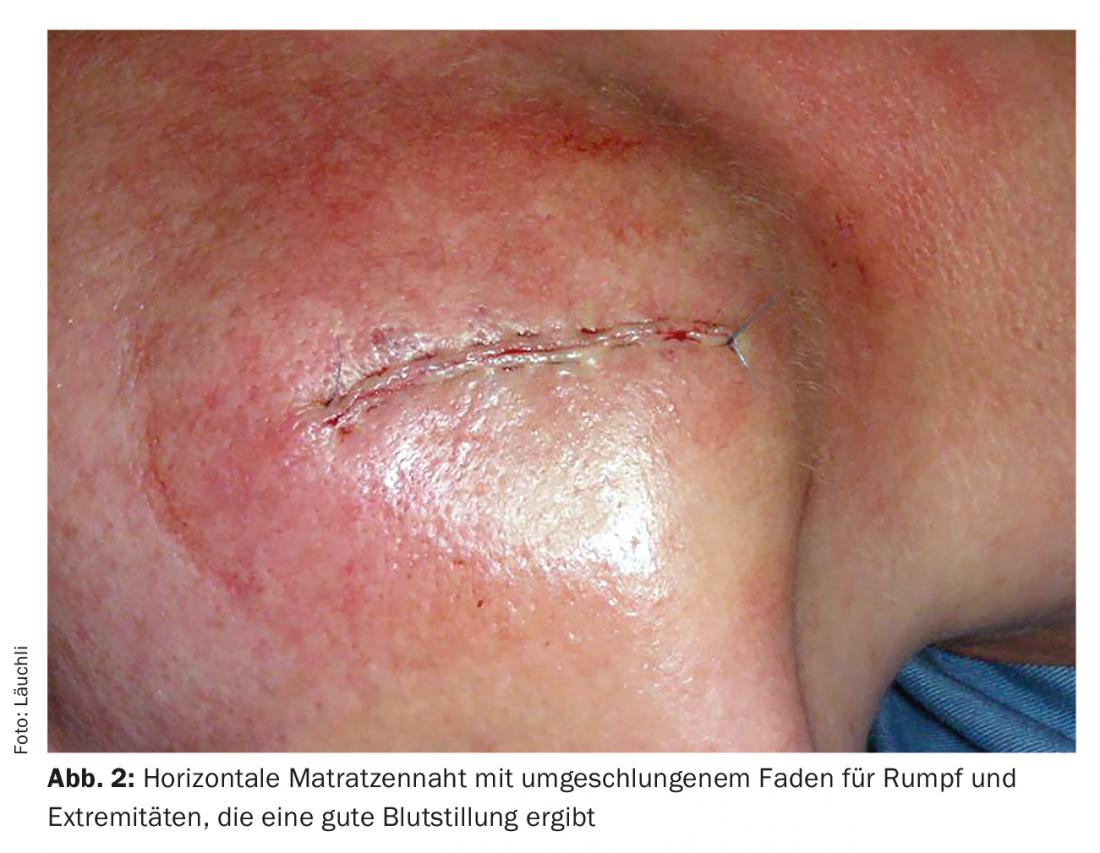
A continuación se realiza una fina adaptación de los bordes de la herida con una sutura cutánea, que también sirve para detener la hemorragia. Para obtener unos resultados estéticos bonitos, es crucial que los bordes de la herida se adapten con precisión con la sutura cutánea sin escalones y que la punción se realice cerca del borde de la herida. Además, los resultados son más bellos en muchas partes del cuerpo si se invierten los bordes de la herida durante el cierre. Esto puede lograrse, por un lado, mediante la colocación correcta de la sutura subcutánea y, por otro, también mediante diferentes técnicas de sutura (por ejemplo, la sutura Donati o la sutura en colchón). (Fig.1). En el curso de la cicatrización, toda cicatriz se contrae, por lo que un cierre de herida principalmente plano suele dar lugar a una cicatriz retraída, mientras que un cierre de herida invertido, principalmente algo abultado, acaba dando lugar a una cicatriz plana. Si la herida ya está cerrada sin tensión por la sutura subcutánea, la sutura cutánea puede realizarse en muchos casos con una sutura continua. Esta técnica permite sobre todo ahorrar tiempo y a menudo ofrece bellos resultados estéticos, especialmente cuando la sutura se coloca de forma intracutánea. También existen técnicas de sutura continua que permiten una buena hemostasia de los bordes de la herida haciendo un bucle con la sutura alrededor de la herida (Fig. 2). Sin embargo, las posibles complicaciones (dehiscencia de la sutura, infecciones de la herida, hemorragias postoperatorias) son más difíciles de tratar con las técnicas de sutura continua, ya que normalmente hay que abrir toda la sutura.
Plásticos de colgajo y trasplantes de piel
Si un defecto puede cerrarse por adición a un defecto en forma de huso y la adaptación directa de los bordes de la herida sin distorsionar las estructuras circundantes, éste es el método preferido. El cierre directo de la herida es el tratamiento más rápido y cómodo para el paciente; es el más rentable y suele ofrecer los mejores resultados estéticos. Sin embargo, si el cierre del defecto ya no es posible debido al tamaño del defecto o al resultado estético, se recurre a la plastia de colgajo o a los injertos de piel. Muchas cirugías plásticas sencillas con colgajo también pueden realizarse en la consulta con la experiencia adecuada. Entre ellos se incluyen, por ejemplo, los defectos en la zona de la frente, que pueden cerrarse con una plastia O-Z o una plastia O-T. O defectos en la zona de la sien, que pueden cerrarse con una plastia rotacional o una plastia de transposición. En la consulta también se puede realizar bien un trasplante de piel de grosor completo. En muchas localizaciones, un injerto de piel completa proporciona un resultado estético muy bueno, por ejemplo en la zona de la punta de la nariz o la sien. Los injertos de piel de espesor total suelen ser menos bonitos en zonas convexas como la mejilla o la frente.
Escisión controlada micrográficamente
Para muchos tumores, tiene más sentido tratarlos principalmente con cirugía controlada micrográficamente. Por un lado, la cirugía de Mohs clásica puede utilizarse para ello. En este procedimiento, se extirpa el tumor e inmediatamente después se procesa histológicamente mediante un procedimiento especial por medio de un examen de sección congelada, de forma que pueda evaluarse histológicamente todo el margen lateral y profundo de la incisión. La evaluación histológica la lleva a cabo el propio dermatocirujano, por lo que se puede lograr la máxima precisión en la localización de cualquier parte tumoral formadora de márgenes, lo que a su vez se traduce en unos defectos de escisión lo más pequeños posible. Sin embargo, esta técnica está reservada a centros especializados que ofrecen la posibilidad de realizar el tratamiento quirúrgico y el examen histológico bajo un mismo techo.
Por otro lado, existe la opción de la escisión en dos fases, en la que el defecto de escisión se trata con un apósito de reserva mientras que la escisión se procesa en un laboratorio de dermatohistopatología bajo control del margen de incisión. La reexcisión o cierre de la herida se realiza unos días después de disponer de este resultado. Esta técnica debe reservarse principalmente para los tumores difíciles de evaluar histológicamente, para los tumores melanocíticos de la cara y en situaciones en las que no sea posible la derivación a un centro especializado en cirugía de Mohs.
Ambos métodos de escisión controlada micrográficamente tienen en común que el examen completo de todo el margen de la incisión puede reducir significativamente la tasa de recidiva tumoral [7]. En los carcinomas basocelulares nodulares, por ejemplo, se encuentran tasas de curación de aproximadamente el 95% con una escisión simple con un margen de seguridad de 4 mm [7]. Con la cirugía de incisión con márgenes controlados, éstos pueden aumentar hasta el 99% [7].
La diferencia es aún más clara en lo que respecta a las tasas de recidiva de los tumores recurrentes: En este caso, se producen recidivas hasta en el 17% de los casos con una escisión normal con un margen de seguridad de 4-5 mm, mientras que éstas pueden reducirse al 3-4% con la cirugía de Mohs [8]. Al mismo tiempo, el uso de la cirugía con margen de incisión controlado da lugar a defectos de escisión más pequeños, ya que pueden seleccionarse distancias de seguridad principalmente más pequeñas. Esta ventaja entra en juego especialmente en la cirugía de Mohs clásica, en la que las escisiones pueden ser evaluadas por el propio dermatoscirujano y las reexcisiones pueden realizarse con la precisión correspondiente.

Debido al esfuerzo adicional que requiere la cirugía con control del margen de incisión, no puede realizarse en todos los tumores epiteliales. Debe utilizarse principalmente cuando, debido a la difícil localización del tumor o a la necesidad de reconstrucción con una solapaplastia, sea necesario un defecto de escisión lo más pequeño posible pero ciertamente libre de tumor, en el caso de tumores clínicamente muy difíciles de delimitar, o en el caso de tumores que muestren un patrón de crecimiento especialmente agresivo o que tiendan a recidivar con mayor frecuencia (por ejemplo, carcinomas basocelulares infiltrantes, invasión perineural, localización en la zona H de la cara, diámetro superior a 2 cm, etc., véase la tabla 1). Para este tipo de tumores, el tratamiento quirúrgico en la consulta es probablemente menos apropiado y debería considerarse la derivación a un centro dermatoquirúrgico.
Bibliografía con el autor
PRÁCTICA DERMATOLÓGICA 2017; 27(4): 30-33