Los opiáceos son un componente importante de la terapia para el dolor crónico intenso. A pesar de su buena eficacia y de la ausencia de toxicidad para los órganos internos, a menudo se interrumpe el tratamiento debido a efectos secundarios indeseables. Uno de ellos es el estreñimiento inducido por opiáceos (OIC), que suele ser difícil de tratar. En el caso de la OCI refractaria a los laxantes, los antagonistas de los receptores µ-opioides (“antagonistas de los receptores µ-opioides de acción periférica”, PAMORA) pueden proporcionar alivio.
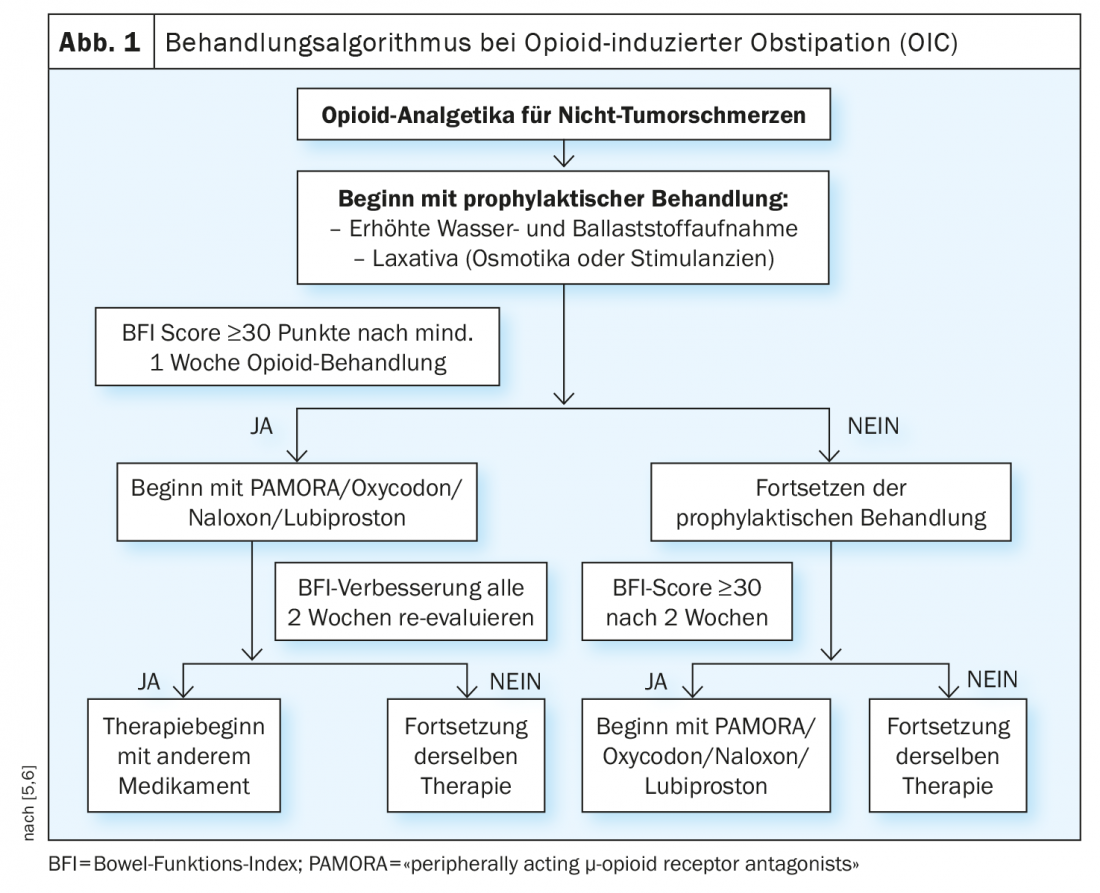
Muchos pacientes confían en los potentes opiáceos para aliviar eficazmente el dolor, pero no es infrecuente experimentar efectos secundarios gastrointestinales. El estreñimiento inducido por opiáceos (OIC) es un efecto secundario común de la terapia con opiáceos. Es una forma especial de estreñimiento causada por la activación de los receptores µ-opioides en el intestino. Los pacientes afectados sufren una importante reducción de su calidad de vida. La baja frecuencia de las deposiciones (<3x/semana), las heces duras, la inapetencia, las náuseas, los vómitos y la flatulencia son algunos de los síntomas típicos de la OCI. Son tan angustiosos para muchos pacientes que reducen la dosis de opiáceos o incluso interrumpen la terapia por completo. Para mejorar la calidad de vida de los pacientes y mantener una analgesia adecuada, el diagnóstico precoz de la OCI es fundamental. Esto requiere una cuidadosa anamnesis fecal y un interrogatorio activo por parte del médico. Las recomendaciones prácticas de actuación de la Sociedad Alemana de Medicina del Dolor se publicaron en una versión actualizada en 2019 [1]. Propone el uso del índice de función intestinal (IFI) como herramienta sencilla para evaluar el vaciado intestinal desde la perspectiva del paciente (recuadro).
Macrogol como laxante de primera elección
Los laxantes convencionales siguen contando a nivel internacional como terapia de primera línea para el tratamiento de la OCI. Sin embargo, éstos no aportan un éxito terapéutico satisfactorio en aproximadamente la mitad de los afectados. Esto puede explicarse por el mecanismo de acción inespecífico, que en la OCI queda anulado por los efectos específicos de los opiáceos sobre el sistema nervioso entérico autónomo. La directriz recomienda prescribir macrogol (polietilenglicol) junto con opiáceos como medicación concomitante a los pacientes que ya estén iniciando la terapia. En un ensayo aleatorizado, el macrogol demostró ser superior al placebo en el tratamiento del estreñimiento inducido por la metadona [2]. Otros laxantes convencionales utilizados en la OCI son el bisacodilo, el picosulfato sódico y los preparados de sen. La respuesta a un laxante varía de forma interindividual. Si el uso de una sustancia activa -en caso necesario en una dosis ajustada- demuestra no ser eficaz, tiene sentido cambiar a otra clase de sustancia activa.
Tratar la OCI refractaria a los laxantes con PAMORA
Si los laxantes convencionales no conducen a una mejora significativa de la OCI (por ejemplo, BFI >28,8 mm VAS, y/o disminución <12 mmVAS, etc.), la directriz sugiere el tratamiento con un antagonista de los receptores µ-opioides de acción periférica (PAMORAs). Las PAMORAS como el naloxegol, la metilnaltrexona y la naldemedina han demostrado reducir significativamente los síntomas de la OCI en ensayos clínicos controlados con placebo y son bien toleradas. Las PAMORA ejercen su efecto bloqueando los receptores µ-opioides periféricos. Como las PAMORA no atraviesan la barrera hematoencefálica (intacta) debido a su estructura molecular, no se producen efectos centrales, por lo que no hay una alteración medible del efecto analgésico de los opiáceos, como se ha podido demostrar en estudios clínicos [1]. “Actualmente se está debatiendo hasta qué punto los efectos analgésicos mediados periféricamente por los opiáceos, que son necesarios en casos individuales concretos, pueden evitarse con la PAMORA”, afirman los autores de las directrices. El riesgo es bajo, pero no puede descartarse por completo.

En los casos individuales en los que la monoterapia no sea suficientemente eficaz y el uso de antagonistas de los receptores µ-opioides de acción periférica (PAMORA) no sea una opción, puede considerarse una combinación de preparados con diferentes modos de acción para el tratamiento del estreñimiento inducido por opiáceos. Buenas combinaciones son, por ejemplo, el macrogol (polietilenglicol) y el laxante hidragógico bisacodilo.
Literatura:
- Guía práctica de la DGS: Estreñimiento inducido por opiáceos, 2019, https://dgs-praxisleitlinien.de/opioidinduzierte-obstipation (última consulta: 31.05.2021).
- Freedman MD, et al: Tolerancia y eficacia de la solución de polietilenglicol 3350/electrolito frente a la lactulosa para aliviar el estreñimiento inducido por opiáceos: un ensayo doble ciego controlado con placebo. J Clin Pharmacol 1997; 37(10): 904-907.
- Swissmedic: Información especializada Moventig®; www.swissmedicinfo.ch (última consulta: 31.05.2021)
- Chey WD, et al: Naloxegol para el estreñimiento inducido por opiáceos en pacientes con dolor no oncológico. N Engl J Med 2014; 370: 2387-2396.
- Nelson AD, Camilleri M. Estreñimiento inducido por opiáceos: avances y orientación clínica. Ther Adv Chronic Dis 2016; 7(2): 121-134.
- Argoff CE, et al: Recomendaciones de consenso sobre el inicio de terapias de prescripción para el estreñimiento inducido por opiáceos. Pain Med 2015; 16(12): 2324-2337.
Para saber más:
- Farmer AD, et al: Lancet Gastroenterol Hepatol. 2018; 3(3): 203-212.
- Murphy JA, Sheridan EA: Ann Pharmacotherapy 2018; 52(4): 370-379.
- Sridharan K, Sivaramakrishnan G: J Pain and Symptom Manage 2018; 55: 468-479.
PRÁCTICA GP 2021; 16(6): 22-24