Una terapia adecuada temprana de la artritis reumatoide (AR) es de vital importancia para todo el curso posterior de la enfermedad, según la conclusión de las directrices actuales. Tras el diagnóstico, la indicación de una terapia modificadora de la enfermedad debe evaluarse en un plazo de tres meses. Además de los DMARD sintéticos convencionales, hoy en día se dispone de una amplia gama de fármacos biológicos y de moléculas pequeñas.
La artritis reumatoide (AR) es la más común de las aproximadamente 400 enfermedades reumatológicas. Los síntomas típicos de la artritis reumatoide son dolor, rigidez articular y restricción de movimientos. El diagnóstico se basa en la historia clínica, los criterios de clasificación ACR/EULAR y otros hallazgos de la inspección, el laboratorio, los ultrasonidos y las radiografías [1]. “El patrón de infestación es importante”, afirma el Dr. Konstantinos Triantafyllias, del Hospital de Reumatismos Agudos de Brad Kreuznach y Medicina Universitaria de Maguncia (D) [2]. Cuanto más pequeñas son las articulaciones afectadas, más puntos hay según los criterios de clasificación ACR/EULAR, con una puntuación total ≥6 se habla de artritis reumatoide. El criterio temporal es que las quejas existan durante más de 6 semanas.
Factor reumatoide a menudo negativo
Los hallazgos de laboratorio indicativos de AR incluyen [3]: VSG elevada, PCR elevada, detección de factores reumatoides y/o detección de anticuerpos contra péptidos citrulinados (ACPA/CCP-AK). Sin embargo, en el 50% de los pacientes con artritis reumatoide incipiente, el factor reumatoide es indetectable. Por el contrario, un factor reumatoide positivo se produce con el aumento de la edad en hasta un 20% de las personas sanas. “El factor reumatoide suele ser negativo incluso en las primeras fases de la artritis reumatoide, por lo que necesitamos más marcadores”, resume el Dr. Triantafyllias [2]. Los anticuerpos CCP, también llamados ACPA, son un importante marcador adicional que presenta una elevada especificidad para la artritis reumatoide. Mientras que estudios recientes han informado de una incidencia creciente de AR ACPA-negativa [4,5].
“Tecnología de transmisión espectral óptica” – nuevo proceso
Las erosiones visibles en la imagen radiográfica sólo suelen reconocerse en una fase avanzada de la enfermedad, dijo el ponente. También hay que pensar en la columna cervical, que también se conoce como el quinto miembro del reumático. La inestabilidad de la articulación atlantoaxoidea amenaza la médula espinal.
Los exámenes ecográficos también desempeñan un papel importante. Se pueden realizar punciones de líquido y pruebas de laboratorio para determinar con mayor precisión la actividad de la enfermedad. También es importante la IRM con o sin medio de contraste, tanto para el diagnóstico inicial como para la evaluación de seguimiento. Además, hay algunas novedades interesantes en el campo del diagnóstico por imagen, como la “Tecnología de transmisión espectral óptica”. Se trata de una técnica de imagen no invasiva basada en láser que visualiza el flujo sanguíneo en la zona de las articulaciones inflamadas, explica el Dr. Triantafyllias [2]. Además, la cuantificación es posible. En un estudio, se demostraron correlaciones con la clínica (DAS28-CRP), los marcadores inflamatorios (CRP) y los hallazgos artroscópicos [6].
La terapia sintomática es importante, pero no modificadora de la enfermedad
En un ataque agudo, a menudo se utilizan primero AINE/coxibs y/o preparados de cortisona para la terapia sintomática. Aunque estas sustancias son una parte importante del tratamiento, ya que tienen efectos analgésicos y/o antiinflamatorios, no influyen en el curso de la enfermedad ni en la destrucción de la articulación. Según la directriz EULAR, los preparados de cortisona no deben utilizarse, en general, durante más de tres a seis meses en la artritis reumatoide.
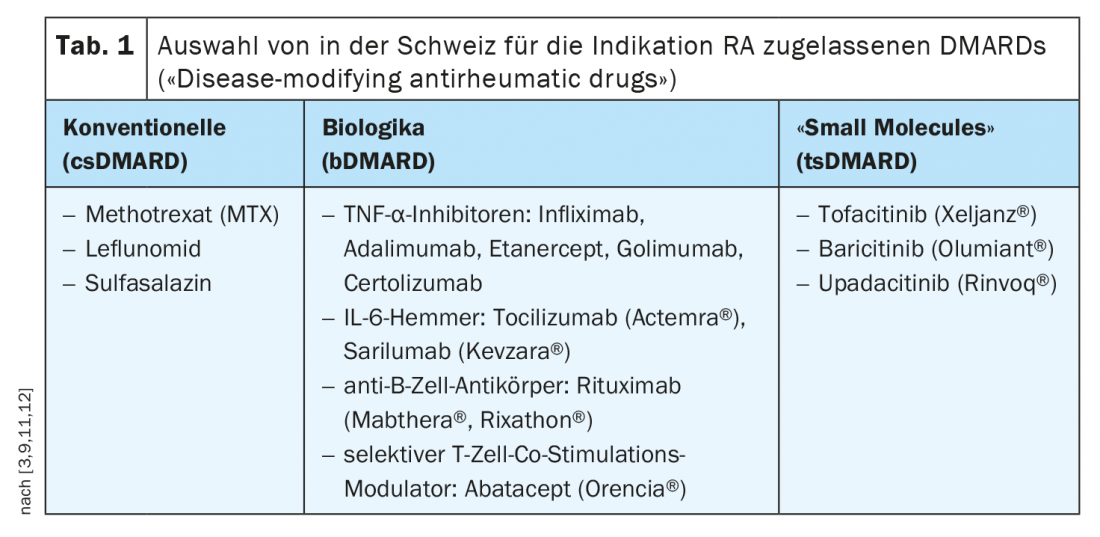
Por el contrario, los DMARD son fármacos que ejercen una influencia positiva a largo plazo en el curso de la artritis reumatoide u otras enfermedades reumáticas inflamatorias crónicas, al detener o al menos ralentizar la progresión de la enfermedad. Los fármacos modificadores de la enfermedad se dividen en sustancias sintéticas convencionales (csDMARDs), fármacos biológicos (bDMARDs) y fármacos básicos sintéticos dirigidos (tsDMARDs).
Conclusión de las directrices: No desaproveche la oportunidad de los DMARD
Estudios recientes han demostrado que el control rápido de la actividad de la enfermedad mediante el inicio temprano de la terapia con sustancias modificadoras de la enfermedad es crucial para el pronóstico posterior [7,8]. Para aprovechar esta ventana de oportunidad, tanto la directriz “Terapia de la artritis reumatoide con fármacos modificadores de la enfermedad” como la “Directriz interdisciplinaria Gestión de la artritis reumatoide temprana” recomiendan iniciar la terapia modificadora de la enfermedad (DMARD) en los tres meses siguientes al diagnóstico [3,9]. El lema es que el uso precoz de los DMARD tiene un efecto favorable sobre el pronóstico, teniendo en cuenta las características individuales de los pacientes y los factores situacionales. Para aplicar estas recomendaciones de tratamiento, es necesaria una atención interdisciplinar coordinada en la que se interpreten correctamente las primeras señales de la enfermedad, se examine la indicación de una terapia modificadora de la enfermedad y se remita rápidamente a los afectados a un reumatólogo.
¿Cuándo cambiar de csDMARDs a biológicos o moléculas pequeñas?
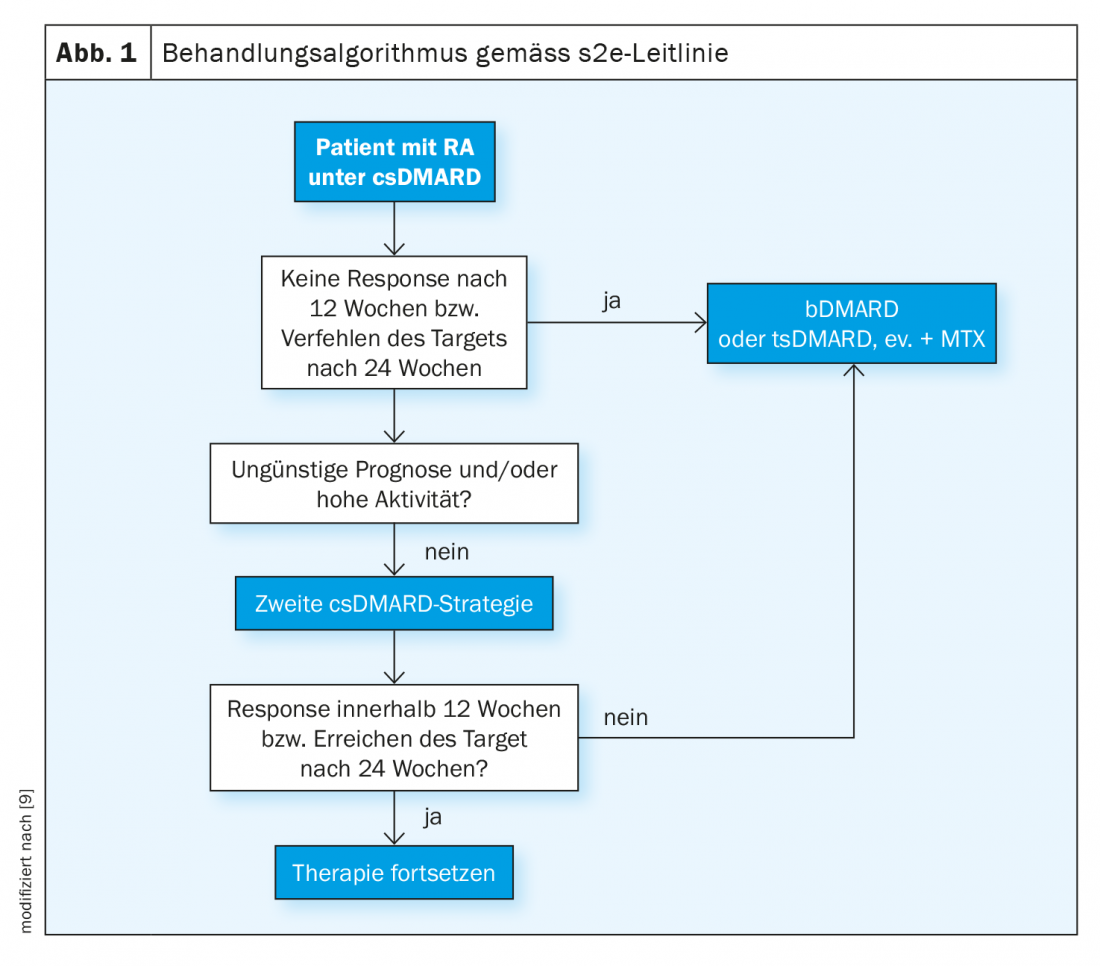
La directriz s2e recomienda utilizar primero metotrexato si no hay contraindicaciones (por ejemplo, insuficiencia renal). Como alternativa, pueden utilizarse la leflunomida y la sulfasalazina [9]. Lo mejor es combinar inicialmente los csDMARD con glucocorticoides, ya que a veces se necesitan entre 6 y 12 semanas para lograr una respuesta terapéutica. El objetivo es de hasta 30 mg equivalentes de prednisolona al día, con una reducción de la dosis a “dosis bajas” (por ejemplo, 5 mg o 7,5 mg) en un plazo de 8 semanas. Paralelamente a la terapia de inducción, debe realizarse un seguimiento. ¿Cuándo es alguien un respondedor? Según la directriz, si la puntuación compuesta de la actividad de la enfermedad (por ejemplo, DAS28) mejora en un 50% tres meses después del inicio de la terapia. La DAS28 registra el número de articulaciones dolorosas e inflamadas por presión, así como la actividad de la enfermedad percibida subjetivamente y los valores de inflamación. Si se observa una reducción del 50% en la DAS28, se puede continuar la terapia con el objetivo de alcanzar la remisión (0-1 articulaciones inflamadas o dolorosas). “Si no se consigue, hay que intensificar la terapia”, explica el ponente [2]. En este caso, esto significa cambiar a una terapia biológica (Fig. 1) . Esto es especialmente cierto si están presentes factores de pronóstico desfavorable como erosiones, alta actividad de la enfermedad y hallazgos seropositivos. “Entonces no hay que perder mucho tiempo con un segundo DMARD sintético convencional”, dijo el ponente. Después de 3-6 meses, se comprueba la respuesta a la terapia.
“Tratar al objetivo” es el lema
En caso de respuesta insuficiente o intolerancia a la primera terapia con bDMARD, se recomienda cambiar a un bDMARD alternativo con el mismo o diferente modo de acción o a un tsDMARD. Si la terapia después de los csDMARDs se inicia con un tsDMARD en lugar de un bDMARD, se debe cambiar a un biológico si es posible si no hay respuesta. Los fármacos básicos sintéticos dirigidos (tsDMARD, targeted synthetic Disease Modifying Anti-Rheumatic Drug) son el subgrupo más reciente de fármacos básicos. A diferencia de los biológicos, los tsDMARD no interceptan sustancias mensajeras proinflamatorias en la sangre, sino que actúan dentro de las células e interrumpen allí la vía de señalización que promueve la inflamación. La eficacia de los inhibidores JAK en la artritis reumatoide es comparable a la de los biológicos.
Congreso: Conferencia Anual de la DGIM 2021
Literatura:
- Aletaha D, et al: 2010 Rheumatoid Arthritis Classification Criteria, Arthritis & Rheumatism 2010; 62(9): 2569-2581.
- Triantafyllias K: Diagnóstico y terapia primaria para el internista en artritis reumatoide. Konstantinos Triantafyllias, MD, Reunión anual de la DGIM, 19.04.2021.
- Schneider M, et al.: S3-Leitlinie: Interdisziplinäre Leitlinie Management der frühen rheumatoiden Arthritis, 2019, AWMF-Register Nr. 060/002.
- Myasoedova E, et al: ¿Está cambiando la epidemiología de la artritis reumatoide? Resultados de un estudio de incidencia basado en la población, 1985-2014. Anales de las Enfermedades Reumáticas 2020; 79: 440-444.
- Matthijssen XME, et al: El aumento de la incidencia de la AR con anticuerpos negativos se reproduce y se explica en parte por el envejecimiento de la población. Ann Rheum Dis 2020, doi: 10.1136/annrheumdis-2020-217609.
- Triantafyllias K, et al. Valor diagnóstico de la transmisión espectral óptica en la artritis reumatoide: asociación con las características clínicas y comparación con la ultrasonografía articular. J Rheumatol. 2020; 47(9): 1314-1322.
- Combe B, et al: Actualización de 2016 de las recomendaciones eulares para el tratamiento de la artritis temprana. Anales de las enfermedades reumáticas 2017; 76: 948-959.
- van Nies JA, et al: Evaluación de las relaciones entre la duración de los síntomas y la persistencia de la artritis reumatoide: ¿existe una ventana de oportunidad? Resultados de las cohortes de la clínica de artritis precoz de Leiden y de Espoir. Anales de las enfermedades reumáticas 2015; 74: 806-812.
- Fiehn C, et al.: S2e-Leitlinie: Therapie der rheumatoiden Arthritis mit krankheitsmodifizierenden Medikamenten, 2018, AWMF Register Nummer: 060-004.
- Deutsche Rheuma-Liga Bundesverband e.V., www.rheuma-liga.de/rheuma/therapie/medikamententherapie/schmerzmedikamente (última consulta: 16.06.2021)
- Rheumaliga Schweiz: Artritis reumatoide: Vivir con una enfermedad crónica, www.rheumaliga.ch/assets/doc/ZH_Dokumente/Broschueren-Merkblaetter/Krankheitsbilder/RA.pdf, (última consulta: 16.06.2021)
- Sociedad Suiza de Reumatología: Recomendación Terapia Básica 2021.
HAUSARZT PRAXIS 2021; 16(7): 26-27 (publicado el 27.6.21, antes de impresión).