El hecho de que el asma sea un diagnóstico clínico que sólo puede hacerse observando todos los hallazgos juntos es especialmente cierto en el caso de los niños y los adolescentes. Los pacientes con síntomas de asma poco frecuentes también pueden sufrir exacerbaciones graves. Ésta es una de las razones por las que la Iniciativa Global para el Asma (GINA) lleva varios años recomendando una combinación fija de CSI/LABA en lugar de una terapia con SABA. En el asma grave, el uso de biológicos es posible una vez agotadas otras opciones de tratamiento.
La aparición de rasgos característicos del asma como la obstrucción reversible de las vías respiratorias, la inflamación crónica de las vías respiratorias y la hiperreactividad bronquial es variable y heterogénea, subraya la Dra. Chiara Abbas, neumóloga pediátrica de Berna [1]. A veces se aplican varias de estas características, a veces sólo algunas de ellas. Los síntomas más importantes del asma en la infancia y la adolescencia son [2]:
- Falta de aliento al hacer esfuerzos
- Ruidos respiratorios espiratorios (sibilancias y zumbidos, respiración silbante), y posiblemente sibilancias distantes en el tracto espiratorio
- Tos seca sin infección, durante o después de un esfuerzo físico
- Tos nocturna persistente sin infecciones.
Cuando los adolescentes con asma tienen un control inadecuado de los síntomas, esto suele ir acompañado de un alto nivel de sufrimiento, según el ponente [1]. No existe ninguna prueba independiente que pueda confirmar o descartar definitivamente el asma en los niños [2,3]. Además de una historia clínica diferenciada, los métodos no invasivos como la medición de la función pulmonar, la medición del óxido nítrico exhalado fraccional (FeNO) y el registro de la hiperactividad bronquial suelen ser suficientes para el diagnóstico del asma [2].
El asma también puede estar presente en ausencia de reversibilidad SABA
Las mediciones espirométricas más importantes son la capacidad vital forzada (CVF), la capacidad de un segundo (FEV1) y la relación FEV1/CVF(índice de Tiffeneau) [1,2]. Si hay indicios de un trastorno obstructivo de la ventilación, debe realizarse una prueba de reversibilidad para determinar la naturaleza variable de la obstrucción de las vías respiratorias. Se trata de comprobar si la función pulmonar, en particular el FEV1, puede mejorarse con un fármaco broncodilatador. Las mediciones se realizan antes y 15 minutos después de la inhalación de un simpaticomimético beta-2 de acción corta (hasta 400 µg de salbutamol en cuatro dosis separadas) [2]. En caso de que no responda a la SABA, puede comprobarse la respuesta del FEV1 a los glucocorticoides inhalados (CSI) en una fase estable de la enfermedad mediante la inhalación de una dosis alta de CSI dos veces al día durante al menos cuatro semanas. Una prueba de reversibilidad positiva junto con síntomas típicos de asma confirma el diagnóstico de asma. Sin embargo, el asma también puede diagnosticarse en ausencia de reversibilidad SABA si hay marcadores tipo 2 elevados y una respuesta a la terapia con CSI. Si se detecta hiperreactividad bronquial (HRB), debe realizarse una historia alergológica específica. Las directrices s2k, que se actualizaron el año pasado, señalan que la medición repetida del FeNO en niños y adolescentes tiene un claro beneficio diagnóstico adicional. Múltiples valores elevados de FeNO aumentan la probabilidad de que se trate de asma y de que los pacientes respondan a los CSI.
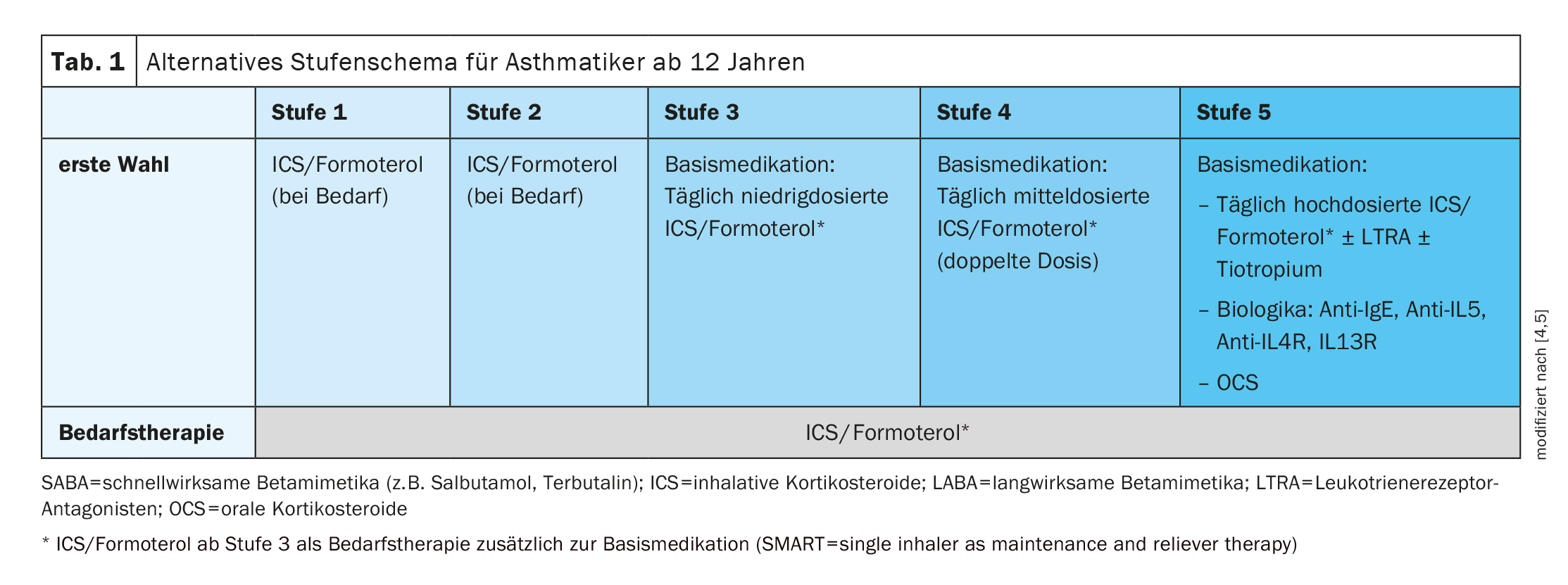
Combinación fija de CSI/formoterol también como terapia a demanda
El objetivo del tratamiento del asma es lograr y mantener el mejor control posible del asma, evitar las exacerbaciones y sufrir el menor número posible de restricciones relacionadas con el asma. La terapia del asma se basa en el esquema paso a paso que actualiza periódicamente la Iniciativa Global para el Asma (GINA) en las respectivas directrices [4]. En principio, el tratamiento debe iniciarse lo antes posible tras el diagnóstico de asma [5]. Desde hace algunos años, puede utilizarse una combinación fija de dosis bajas de CSI y formoterol a partir del estadio 3, tanto como terapia a largo plazo como a demanda (Tabla 1). Esta estrategia terapéutica se conoce como el concepto SMART (“inhalador único como terapia de mantenimiento y alivio”) y ahora se considera establecida [2,6]. Las Directrices GINA 2019 fueron las primeras en sugerir que una terapia combinada con CSI/formoterol es preferible a una terapia a demanda con un betamimético de acción corta (por ejemplo, salbutamol o terbutalina), incluso para adolescentes a partir de 12 años. Según las directrices actuales, las combinaciones fijas de CSI/formoterol pueden administrarse como terapia a demanda, es decir, cuando aparecen los síntomas del asma, ya en las fases 1 y 2, además de la medicación básica diaria fija (Tabla 1). Por un lado, esto debería reducir el riesgo de uso excesivo de simpaticomiméticos beta-2 y, por otro, el uso precoz de un CSI debería conseguir un efecto ahorrador de esteroides a medio y largo plazo. La Dra. Abbas mencionó que suele utilizar estos tres fármacos, cuyo uso está aprobado a partir de los 12 años, en adolescentes [1,7]:
- Flutiform® DA 50/5 ó 125/5 (inhalador dosificador; principios activos: formoterol y fluticasona)
- Symbicort® (polvo para inhalación; principios activos: formoterol y budesonida)
- Relvar ellipta® (polvo para inhalación; principios activos: vilanterol y furoato de fluticasona)
Los tres preparados contienen un LABA (simpaticomimético beta-2 de acción prolongada) y un glucocorticoide, pero difieren en cuanto a su composición y forma de administración. Con respecto a Flutiform®, la ponente informó de que suele utilizar el preparado de 125 µg/5 µg dos veces al día [1]. En función de ello, la dosis puede aumentarse o utilizarse según las necesidades. “Se puede lograr una mejor deposición del fármaco con una precámara”, afirma el Dr. Abbas [1]. La precámara es una ayuda para la inhalación y también se denomina espaciador o aerocámara. Debe tenerse en cuenta que Symbicort® no es un medicamento de emergencia, por lo que siempre debe añadirse Ventolin®. Una ventaja de Relvar ellipta® es que se inicia inmediatamente y sólo necesita inhalarse una vez al día. Esto podría suponer una ventaja decisiva sobre todo para los jóvenes, informó el ponente [1].
Si es necesario, utilice biológicos y co. como complemento
En la mayoría de los pacientes adolescentes, el tratamiento puede iniciarse en el nivel 2, es decir, con una dosis baja de CSI [5]. Deben respetarse las dosis recomendadas. En pacientes con síntomas pronunciados (despertares frecuentes, síntomas la mayoría de los días), la terapia puede iniciarse en el nivel 3. El nivel 4 sólo se utiliza en casos de asma grave no controlada o en el contexto de exacerbaciones. Es aconsejable comprobar la respuesta a la terapia al cabo de 2-3 meses.
Si no se consigue controlar el asma en los niveles 3 ó 4 a pesar de la terapia prescrita, puede intentar duplicar la dosis de CSI/formoterol durante un breve periodo de tiempo (durante un máximo de 4 semanas). Y si los síntomas persisten y se producen exacerbaciones en la fase 4 a pesar del cumplimiento de la terapia y de una técnica de inhalación correcta, existen otras opciones de tratamiento en la fase 5. Además del tratamiento con dosis altas de CSI/LABA, éstos incluyen la adición de tiotropio, un antagonista de los leucotrienos (montelukast) o un biológico (anti-IgE, anti-IL4R/IL13R, anti-IL5). Sin embargo, el uso de antagonistas de los leucotrienos se ha vuelto cauteloso debido a los efectos secundarios psiquiátricos (por ejemplo, pesadillas), explicó el Dr. Abbas [1,10].
Evaluación del progreso: La técnica de inhalación es crucial
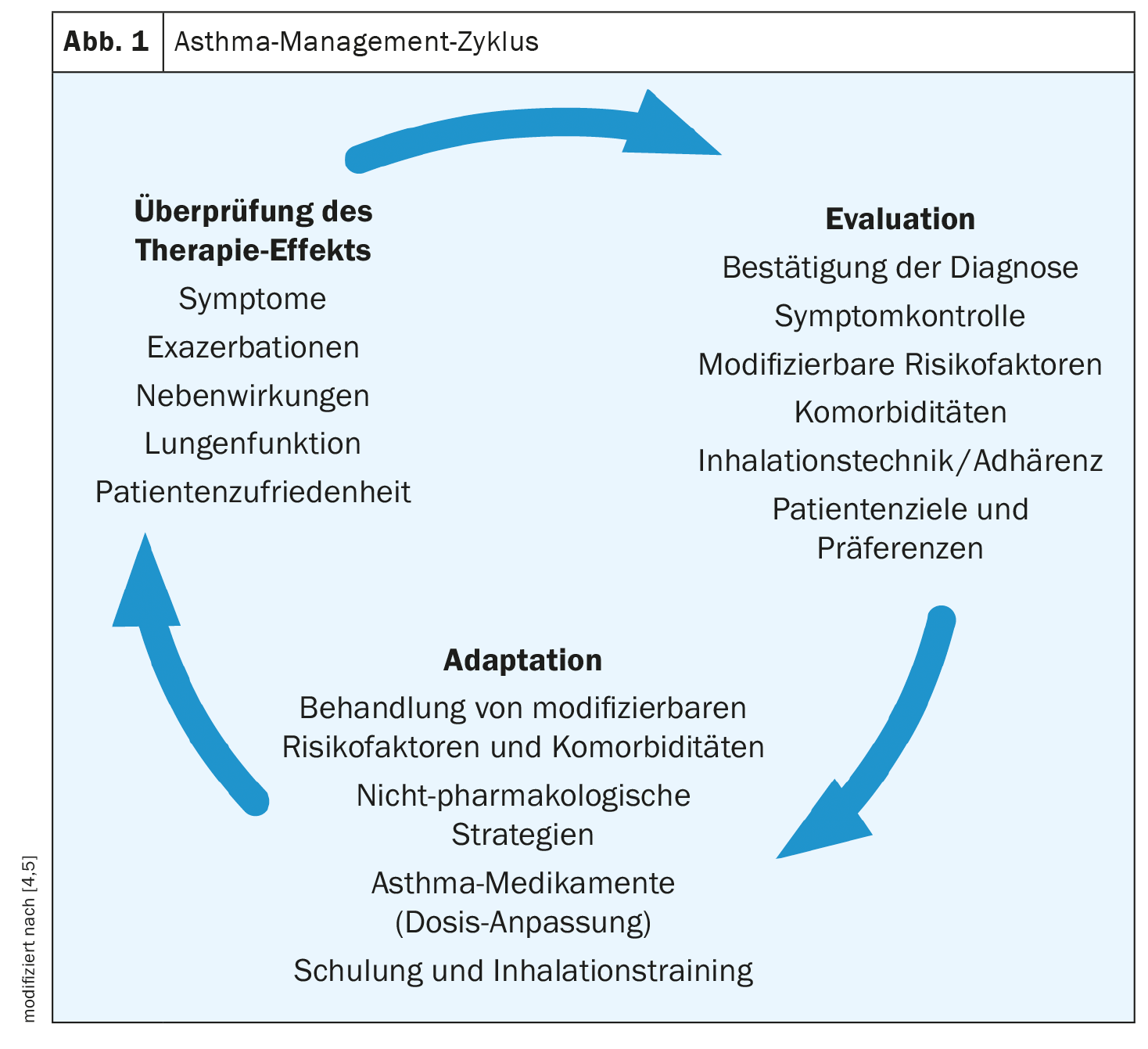
“Una vez que se ha decidido por una terapia, es importante seguir revisándola”, subrayó el ponente [1]. Los pasos individuales de la revisión se muestran en la figura 1. La directriz s2k actual sugiere registrar el nivel actual de control del asma en cada contacto con el paciente [2]. Se trata de preguntar sobre las molestias durante la actividad física, las molestias nocturnas y el uso de medicación de urgencia. Esto debe hacerse de forma estructurada, por ejemplo utilizando la prueba (pediátrica) de control del asma [11]. Una técnica de inhalación correcta es crucial para que la terapia farmacológica sea eficaz. Por lo tanto, es importante que la técnica de inhalación se compruebe con regularidad. Debe aclararse si el paciente se siente cómodo con el inhalador, si domina la técnica de inhalación y si lleva a cabo la terapia tal y como se le ha prescrito. Cada dispositivo de inhalación requiere una maniobra de inhalación específica y tiene sus propios requisitos específicos del sistema para una inhalación correcta [2]. Si se cambia un sistema de inhalación, se debe volver a instruir al paciente en su uso y comprobar la necesidad de ajustar la dosis [8,9].
Congreso: Actualización práctica Berna
Literatura:
- “Terapia del asma en adolescentes”, Dra. Chiara Abbas, actualización de la práctica, Berna, 21.03.2024
- “Directriz S2k para el diagnóstico y tratamiento especializado del asma 2023”, Sociedad Alemana de Neumología y Medicina Respiratoria e.V. (ed.), registro AWMF nº: 020-009.
- de Jong CCM, et al: Diagnóstico del asma en niños: la contribución de una historia clínica detallada y los resultados de las pruebas. Eur Respir J 2019; 54. DOI: 10.1183/13993003.01326-2019
- Global Initiative for Asthma. Estrategia mundial para el tratamiento y la prevención del asma. 2022. Disponible en: www.ginasthma.org,(último acceso 22/03/2024)
- Möller A, et al: Recomendaciones suizas para el diagnóstico, tratamiento y manejo del asma en niños a partir de 5 años, https://cdn.paediatrieschweiz.ch/production/uploads/2023/09/34_3_2023_DE_02.pdf,(última consulta: 22/03/2024)
- Beasley R, et al: Equipo del novedoso estudio START. Ensayo controlado de budesonida-formoterol según sea necesario para el asma leve. N Engl J Med 2019; 380(21): 2020-2030.
- Swissmedic: Información sobre medicamentos, www.swissmedicinfo.ch,(último acceso 22/03/2024)
- Bjermer L: La importancia de la continuidad en la elección del dispositivo inhalador para el asma y la enfermedad pulmonar obstructiva crónica. Respiration 2014; 88: 346-352.
- Thomas M, et al: Corticosteroides inhalados para el asma: impacto del cambio de dispositivo a nivel de práctica sobre el control del asma. BMC Pulm Med 2009; 9: 1. DOI: 10.1186/1471-2466-9-1.
- Watson S, et al: Montelukast y pesadillas: caracterización adicional utilizando datos de VigiBase. Drug Saf 2022; 45(6): 675-684.
- Bime C, et al: Características de medición de la prueba de control del asma infantil y de una versión abreviada exclusiva para niños. NPJ Prim Care Respir Med 2016 Oct 20; 26: 16075.
HAUSARZT PRAXIS 2024; 19(4): 30-32 (publicado el 18.4.24, antes de impresión)