Los pacientes que padecen esquizofrenia experimentan profundos cambios en la percepción, el pensamiento y el comportamiento [1]. A menudo provocan restricciones considerables en la calidad de vida y en las funciones cotidianas [2]. El trastorno suele comenzar en la adolescencia y la edad adulta temprana, afectando a tareas cruciales del desarrollo como la educación, la interacción con los compañeros y las relaciones de pareja. Por lo tanto, el diagnóstico precoz tiene una importancia decisiva para la evolución posterior de la enfermedad [3]. Este artículo describe los síntomas de las psicosis esquizofrénicas y el procedimiento para su diagnóstico.
Los síntomas de los trastornos esquizofrénicos pueden asignarse a varias dimensiones sintomáticas (Tab. 1) [1]. A efectos de diagnóstico, en la actualidad se valoran más los llamados síntomas positivos. Entre ellas se incluyen las alucinaciones, es decir, percepciones sensoriales sin la presencia de un objeto sensorial. En la esquizofrenia, las alucinaciones auditivas son las más comunes, y se presentan principalmente en forma de oír voces. Con esta sintomatología, los pacientes pueden, por ejemplo, recibir órdenes o experimentar que se comentan sus acciones. Otro fenómeno central es el delirio, que se define como una creencia objetivamente falsa a la que el paciente se aferra con una certeza incorregible. Los más comunes son los delirios de relación y los delirios de persecución.
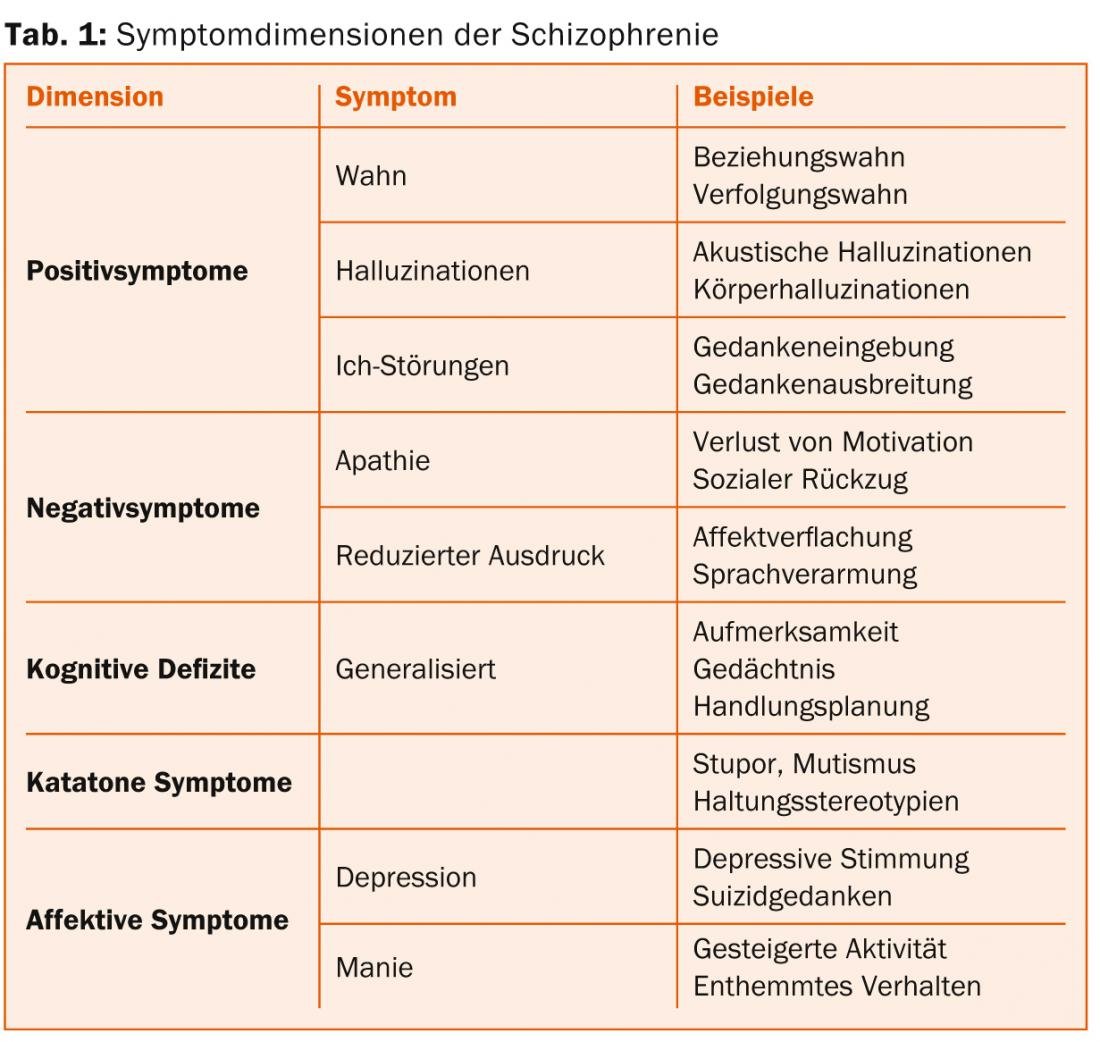
Los síntomas negativos se refieren a la pérdida de funciones mentales sanas, se reflejan en la disminución del impulso, el retraimiento social, la falta de alegría, la reducción de la expresión y el empobrecimiento del habla. Además, los pacientes con esquizofrenia suelen presentar alteraciones cognitivas que afectan a todas las áreas funcionales, como la atención, la memoria o la planificación de acciones. Los síntomas negativos y los déficits cognitivos han ganado cada vez más atención en los últimos años porque son muy predictivos del funcionamiento diario de los pacientes.
Los síntomas catatónicos implican fenómenos psicomotores, como mutismo, estupor y estereotipias posturales. Además de estas dimensiones centrales de la esquizofrenia, los síntomas afectivos también son significativamente más frecuentes en los pacientes con esquizofrenia que en la población general. Por ello, se ha sugerido que la depresión y la manía se definan también como dimensiones sintomáticas.
Criterios CIE-10 para la esquizofrenia
En el catálogo actual de la CIE-10, la esquizofrenia se define en la categoría F20 (Tabla 2) [4]. Como puede observarse en la tabla, a ciertos síntomas positivos se les atribuye un significado especial para el diagnóstico. Esto ya ha sido criticado en el pasado y ha llevado a una consideración más equilibrada de todas las dimensiones sintomáticas de la esquizofrenia en el nuevo sistema diagnóstico estadounidense DSM-V, que también se reflejará en el futuro CIE-11 [5].

Actualmente, es posible diferenciar subtipos de la enfermedad, como la esquizofrenia paranoide, hebefrénica o catatónica, en función de los síntomas dominantes, a la hora de realizar un diagnóstico según la CIE-10. Esta clasificación de subtipo ya no se encuentra en el DSM-V debido a la falta de estabilidad en el curso de la enfermedad y a la poca claridad de su relevancia clínica, algo que también cabe esperar en la CIE-11.
Diferenciación de otras enfermedades mentales
A la hora de hacer un diagnóstico, la esquizofrenia debe distinguirse de otras enfermedades mentales con síntomas positivos. Los trastornos afectivos son los primeros en mencionarse aquí. Los síntomas psicóticos pueden aparecer tanto en la depresión como en la manía, pero sólo cuando el trastorno afectivo es grave y entonces suelen ir acompañados de los llamados síntomas congruentes con el estado de ánimo, como el delirio de culpabilidad en la depresión. En los pacientes que cumplen los criterios tanto de la esquizofrenia como del trastorno afectivo, también existe la posibilidad de diagnosticar un trastorno esquizoafectivo.
Una categoría diagnóstica muy importante es el grupo de los trastornos psicóticos agudos. Muchos pacientes que acuden a tratamiento por primera vez con síntomas psicóticos no cumplen los criterios de la esquizofrenia. Además de los síntomas, el criterio temporal de un mes también es decisivo. El curso posterior de los trastornos psicóticos agudos es muy heterogéneo [6]. Los predictores importantes de una evolución favorable son la agudeza del inicio y la remisión completa de los síntomas.
Diferenciación de los trastornos psicóticos inducidos por sustancias
Clasificar los síntomas psicóticos en pacientes con consumo de sustancias es un reto importante [7]. Hoy en día, más del 50% de los pacientes con un primer episodio de psicosis tienen un trastorno por sustancias, y aquí se plantea a menudo la cuestión de si los síntomas psicóticos son inducidos por sustancias. Se descarta un trastorno inducido por sustancias, por ejemplo, si los síntomas comienzan antes de que se haya consumido la sustancia o si los síntomas persisten durante más de un mes tras el fin del consumo de la sustancia. Pero incluso estos y otros criterios de diferenciación no permiten a menudo una asignación causal clara. Entre otras cosas, esto hace que más del 25% de los pacientes con un trastorno psicótico inducido por sustancias reciban otro diagnóstico – a menudo el de esquizofrenia – al cabo de un año.
Exclusión de enfermedades somáticas
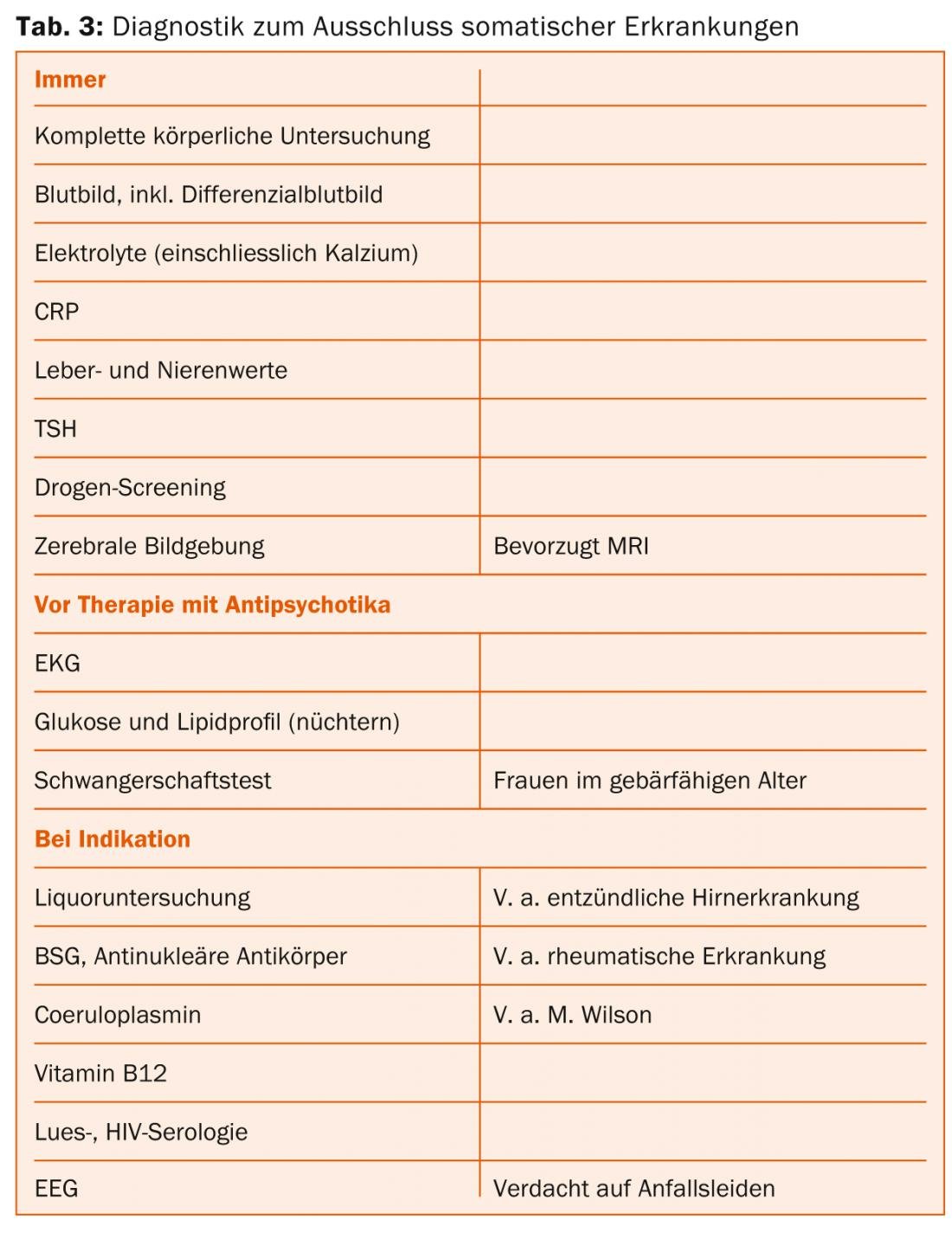
Los síntomas de la esquizofrenia pueden estar causados por una gran variedad de enfermedades neurológicas e internas. Se encuentran enfermedades somáticas clínicamente relevantes en alrededor del 8% de los pacientes con una manifestación inicial, sin que éstas sean siempre responsables causales de los síntomas mentales [8]. Por lo tanto, tanto el diagnóstico de exclusión exhaustivo como el tratamiento adecuado de las comorbilidades somáticas son indispensables.
Los exámenes sugeridos en la tabla 3 se basan en las directrices de la Sociedad Alemana de Psiquiatría, Psicoterapia y Neurología [9]. En adultos jóvenes con una manifestación inicial de una enfermedad psicótica, las causas orgánicas más comunes proceden del área de las enfermedades inflamatorias del sistema nervioso central.
Importancia del diagnóstico precoz
La duración de la psicosis no tratada (DUP) se refiere al tiempo transcurrido entre la primera aparición de los síntomas psicóticos y el primer tratamiento específico [3]. Actualmente está demostrado sin lugar a dudas que una mayor duración de la psicosis no tratada se asocia a una peor evolución. Los esfuerzos para acortar este intervalo requieren una intensa cooperación entre grupos profesionales muy diferentes, como médicos generalistas, especialistas, orientadores sociales, profesores y psicólogos escolares [10]. Los médicos generalistas (y los médicos de otras especialidades) suelen ser el primer punto de contacto para los pacientes con psicosis esquizofrénicas y pueden contribuir de forma significativa al diagnóstico precoz. También desempeñan un papel importante en la evolución posterior, sobre todo porque las enfermedades somáticas, como las cardiovasculares, son significativamente más frecuentes en los pacientes con esquizofrenia que en la población general.
Los especialistas y las clínicas psiquiátricas tienen la tarea de garantizar un diagnóstico y un tratamiento completos lo antes posible. Además, educar e informar a la población sobre el cuadro clínico es una medida importante para la detección precoz.
En resumen, cabe destacar que para el diagnóstico y sobre todo el tratamiento de los pacientes con la primera manifestación de esquizofrenia, es de vital importancia una buena interconexión de los diferentes socios del sistema sanitario en el sentido de una atención integrada.
Resumen
Los pacientes que padecen esquizofrenia pueden presentar una amplia gama de síntomas. Estos incluyen síntomas positivos (delirios y alucinaciones), síntomas negativos (apatía y expresión reducida), déficits cognitivos, anomalías psicomotoras y síntomas afectivos. En los criterios diagnósticos actuales, son principalmente los síntomas positivos los que se utilizan para hacer el diagnóstico. Los diagnósticos diferenciales incluyen trastornos afectivos con síntomas psicóticos, trastornos psicóticos agudos y trastornos psicóticos inducidos por sustancias. Además, la exclusión de causas orgánicas es de gran importancia. El diagnóstico y el tratamiento precoces pueden contribuir a una evolución favorable de la enfermedad.
PD Dr. med. Stefan Kaiser
Dr. Matthias Kirschner
Literatura:
- van Os J, Kapur S: Esquizofrenia. Lancet 2009; 374: 635-645.
- Mueser KT, McGurk SR: Esquizofrenia. Lancet 2004; 363: 2063-72.
- Perkins DO, et al: Relación entre la duración de la psicosis no tratada y el resultado en el primer episodio de esquizofrenia: una revisión crítica y metaanálisis. The American Journal of Psychiatry 2005; 162: 1785-804.
- Freyberger HJ, Dilling H: Guía de bolsillo de la clasificación CIE-10 de los trastornos mentales. Hans Huber 2012.
- Tandon R: Esquizofrenia y otros trastornos psicóticos en el DSM-5. Clinical Schizophrenia & Related Psychoses 2013; 7: 16-9.
- Mojtabai R, et al: Características clínicas, evolución a los 4 años y clasificación DSM-IV de los pacientes con psicosis aguda remitente no afectiva. The American Journal of Psychiatry 2003; 160: 2108-15.
- Mathias S, et al: Psicosis inducida por sustancias: un enigma diagnóstico. The Journal of Clinical Psychiatry 2008; 69: 358-67.
- Freudenreich O, et al: Evaluación médica inicial del primer episodio de psicosis: una revisión conceptual. Intervención temprana en psiquiatría 2009; 3: 10-8.
- Sociedad Alemana de Psiquiatría, Psicoterapia y Neurología. Guía de tratamiento de la esquizofrenia. Steinkopff 2006.
- Hegelstad WT, et al: Seguimiento a largo plazo del estudio TIPS de detección precoz en la psicosis: efectos sobre el resultado a 10 años. The American Journal of Psychiatry 2012; 169: 374-80.
InFo Neurología y Psiquiatría 2014; 12(1): 4-7











