El tema de la anticoncepción también es importante en la práctica general. Las directrices existentes sobre anticoncepción hormonal proporcionan una orientación importante. A la hora de aplicarlos en la práctica, es importante determinar las posibles contraindicaciones y evaluar el riesgo de tromboembolismo. A la hora de elegir un preparado, sin duda pueden tenerse en cuenta los efectos secundarios deseados, por ejemplo, los efectos sobre el acné, la densidad ósea o el síndrome premenstrual.
Todos los médicos (generales) que atienden a pacientes en edad reproductiva se enfrentan al tema de la anticoncepción: ya sea indirectamente, cuando se trata de descartar o tener en cuenta las interacciones, o directamente, cuando aconsejan a las mujeres o a las parejas sobre los métodos anticonceptivos y cuando se debe iniciar y controlar la anticoncepción. Por un lado, las nuevas directrices disponibles ofrecen orientación, pero por otro, también exigen que la educación convencional y la práctica de dispensación se modifiquen y adapten en parte. En este contexto, es ciertamente importante, con respecto a un uso adecuado a la indicación y a una “decisión informada”, revisar cuidadosamente la indicación, proporcionar información detallada y exhaustiva y documentarla bien. Al mismo tiempo, sin embargo, este enfoque no debería elevar innecesariamente el umbral de accesibilidad a los anticonceptivos, ya que esto podría tener un impacto negativo en la prevención de embarazos no deseados.
Este artículo presenta las directrices existentes y explica su aplicación práctica. Además, se discuten algunos aspectos que son cruciales a la hora de elegir un preparado.
En cuanto a la anticoncepción, existen directrices en forma de carta de expertos sobre la práctica de prescripción de anticonceptivos hormonales combinados (AHC) y un documento de posición sobre la anticoncepción de urgencia.
Carta de expertos de la SGGG sobre anticoncepción
La carta de expertos (nº 35, versión actualizada de junio de 2013) se redactó bajo la dirección de la Comisión de Garantía de Calidad de la Sociedad Suiza de Ginecología y Obstetricia (SGGG) y aborda la cuestión del riesgo de trombosis [1]. Al mismo tiempo, la SGGG también proporciona un folleto para los médicos, una lista de comprobación para la prescripción y una hoja informativa para los usuarios en numerosos idiomas [2]. A finales de 2013, Swissmedic también inició una armonización de la información para especialistas y pacientes sobre los anticonceptivos hormonales con el objetivo de que los médicos y sus pacientes puedan tomar una decisión informada sobre la elección del método anticonceptivo.
El riesgo de tromboembolismo en CHC se ha reducido en los últimos 30 años gracias al desarrollo de micropíldoras que contienen ≤35 μg de etinilestradiol (EE). Sin embargo, en el periodo siguiente hubo indicios de que la progestina combinada con el EE influye en la hemostasia y el consiguiente riesgo de trombosis. Los anticonceptivos que contienen progestinas de tercera generación (gestodeno y desogestrel) y la drospirenona, que se introdujo más tarde, parecen estar asociados a un riesgo ligeramente mayor de trombosis. En cambio, para los acontecimientos arteriales mucho más raros, pero a menudo mucho más mortales, como el infarto de miocardio o la lesión cerebrovascular, no parece haber diferencias entre las progestinas de las distintas generaciones. (Tab.1). Tabla 2 ofrece una visión orientativa del riesgo de trombosis en función de la edad de la mujer y del uso de CHC sin y con consumo de nicotina.

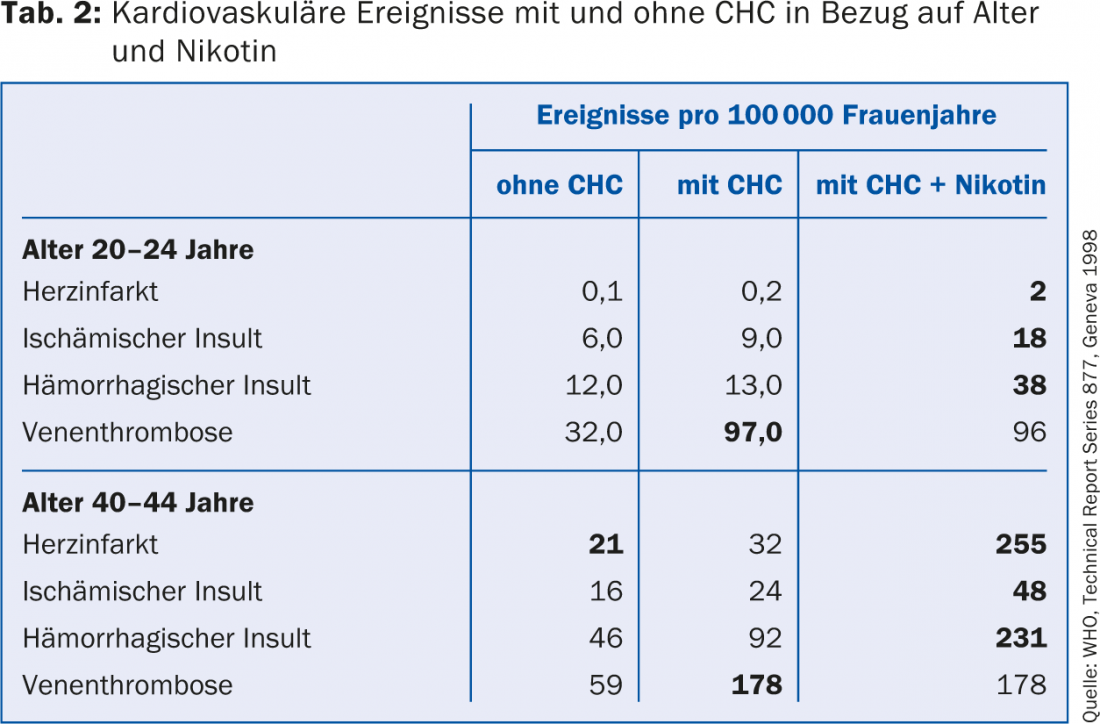
Basándose en los datos, que ahora comprenden casi dos millones de mujeres-año, e incluyendo otros cinco estudios publicados en 2011 (nivel de evidencia IIa-IV), los hallazgos más importantes se resumen en la carta de expertos de la siguiente manera:
- La tasa de trombosis es mayor en el primer año de uso de un CHC.
- El riesgo de trombosis con CHC aumenta con la edad. Es dos veces mayor en las mujeres de 30 a 34 años que en las menores de 20 (edad 30-34: 6 -10 trombosis por 10.000 mujeres-año). Para las mujeres de más de 40 años, ¡el riesgo es cuatro veces mayor!
- Los CHC con desogestrel, gestodeno, acetato de ciproterona y drospirenona se asocian a un riesgo relativo dos veces mayor de tromboembolia venosa en comparación con los CHC con levonorgestrel (LNG).
- El mayor riesgo de trombosis también se aplica a la aplicación transdérmica y vaginal de hormonas.
- El sobrepeso (IMC >30 kg/m2) conlleva una duplicación del riesgo de tromboembolismo.
- Varios factores de riesgo tienen un efecto acumulativo en el riesgo de trombosis venosa profunda (TEV).
La carta de los expertos señala específicamente que los preparados combinados con acetato de ciproterona tienen un riesgo de trombosis significativamente mayor que los que contienen levonorgestrel, por lo que sólo están aprobados para el tratamiento de mujeres con síntomas de androgenización con necesidad simultánea de anticoncepción [3].
Documento de posición sobre la anticoncepción de urgencia
El documento de posición sobre la anticoncepción de urgencia (anticoncepción NF) ha sido redactado por el Grupo Interdisciplinario de Expertos en Anticoncepción de Urgencia (IENK) y la Comisión de Anticoncepción de la Sociedad Suiza de Medicina Reproductiva (SGRM) y refleja las recomendaciones actuales sobre el uso de los preparados disponibles para la intercepción poscoital [4]. Las principales conclusiones pueden resumirse como sigue:
- En la actualidad existen tres métodos eficaces: NorLevo® (LNG 1,5 mg), ellaOne® (UPA 30 mg) y el DIU de cobre.
- La eficacia de la espiral de cobre es la mayor, la del GNL parece ser algo inferior a la del UPA.
- El uso de NorLevo® está limitado a las 72 horas posteriores al coito sin protección; ellaOne® y el DIU de cobre pueden utilizarse hasta pasadas 120 horas.
- Las ventajas de NorLevo® son que esta “píldora del día después” está disponible sin receta y también para menores de 16 años, que no tiene contraindicaciones según la OMS y que puede utilizarse varias veces en el mismo ciclo y también durante la lactancia.
- Existen pruebas de que la eficacia de la anticoncepción NF con LNG y UPA se reduce en las mujeres obesas, aunque este efecto parece ser más fuerte con el LNG que con el UPA.
Importancia y aplicación de las directrices en la práctica diaria
La carta de los expertos y, sobre todo, los resultados del estudio en el que se basa dejan claro lo importante que es elaborar un historial médico minucioso de cada (futuro) usuario de CHC y evaluar clínicamente el riesgo individual de sufrir eventos cardiovasculares. La tabla 3 enumera las aclaraciones más importantes que deben hacerse antes de prescribir. Al mismo tiempo, no hay ninguna razón para suspender las dosis bajas de CHC en una mujer sana, que no fuma y que tampoco presenta otros factores de riesgo, sólo por su edad (>35 años), como se hacía a menudo en el pasado. En estos casos, también se puede utilizar un CHC hasta los 50 años.

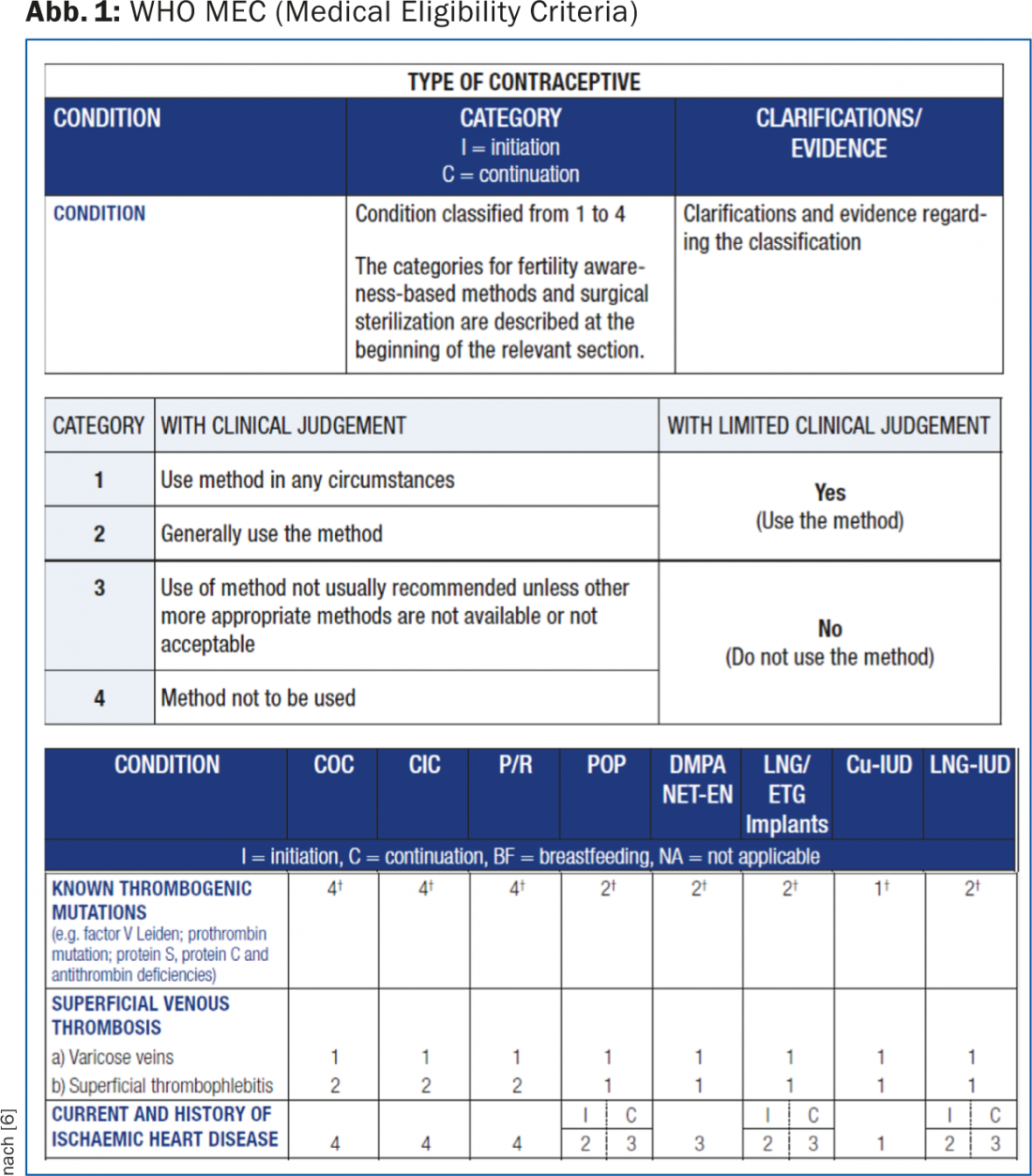
El folleto destinado a los médicos ofrece una orientación práctica, paso a paso, sobre cómo proceder cuando se prescribe un CHC por primera vez e incluye una lista de contraindicaciones absolutas para su uso. Otra herramienta útil para aclarar cualquier contraindicación relativa o absoluta son los Criterios Médicos de Elegibilidad (MEC) de la OMS [5]. Están disponibles en línea y contienen una clasificación basada en la evidencia en cuatro categorías (1 = siempre aplicable; 2 = los beneficios superan a los riesgos; 3 = los riesgos superan a los beneficios; 4 = no aplicable) para todos los anticonceptivos hormonales, así como para los DIU de cobre y de LNG, no sólo con respecto al riesgo de trombosis, sino también con respecto a una variedad de otras condiciones médicas (Fig. 1) [6].
La lista de comprobación SGGG se utiliza para comprobar si existen contraindicaciones y para documentarlas en el expediente del paciente. El paciente, a su vez, puede recibir la hoja de usuario también proporcionada por la SGGG. Contiene, entre otras cosas, una lista de los síntomas para los que debe ponerse en contacto con un médico o suspender inmediatamente el uso del CHC. Por un lado, esta lista garantiza que cada usuario disponga de la información necesaria, pero al mismo tiempo, la enumeración de los posibles síntomas y signos de alarma también puede inquietar al usuario. En consecuencia, es importante sopesar correctamente los riesgos durante el asesoramiento, también para evitar una interrupción precipitada de un CHC y el consiguiente riesgo de un embarazo no deseado.
Relevante para la práctica más allá de las directrices oficiales
El riesgo de un acontecimiento cardiovascular es pequeño en términos absolutos, especialmente en mujeres jóvenes, por lo que el aumento del riesgo por el uso de un progestágeno de tercera generación tampoco es significativo. Por este motivo, y especialmente en lo que respecta a la adherencia, la elección del preparado también debe tener en cuenta qué efectos concomitantes son bienvenidos o, por el contrario, indeseables.
CHC para el acné: Todos los CHC pueden tener un efecto fundamentalmente positivo sobre el acné, en la medida en que la EE aumenta el nivel de globulina fijadora de hormonas sexuales y, por tanto, conduce a una reducción de la testosterona libre activa. Al mismo tiempo, las progestinas de primera y segunda generación tienen un efecto androgénico parcial (Tab. 1), por lo que su uso resulta problemático en casos de acné que requieran tratamiento. En estos casos, se elegirá preferentemente un derivado antiandrogénico de la progesterona (acetato de ciproterona, acetato de clormadinona) o drospirenona como componente progestágeno.
La CHC en el síndrome premenstrual (SPM): La tolerabilidad de la CHC en mujeres con SPM varía, pero suele ser bastante mala. En cuanto al efecto del CHC -especialmente con drospirenona como componente progestágeno- sobre el síndrome premenstrual, una revisión Cochrane concluyó que el CHC con drospirenona parece reducir los síntomas del síndrome disfórico premenstrual (TDPM) [7]. Al mismo tiempo, se hace referencia al efecto placebo, a veces impresionante. No existen datos sobre la eficacia más allá de un periodo de uso de tres meses, y no se ha demostrado que la drospirenona funcione mejor que otros progestágenos.
Efectos del CHC sobre la densidad ósea: Para los posibles efectos sobre la densidad ósea, la dosis EE es relevante. El CHC con 20-30 μg de EE inhibe el remodelado óseo en todos los grupos de edad estudiados, aunque no se ha demostrado que tenga un efecto negativo en las mujeres mayores de 30 años. En los adolescentes, en cambio, la formación de masa ósea máxima puede verse alterada con CHC con ≤ 20 μg de EE, por lo que en los adolescentes deben utilizarse preferentemente preparados con 30 μg de EE.
Interacciones de la CHC con otros medicamentos: Las interacciones con otros medicamentos pueden afectar al efecto anticonceptivo del CHC, por lo que deben tenerse en cuenta. La interacción suele producirse a través de la inducción enzimática. Esto es bien conocido para los fármacos antiepilépticos y la CHC no debe utilizarse en combinación con la terapia antiepiléptica [5]. Los preparados de hierba de San Juan también provocan una inducción enzimática relevante, concretamente del citocromo P 450 3A4, por lo que debería recomendarse el uso adicional de un método de barrera para la anticoncepción con CHC [8]. La ingesta de la mayoría de los antibióticos es comparativamente insignificante. Las MEC de la OMS son también una obra de referencia útil en lo que respecta a las interacciones.
CONCLUSIÓN PARA LA PRÁCTICA
- Para la prescripción de CHC por primera vez y para garantizar una toma de decisiones informada, se recomienda una exclusión cuidadosa de las contraindicaciones, una información exhaustiva y una buena documentación.
- Para las mujeres sanas y jóvenes con acné que necesitan tratamiento, lo mejor es el CHC con drospirenona, acetato de clormadinona o acetato de ciproterona.
- Para no afectar a la masa ósea máxima, no debe prescribirse a los adolescentes CHC con <20 μg EE.
- Los preparados de hierba de San Juan pueden provocar una inducción enzimática relevante, por lo que debe recomendarse un método de barrera adicional para la anticoncepción con CHC.
- Para la anticoncepción de urgencia, ellaOne® es más eficaz y efectiva hasta 120 horas después del coito sin protección, pero NorLevo® sigue ofreciendo una alternativa de bajo umbral y de venta libre.
Literatura:
- Comisión de Garantía de Calidad de la Sociedad Suiza de Ginecología y Obstetricia SGGG. Carta del experto nº 35: Riesgo de tromboembolismo bajo anticoncepción hormonal. 2013.
- Sociedad Suiza de Ginecología y Obstetricia SGGG. http://sggg.ch/de/members_news/1005.
- Vasilakis-Scaramozza C, Jick H: Riesgo de tromboembolia venosa con anticonceptivos de ciproterona o levonorgestrel. Lancet 2001; 358(9291): 1427-1429.
- Documento de posición sobre la anticoncepción de urgencia en Suiza. 2014; www.sante-sexuelle.ch/wp-content/uploads/ 2014/03/PositionspapierNK_März14_en_def.pdf.
- Departamento de Salud Reproductiva, O.M.S., Criterios médicos de elegibilidad para el uso de anticonceptivos Cuarta edición. Cuarta edición ed. 2010.
- www.who.int/reproductivehealth/publications/family_planning/9789241563888/en.
- Lopez LM, Kaptein AA, Helmerhorst FM: Anticonceptivos orales que contienen drospirenona para el síndrome premenstrual. La base de datos Cochrane de revisiones sistemáticas 2009; 2: CD006586.
- Hall SD, et al: La interacción entre la hierba de San Juan y un anticonceptivo oral. Farmacología clínica y terapéutica 2003; 74(6): 525-535.
PRÁCTICA GP 2014; 9(11): 20-23