Las linfadenopatías cervicales son inflamaciones dolorosas o indoloras de los ganglios linfáticos cervicales y pueden deberse a leucemias, linfomas y tumores en la zona de la cabeza, el cuello y la boca, además de a infecciones locales o sistémicas. Las técnicas de imagen adecuadas para detectar linfomas cervicales son la ecografía, la tomografía computerizada y, en particular, la resonancia magnética.
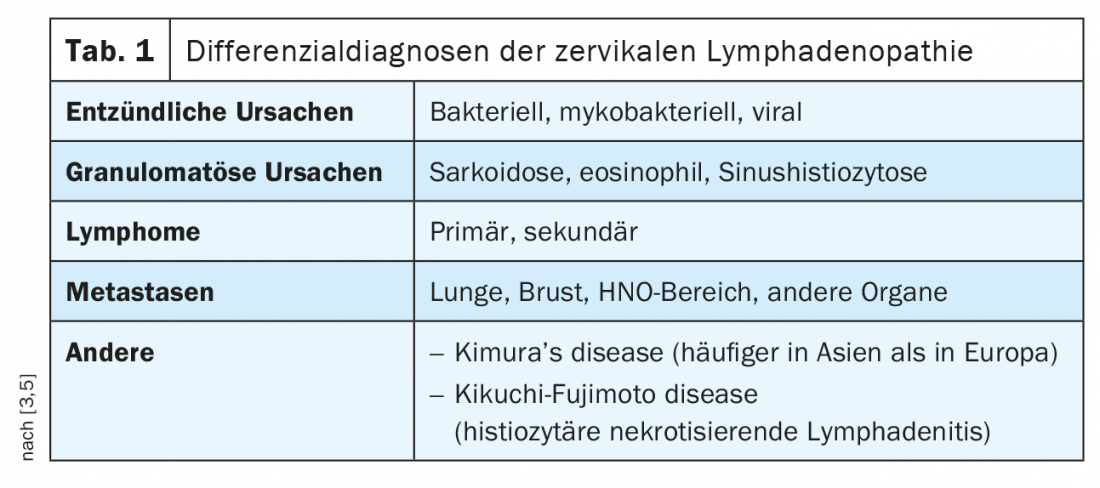
La inflamación de los ganglios linfáticos cervicales es frecuente en la práctica diaria. Debe aclararse un amplio espectro de causas con diferentes síntomas clínicos [3], que van desde la enfermedad asintomática a la grave. La anamnesis exacta, los exámenes clínicos y de laboratorio, así como otros diagnósticos por imagen, forman parte del diagnóstico, que en algunos casos debe completarse con el esclarecimiento de los tejidos. La tabla 1 enumera los diagnósticos diferenciales importantes de la inflamación de los ganglios linfáticos cervicales.
El agrandamiento de los ganglios linfáticos cervicales puede darse en todos los grupos de edad. En niños y adolescentes, también pueden ser expresión de un tumor, aunque en este grupo de edad predominan las causas inflamatorias [2]. En el grupo de edad de menores de 14 años, las alteraciones malignas de los ganglios linfáticos tienen una frecuencia de 1:7000, y los linfomas Hodgkin y no Hodgkin representan alrededor del 10-15%.
Los linfomas de la enfermedad de Hodgkin y no Hodgkin representan una proporción significativa de las inflamaciones malignas de los ganglios linfáticos del cuello, incluso en adultos [4,8]. El pico medio de edad para los hombres es de 46 años, para las mujeres de 43.
La anamnesis exacta y el examen clínico son la base de las medidas diagnósticas. Según su extensión y localización, pueden provocar disfagia, sensación de presión y ahogo en la garganta o disfonía. La sintomatología B puede registrarse anamnésicamente. El diagnóstico diferencial hematológico con aclaración de los subtipos establece el curso pronóstico. La extensión de la afectación de los ganglios linfáticos o incluso de otros órganos puede determinarse de forma fiable con los exámenes de imagen transversales.
Los exámenes radiográficos no desempeñan ningún papel en la detección del linfoma cervical. Ocasionalmente, en los grandes conglomerados de linfomas pueden observarse lesiones densas de tejidos blandos que ocupan espacio, así como desplazamientos y estenosis de la tráquea. Si hay destrucción ósea, puede detectarse radiográficamente.
La ecografía de los tejidos blandos del cuello ya puede utilizarse con fines diagnósticos en el caso de los linfomas cervicales que pueden evaluarse bien por imagen. En el resumen 1 pueden leerse los criterios anamnésicos y de imagen-morfológicos del diagnóstico diferencial del aumento del tamaño de los ganglios linfáticos del cuello [6].

La tomografía computarizada y, especialmente, la resonancia magnética (con el alto contraste de los tejidos blandos) son técnicas de imagen eficaces en la detección del linfoma cervical [1]. La IRM con contraste es muy buena para detectar cambios inflamatorios y de fusión e infiltración de tejidos blandos; la TC tiene un valor ligeramente superior en la evaluación de cambios óseos. Para diferenciar la linfadenopatía necrotizante cervical, se ha desarrollado un algoritmo de diagnóstico para los exámenes de TC que incluye varios criterios morfológicos de imagen y clínicos [7].
Estudio de caso
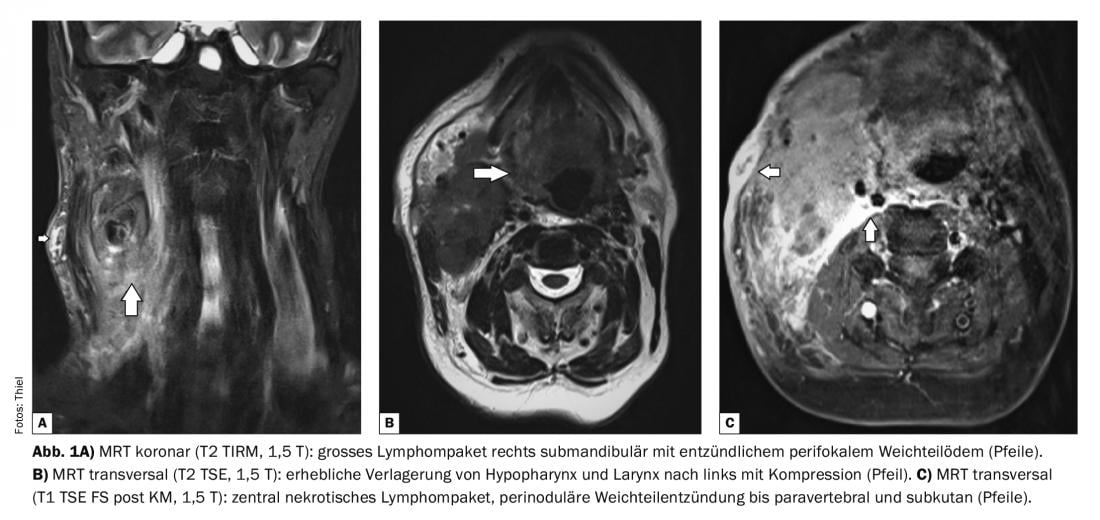
El caso 1 muestra un gran paquete de linfoma en una paciente de 57 años en el momento de la exploración (Fig. 1A a C) . Biopticamente, se trataba de un caso de linfadenitis necrotizante. El efecto de ocupación del espacio fue considerable con desplazamiento de la glándula submandibular, desplazamiento de la base de la lengua y de la hipofaringe y la laringe hacia la izquierda. Compresión de la vena yugular y lateralización del músculo esternocleidomastoideo. También existía la sospecha de una fístula inicial hacia el lado lateral, el cutis y el subcutis así como el platisma estaban engrosados con edema inflamatorio. Clínicamente, presentaba un cuadro clínico pronunciado con disminución del estado general, fiebre, dificultad para tragar, dolor e hinchazón del lado derecho del cuello y del ángulo de la mandíbula, y enrojecimiento de la piel.
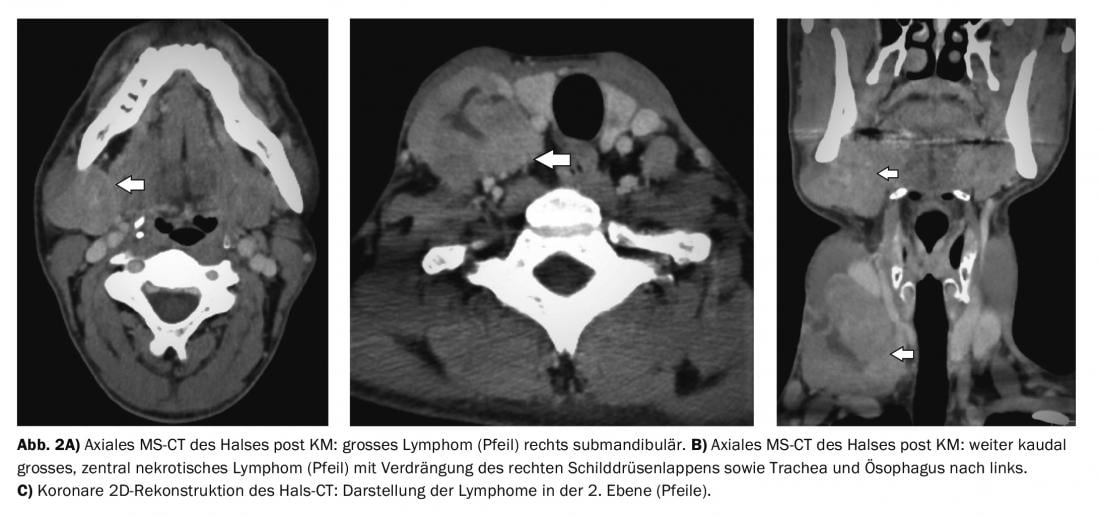
Caso 2 metástasis documentadas en los ganglios linfáticos cervicales (Fig. 2A a C) submandibular y cervical profunda con disfagia resultante en un hombre de 37 años con carcinoma neuroendocrino.
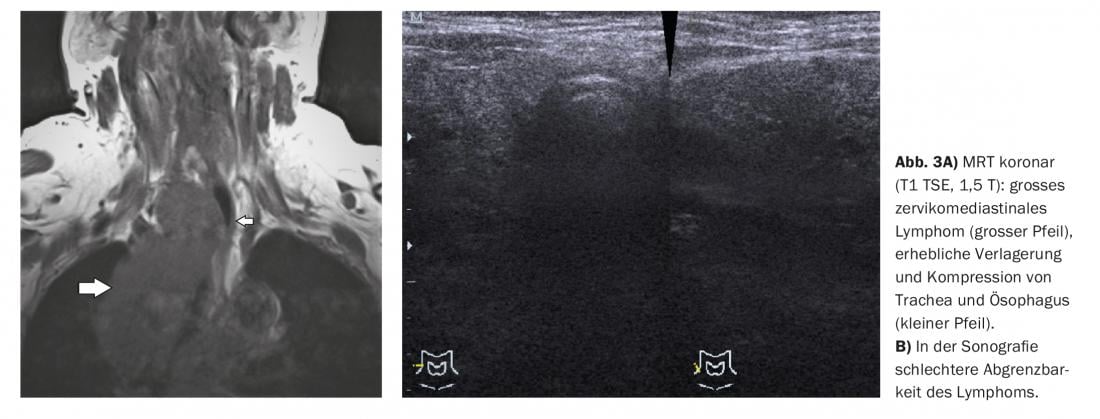
El ejemplo de caso 3 muestra la extensión de la inflamación con ganglios linfáticos reactivamente agrandados desde cervicales, mediastínicos hasta abdominales en una paciente con actinomicosis (Fig. 3A y B) que tenía 57 años en la última revisión y una evolución de 16 años. También había disfagia.
Mensajes para llevarse a casa
- La inflamación de los ganglios linfáticos cervicales se produce en diversas enfermedades inflamatorias y tumorales. Pueden darse en todos los grupos de edad.
- Dependiendo de su tamaño y localización, provocan diferentes síntomas.
- La clasificación diagnóstica exacta de los linfomas requiere una historia clínica precisa, un examen clínico y de laboratorio y más pruebas de imagen.
- La biopsia puede utilizarse para la clasificación de los tejidos y la determinación de la dignidad.
Literatura:
- Chisin R, Weber AL: Imagen de las manifestaciones del linfoma en la región extracraneal de cabeza y cuello. Leuc Linfoma 1994; 12(3-4): 177-189.
- Gaini RM, et al: Linfomas de cabeza y cuello en pacientes pediátricos. Int Pediatr Otorrinolaringol 2009; 73 Suppl 1: S65-70.
- Kaji AV, Mohuchy T, Swartz JD: Imagen de la linfadenopatía cervical. Semin Ecografía TC RM 1997; 18(3): 220-249.
- Nayak LM, Deschler DG: Linfomas. Otolaryngol Clin North Am 2003; 36(4): 625-646.
- Rafaty FM: Adenopatía cervical secundaria a toxoplasmosis. Arch Otolaryngol 1977; 103(9): 547-549.
- Strassen U, et al: Diferenciación ecográfica entre enfermedad linfática y metastásica en la linfadenopatía cervical. Laringoscopio 2018; 128(4): 859-863.
- You SH, et al: Linfadenopatía necrótica cervical: un modelo de análisis de árbol diagnóstico basado en la TC y los hallazgos clínicos. Eur Radiol 2019; 29(10): 5635-5645.
- Zapater E, et al: Linfoma maligno de cabeza y cuello. Oral Dis 2010; 16(2): 119-128.
PRÁCTICA GP 2022; 17(9): 36-38