El cambio del estilo de vida es el primer paso en el tratamiento de la diabetes de tipo 2. Por lo tanto, la dieta y los hábitos alimentarios desempeñan aquí un papel muy importante. En vista del gran número de dietas, se plantea la cuestión de cuál de ellas puede combatir eficazmente la enfermedad. Científicos holandeses investigaron cómo afecta al control metabólico y a la prevención de complicaciones la aplicación regular de una dieta de 5 días que imita el ayuno (FMD ) en la atención primaria habitual de la diabetes tipo 2.
Los programas regulares de FMD que duran de 4 a 7 días consecutivos están diseñados para imitar los efectos fisiológicos del ayuno de sólo agua minimizando su impacto. Permiten a los participantes ingerir comidas ligeras durante el periodo de ayuno y restringirlo a un número limitado de días. Esta dieta de fórmula vegetal y bajo valor energético consiste principalmente en carbohidratos complejos y grasas saludables. Debido a la naturaleza vegetal de la dieta, es baja en proteínas, aminoácidos esenciales y azúcar y relativamente alta en fibra y grasas insaturadas. Aparte del bajo contenido energético, estas características son importantes para los efectos pretendidos de la dieta que imitan el ayuno (es decir, reducir los niveles séricos de glucosa, IGF-1 e insulina, aumentar la proteína-1 de unión al factor de crecimiento similar a la insulina y los cuerpos cetónicos, y reducir los marcadores inflamatorios). En individuos sanos (sin diabetes), se ha demostrado que tres ciclos de 5 días de FMD al mes reducen la masa grasa corporal, la presión arterial, los triglicéridos y la glucemia en ayunas, sobre todo en individuos con niveles elevados de estos factores de riesgo al inicio.
La Dra. Elske L. van den Burg, del Departamento de Salud Pública y Atención Primaria del Centro Médico de la Universidad de Leiden (LUMC), Países Bajos, y sus colegas realizaron un ensayo aleatorizado, controlado y ciego para investigar la respuesta clínica a los ciclos mensuales de FMD de 5 días como complemento de la atención habitual en comparación con la atención habitual sola en personas con diabetes tipo 2 en un entorno real, es decir, bajo la supervisión y el tratamiento habituales del médico de cabecera [1]. > <Los participantes elegibles eran personas con diabetes tipo 2, un IMC ≥27 kg/m2 y una edad comprendida entre los 18 y los 75 años. >Para ser incluidos en el estudio, los participantes también debían tener un valor de HbA1c de 48 mmol/mol (6,5%) e, independientemente de su valor deHbA1c, ser tratados únicamente con asesoramiento sobre el estilo de vida y/o con asesoramiento sobre el estilo de vida más metformina como único agente reductor de la glucemia.
Controles a los 6 y 12 meses
Tanto el grupo de control como el de FMD recibieron la atención habitual de su consulta de medicina general. Esto incluía una evaluación clínica y bioquímica a los tres meses, asesoramiento sobre el estilo de vida con la opción de consultar a un dietista, y ajuste de la medicación en caso necesario. El ajuste de la dosis de medicación hipoglucemiante quedó a discreción de los médicos de cabecera, que se guiaron por las directrices neerlandesas para el tratamiento de la diabetes de tipo 2. El grupo de intervención recibió 12 ciclos de FM. El grupo de intervención recibió 12 ciclos de FMD durante cinco días consecutivos al mes como complemento a su tratamiento habitual. Se contactó con los participantes por teléfono una vez durante cada periodo de FMD para apoyar el cumplimiento. La FMD (disponible en el mercado) consistía en productos completos sustitutivos de las comidas. Todos los ingredientes eran de origen vegetal y, en general, se consideran seguros. El contenido energético y la composición de macronutrientes eran los siguientes:
- El día 1 contenía aprox. 4600 kJ (aprox. 1100 kcal; 10% de proteínas, 56% de grasas, 34% de hidratos de carbono complejos);
- Los días 2-5 fueron idénticos y aportaron aproximadamente 3150 kJ (unas 750 kcal; 9% de proteínas, 44% de grasas, 47% de hidratos de carbono complejos).
La dieta de los participantes que pesaban más de 100 kg se complementó con una barrita de chocolate crujiente al día (aprox. 375 kJ/90 kcal) con una composición de macronutrientes similar. El grupo de control recibió únicamente el suministro habitual. El cumplimiento del plan experimental se comprobó verbalmente cada mes. Los resultados primarios y secundarios se midieron al inicio del estudio, a los 6 y 12 meses, y 3 semanas después del último ciclo de FMD para los participantes de FMD.
Los resultados primarios fueron los cambios en la HbA1c y la dosis de medicación hipoglucemiante en comparación con los valores iniciales. La puntuación del efecto de la medicación (MES) se utilizó como medida indirecta del tratamiento con medicación hipoglucemiante. Los resultados secundarios fueron el peso corporal, el IMC, la grasa corporal total, el perímetro de la cintura, la tensión arterial, la glucosa plasmática en ayunas, la insulina y los perfiles lipídicos. Además, se utilizaron las concentraciones plasmáticas de glucosa e insulina en respuesta a una prueba oral de tolerancia a la glucosa (PTGO) para calcular el índice de Matsuda (que refleja la sensibilidad a la insulina) y el índice de disposición (que refleja la secreción endógena de insulina). Los acontecimientos adversos (AA) se registraron en dos visitas presenciales a los 6 y 12 meses o, en caso de AA graves, se notificaron inmediatamente.
El 16% pudo interrumpir por completo la medicación para reducir la glucosa
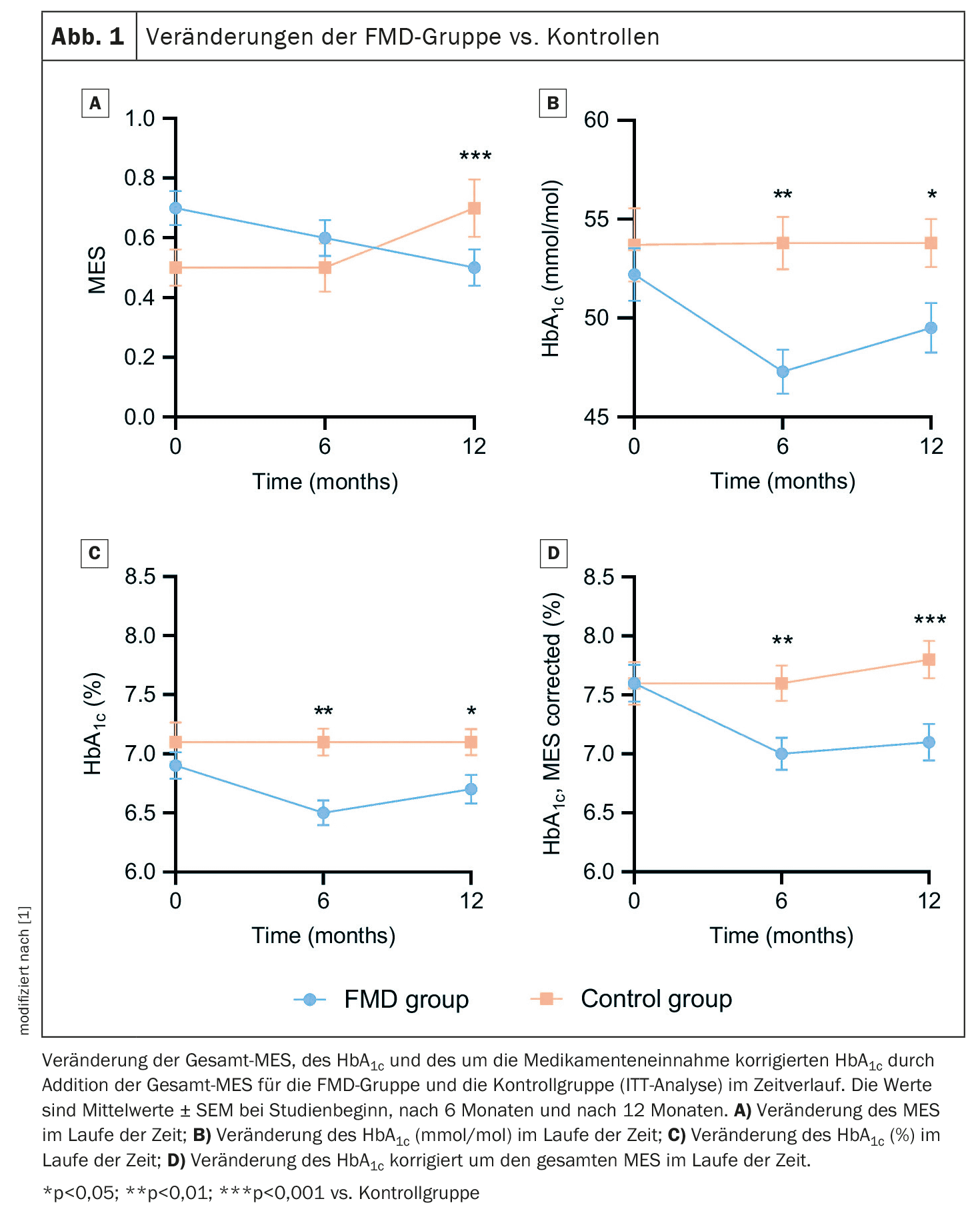
Para el análisis por intención de tratar (ITT) se dispuso de datos de 49 participantes en la FMD y 43 sujetos de control. El uso de medicación para reducir la glucosa, medido por el MES, disminuyó en el grupo de la FMD de 0,7 ± 0,4 (media ± desviación estándar, DE) al inicio del estudio a 0,5 ± 0,4 a los 12 meses, mientras que aumentó de 0,5 ± 0,4 a 0,7 ± 0,6 en el grupo de control. <Esto dio lugar a un efecto del tratamiento estimado ajustado de -0,3 (IC del 95%: -0,4 a -0,2; p 0,001)(Fig. 1A). Los resultados a los 6 meses fueron similares. La medicación para reducir la glucosa se suspendió por completo en el 16% (n=7) de los participantes del grupo de la FMD y en el 5% (n=2) de los participantes de control (p=0,16), mientras que se prescribieron medicamentos adicionales en el 2% (n=1) del grupo de la FMD y en el 26% (n=10) de los controles (p=0,006). Los niveles de HbA1c disminuyeron de 52,2 ± 9,3 mmol/mol (6,9 ± 0,8%) (media ± DE) al inicio del estudio a 49,5 ± 8,2 mmol/mol (6,7 ± 0,8%) a los 12 meses en el grupo de la FMD. Aumentaron en el grupo de control, lo que dio lugar a unos efectos estimados ajustados del tratamiento de -3,2 mmol/mol (IC del 95%: -8,0 a -2,0) y -0,3% (IC del 95%: -0,6 a -0,0) (p=0,04) (Fig. 1B+C).
Como las medidas de resultado primarias, la medicación hipoglucemiante y la HbA1c, se influyen mutuamente, se combinaron de dos formas distintas para reflejar mejor el control glucémico, explican los autores. <La HbA1c ajustada al tratamiento farmacológico (%) disminuyó del 7,6 ± 1,1% (media ± DE) al inicio al 7,1 ± 1,0% a los 12 meses en el grupo de FMD añadiendo el TRS total, pero aumentó del 7,6 ± 1,2% al inicio al 7,8 ± 1,0% en el grupo de control, lo que dio un efecto ajustado estimado del tratamiento de -0,6% (IC del 95%: -0,9 a -0,3; p 0,001) (Fig. 1D). <Además, el control glucémico mejoró en el 53% de los participantes en la FMD frente al 8% de los controles, permaneció estable en el 23% frente al 33% y empeoró en el 23% frente al 59% (p 0,001).
Mejora de la resistencia a la insulina
Los autores destacan que la proporción de participantes en los que se redujo la medicación hipoglucemiante fue ocho veces mayor en el grupo de la FMD (40%) que en el grupo de control (5%). Curiosamente, los niveles de HbA1c descendieron ≥5 mmol/mol (0,5%) en el 42% de los participantes del grupo de la FMD a pesar de la reducción de la medicación, mientras que esto sólo ocurrió en el 15% de los controles. Además, el peso corporal medio, el porcentaje de grasa corporal y el perímetro de la cintura disminuyeron más en los participantes del programa de FMD que en los de control, mientras que la masa libre de grasa no cambió. Los cambios antropométricos fueron acompañados de una mejora de la resistencia a la insulina, como muestra el índice de Matsuda.
En general, el programa dietético fue bien tolerado, como demuestra el número similar de acontecimientos adversos (leves a moderados) y las tasas de interrupción en los grupos. Sin embargo, cabe señalar que se notificaron varias molestias (leves) durante las llamadas telefónicas mientras se realizaba la dieta, lo que provocó que cinco participantes interrumpieran la FMD. Según los autores, sería aconsejable advertir a los participantes en la FMD sobre posibles signos transitorios de déficit energético (fatiga, mareos, dolores de cabeza). A pesar de estos problemas, la mayoría de los participantes siguieron motivados y se adhirieron al programa.
Los autores concluyen que la integración de un programa mensual de FMD sin consejos adicionales sobre el estilo de vida en la atención habitual de las personas con diabetes tipo 2 que toman metformina reduce la necesidad de medicación hipoglucemiante y disminuye los niveles de HbA1c.
Mensajes para llevar a casa
- El uso regular de la FMD reduce significativamente la necesidad de medicación hipoglucemiante y mejora el valor de HbA1c en comparación con el tratamiento estándar regular solo.
- El uso regular de la FMD mejora la gestión de la glucemia en comparación con el tratamiento habitual en una proporción significativa de participantes.
- El uso regular de la FMD reduce el peso corporal, el IMC, el perímetro de la cintura y el porcentaje de grasa corporal en comparación con el cuidado regular solo.
- La integración de los programas de FMD en la atención primaria rutinaria de la diabetes tipo 2 mejora las lecturas antropométricas, facilita el control glucémico y reduce la carga de la medicación sin necesidad de cambios diarios (adicionales) en el estilo de vida.
Literatura:
- van den Burg EL, Schoonakker MP, van Peet PG, et al.: Integration of a fasting-mimicking diet programme in primary care for type 2 diabetes reduces the need for medication and improves glycaemic control: a 12-month randomised controlled trial. Diabetologia 2024; 67: 1245–1259; doi: 10.1007/s00125-024-06137-0.
InFo DIABETOLOGIE ENDOKRINOLOGIE 2024; 1(3): 18–20