Para hacer justicia a los pacientes con dolor irruptivo, la definición y la delimitación deben ser claras. La clasificación del dolor irruptivo se refleja en un concepto terapéutico claro. Los opiáceos de inicio rápido suponen un beneficio real en el tratamiento del dolor irruptivo, pero sólo si se utilizan correctamente en el paciente adecuado; de lo contrario, existe el riesgo de que la terapia sea excesiva o insuficiente.
“Dolor irruptivo: exacerbación transitoria del dolor que se produce de forma espontánea o en relación con un desencadenante específico predecible o impredecible a pesar de un dolor de fondo relativamente estable y adecuadamente controlado”.
Andrew N. Davies
El dolor irruptivo tiene una enorme importancia en el tratamiento del dolor, tanto para el paciente y sus familiares como para el personal sanitario que lo atiende. Para el paciente, el dolor irruptivo es impredecible, sobre todo si el desencadenante es desconocido. Los ataques de dolor le producen miedo – miedo al dolor – e impotencia. Esto, a su vez, puede desgastar al paciente. El dolor irruptivo también puede impedir al paciente moverse, comer o ir al baño. Todo ello conduce a menudo a un retraimiento social y reduce la calidad de vida. Además, el dolor irruptivo conlleva el riesgo de una autoterapia con uso incontrolado de medicación.
Para los familiares, el dolor irruptivo suele desencadenar sentimientos de impotencia y rabia: “¡Nadie puede ayudar!”. – “¿Por qué nadie ayuda?”. Esto conduce entonces, en ocasiones, a un cambio de médico o incluso a cambios frecuentes de médico.
El dolor irruptivo suele ser difícil de entender para el médico porque rara vez es testigo de los episodios de dolor. Esto puede llevar a la incertidumbre a la hora de evaluar el dolor, hasta el punto de preguntarse: “¿Es realmente tan malo?”. Una vez que el médico ha reconocido la magnitud del dolor, viene la dificultad de clasificar y, por tanto, tratar el dolor irruptivo, que a menudo es poco conocido.
Características del dolor irruptivo
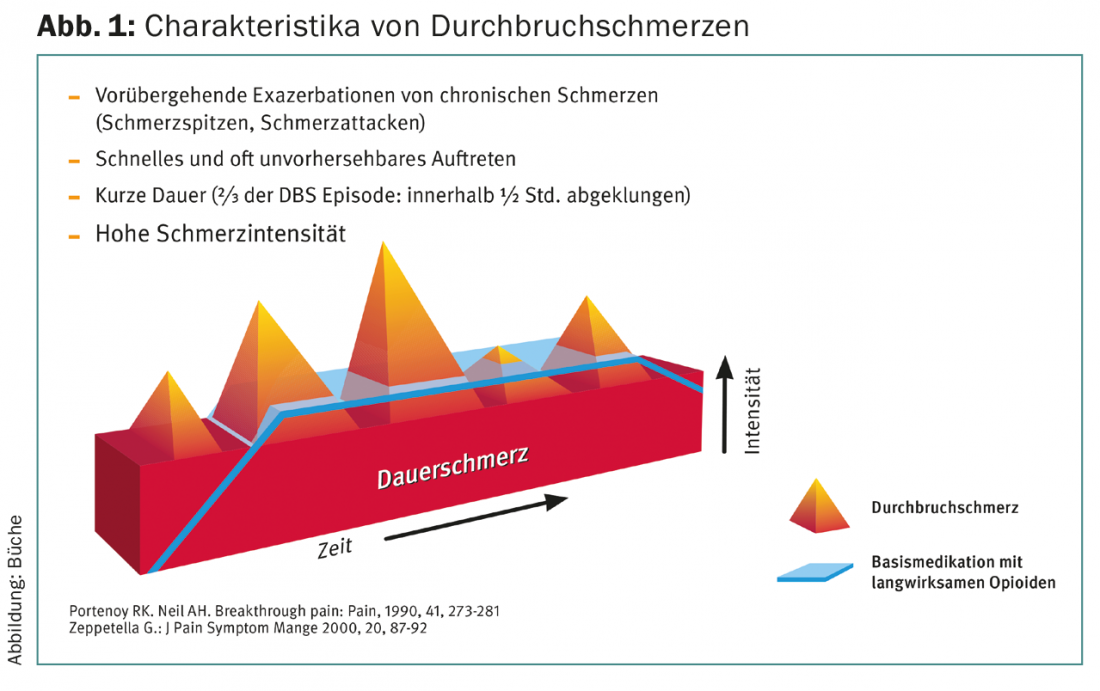
Los sinónimos del término “dolor irruptivo” son dolor incisional o en el uso anglosajón “breakthrough pain”, “dolor incidental”, “dolor intermitente” o “dolor episódico”. Lo característico del dolor irruptivo es su limitación temporal, su aparición repentina y su gravedad. Normalmente, el dolor irruptivo dura desde unos minutos hasta raramente más de 60 minutos. Un tercio de los dolores irruptivos remiten en menos de 15 minutos, y otro tercio (dos tercios de todos los dolores irruptivos en total) en 30 minutos.
Para poder hablar de dolor irruptivo, el dolor de base debe estar bien controlado (Fig. 1) . Casi la mitad de los pacientes sufren tres o más ataques de dolor al día. El dolor irruptivo es uno de los dolores difíciles de tratar.
Otras formas de dolor
Deben distinguirse otros cuadros de dolor del dolor irruptivo, en particular el dolor de fin de dosis, un segundo dolor adicional y la exacerbación de un dolor conocido. El dolor al final de la dosis se produce cuando se elige un intervalo de dosis de analgésico demasiado largo o cuando el intervalo de dosificación habitual resulta ser demasiado largo para un paciente. Por ejemplo, hay pacientes para los que el MST Continus o el Oxycontin no funcionan durante las doce horas habituales, sino durante un tiempo más corto. Del mismo modo, hay pacientes en los que el fentanilo transdérmico no funciona durante las 72 horas esperadas. En estas situaciones, es importante no aumentar la dosis ni tratar con un opiáceo de acción corta, sino acortar el intervalo de dosificación.
Además del dolor nociceptivo debido al crecimiento y a la infiltración de órganos, también puede haber infiltración nerviosa por el tumor. Es posible que haya que abordar los dos dolores de forma diferente.
Además, la progresión de una afección tumoral con un aumento del dolor no debe confundirse con el dolor irruptivo.
Clasificación del dolor irruptivo y procedimiento correspondiente
El dolor irruptivo puede tener diferentes causas. Estos van desde la artrosis a las fracturas, pasando por la inflamación o el dolor neuropático. Para poder tratar adecuadamente el dolor irruptivo, ha resultado útil una clasificación según la patogenia, el desencadenante y la duración del dolor irruptivo (tab. 1).
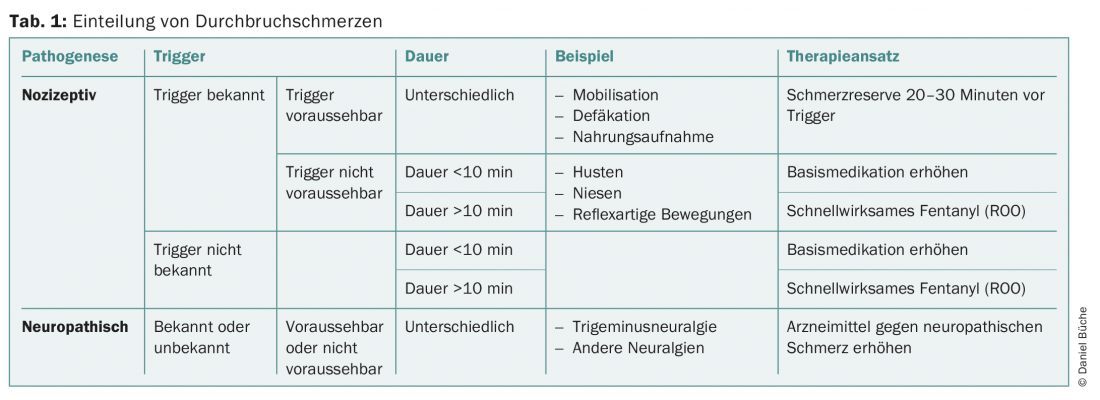
Si el dolor irruptivo es un dolor neuropático en el sentido de una neuralgia del trigémino u otra neuralgia, deben utilizarse medicamentos para el dolor neuropático. Suelen ser antiepilépticos (pregabalina, gabapentina, carbamazepina, etc.), antidepresivos (antidepresivos tricíclicos, duloxetina, venlafaxina, etc.) u opiáceos.
Si el dolor irruptivo es un dolor nociceptivo y el desencadenante es conocido y predecible, el dolor irruptivo puede prevenirse o al menos aliviarse tomando un opiáceo de acción corta (tramadol en gotas, Palexia, morfina en gotas, Oxynorm, Palladon, etc.) unos 30 minutos antes de la movilización, la defecación o la ingesta de alimentos. Si el desencadenante es conocido pero no predecible, hay que preguntarse cuánto tiempo es probable que dure el dolor. Si se puede suponer que el ataque de dolor terminará al cabo de unos minutos, no será necesario ningún medicamento. El efecto principal del fármaco administrado por vía parenteral sólo se desarrollará cuando el dolor irruptivo ya haya remitido. Si el dolor irruptivo dura más de 10-15 minutos, puede utilizarse un fentanilo de acción rápida. Si se trata de un dolor nociceptivo sin desencadenante conocido, debe aumentarse la medicación de base si el dolor irruptivo es de corta duración (<10 minutos); si es de mayor duración, puede probarse un fentanilo de acción rápida. Si tiene éxito, puede continuarse; si no tiene suficiente éxito, debe aumentarse la dosis básica.
Opiáceos de inicio rápido
El analgésico ideal para el dolor irruptivo tiene las siguientes características: alta potencia analgésica, rápido inicio de acción, corta duración de acción, aplicación no invasiva si es posible, fácil de usar y bien titulable, sin reacciones adversas a los fármacos, sin metabolitos y con un bajo potencial de interacciones farmacológicas. El periodo de inicio rápido es el que más se acerca a este ideal. Actúan muy rápidamente y alcanzan muy pronto una concentración plasmática elevada.
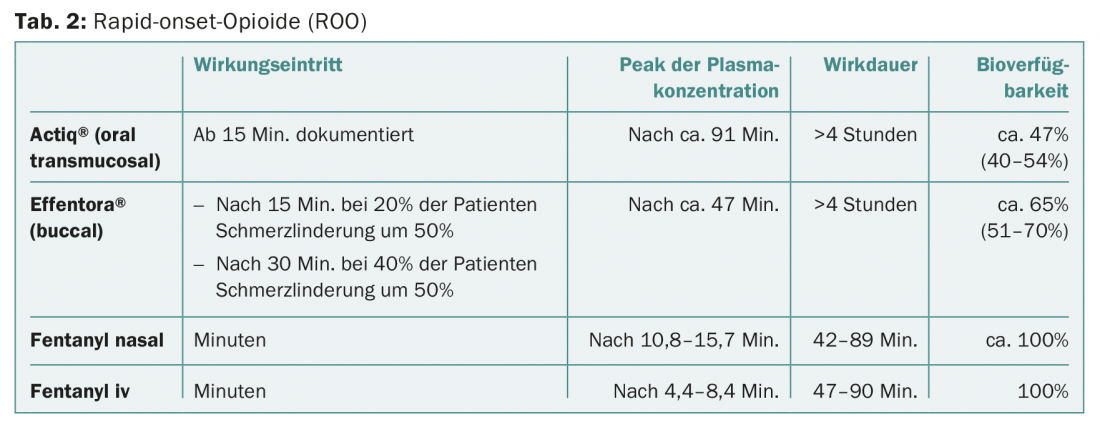
Los opiáceos de inicio rápido (OIR) son diferentes formas galénicas del fentanilo. Puede administrarse por vía oral transmucosa (Actiq®), bucal (Effentora®), sublingual (Effentora®) y nasal, pero la administración nasal no está disponible en Suiza (Tab. 2) .
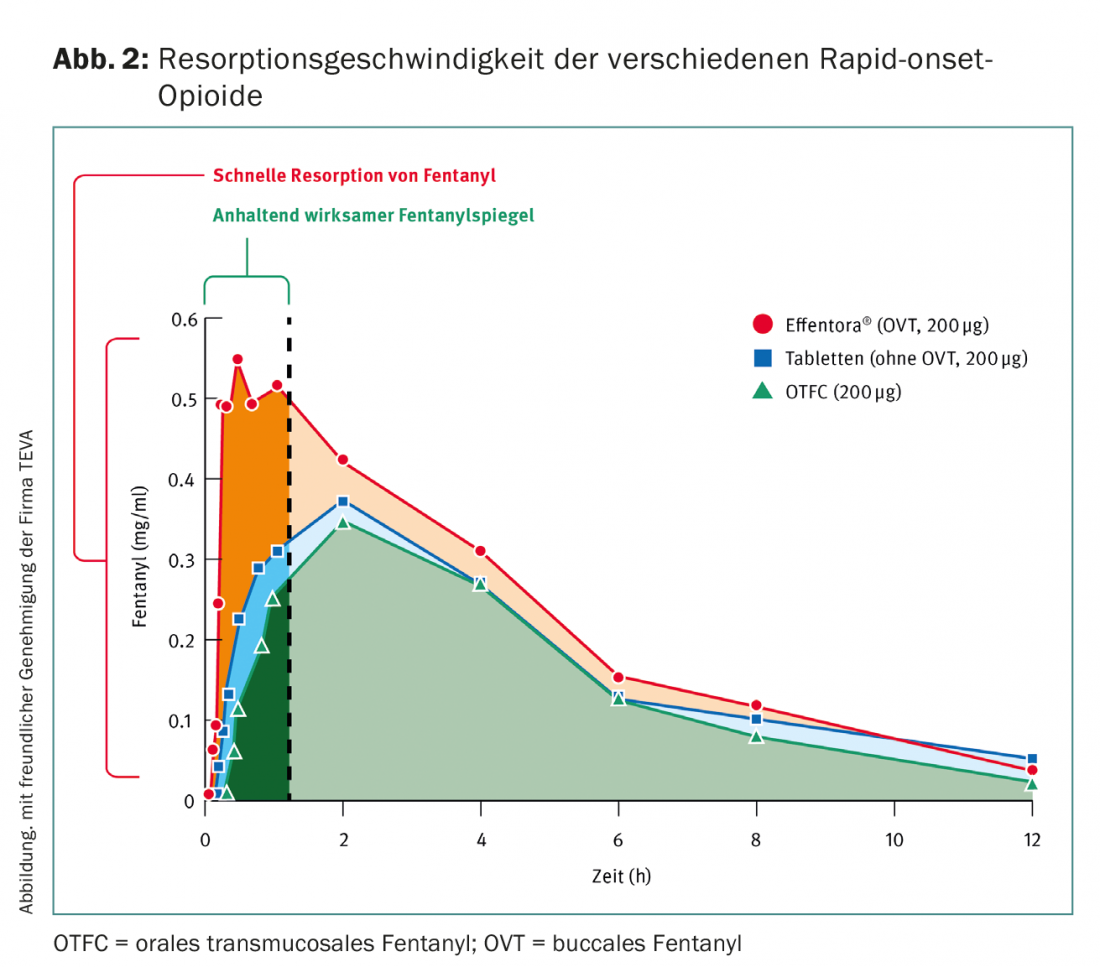
El fentanilo bucal/sublingual es preferible al fentanilo transmucoso oral porque tiene un inicio de acción más rápido y alcanza concentraciones plasmáticas más elevadas con mayor rapidez (Fig. 2).
Para la dosificación correcta, debe seguirse la información de Swissmedic. Es importante señalar que la dosis más baja de ROO sólo debe utilizarse a partir de una dosis inicial de opiáceos de 60 mg de morfina po, 25 µg/h de fentanilo transdérmico o una dosis equivalente de otro opiáceo.
Para saber más:
- Davies AN, et al: El tratamiento del dolor irruptivo relacionado con el cáncer: recomendaciones de un grupo de trabajo del Comité Científico de la Asociación de Medicina Paliativa de Gran Bretaña e Irlanda. Eur J Pain 2009: 13(4): 331-338.
- Deandrea S: Prevalencia del infratratamiento en el dolor oncológico. Una revisión de la literatura publicada. Ann Oncol 2008; 19: 1985-1991.
- Gomez-Batiste X, et al: Prevalencia y características del dolor irruptivo por cáncer en pacientes de Cataluña, España. J Pain Symtom Manage 2002; 24(1): 45-52.
InFo ONcOLOGíA & HEMATOLOGíA 2016; 4(3): 14-18