Suiza ocupa un ignominioso primer puesto en Europa en lo que respecta a la incidencia de la sífilis. El siguiente artículo muestra qué enfermedades venéreas pueden tratarse bien y en qué consiste la importancia de la anamnesis sexual.
Las infecciones de transmisión sexual (ITS) son un problema importante para la medicina y la salud pública. Afectan de forma desproporcionada a las personas con contactos de alto riesgo (especialmente a los hombres que tienen relaciones sexuales con hombres [MSM] ), a las mujeres y a las personas marginadas, razón por la cual las ITS han sido el centro de atención de la política sanitaria europea durante años. También en Suiza se observa desde hace años un aumento de las ITS, que se viene observando desde hace diez años en el caso de la sífilis, por ejemplo, y continúa en el de la gonorrea desde 1996.
Importancia de la ITS
Se conocen más de 30 agentes patógenos de transmisión sexual en todo el mundo, que incluyen bacterias, virus, hongos, protozoos y ectoparásitos (Tab. 1). Sólo desde 1975 se han descubierto doce patógenos nuevos, entre los que se incluyen, por ejemplo, los diversos micoplasmas -especialmente el Mycoplasma genitalium-, el virus del herpes humano de tipo 8, el virus de la hepatitis C, bacterias como el Mobiluncus y, como patógeno más importante, el VIH. El hecho de que en el 20-50% de los pacientes con uretritis no pueda determinarse el agente patógeno responsable [1, 2] habla en favor de la posibilidad de que ciertos gérmenes no se conozcan aún o no se haya reconocido su importancia. Recientemente se han publicado trabajos que destacan, por ejemplo, la importancia de los virus del grupo del herpes, como el Epstein-Barr o el herpes simple [3], o también los adenovirus [4] como factores causales de la uretritis. Los virus del papiloma humano (VPH), los virus del herpes, la clamidia y los gonococos son los que con más frecuencia se transmiten por vía sexual, mientras que las infecciones por hepatitis B, VIH o sífilis son comparativamente menos frecuentes. Según las estimaciones de la Organización Mundial de la Salud (OMS, 2005), se producen 448 millones de ITS (curables) al año (sífilis, gonorrea, clamidiasis y tricomoniasis) entre las personas de 15 a 49 años de todo el mundo. Con un diagnóstico y una terapia adecuados, estas enfermedades pueden curarse con antibióticos eficaces, con la limitación del temible problema de resistencia en la gonorrea [5].
Sin embargo, un diagnóstico y un tratamiento inadecuados pueden tener graves consecuencias para las afectadas, pero también para los embarazos y los recién nacidos. La sífilis precoz no tratada en el embarazo conduce en más del 60% de los casos a la transmisión al recién nacido, con consecuencias mortales en más de un tercio y cambios a veces pronunciados y estigmatizantes. Lues connata también debe esperarse de nuevo en Suiza, por lo que el cribado, comparativamente barato, debe realizarse durante el embarazo [6]. En el recién nacido, las consecuencias neurológicas más graves a largo plazo o la muerte también pueden ser consecuencia de una infección por herpes simple (herpes neonatorum). Las complicaciones más importantes en las mujeres son la infección ascendente, el embarazo extrauterino y la infertilidad, especialmente en el caso de la infección por clamidia. Además, las ITS (VPH, hepatitis B) son cofactores importantes en el desarrollo de neoplasias malignas. Para todas las ITS -y en mayor medida para las formas ulcerosas(Fig. 1)- también es importante que estén asociadas a un mayor riesgo de adquisición y transmisión del VIH [7].
Después de que se pudiera documentar una incidencia claramente decreciente de las ITS clásicas en Europa Occidental a principios de la década de 1990, las tendencias desde 1995 muestran de nuevo un aumento de la incidencia, que también se pudo confirmar en Suiza con retraso gracias a los datos de vigilancia disponibles [8, 9]. Según la FOPH (notificación obligatoria por laboratorio de las infecciones por Chlamydia trachomatis, Neisseria gonorrhoeae, Treponema pallidum, así como hepatitis A, B, C y VIH), también cabe esperar una tendencia ininterrumpida en las ITS clásicas para 2013 [10].
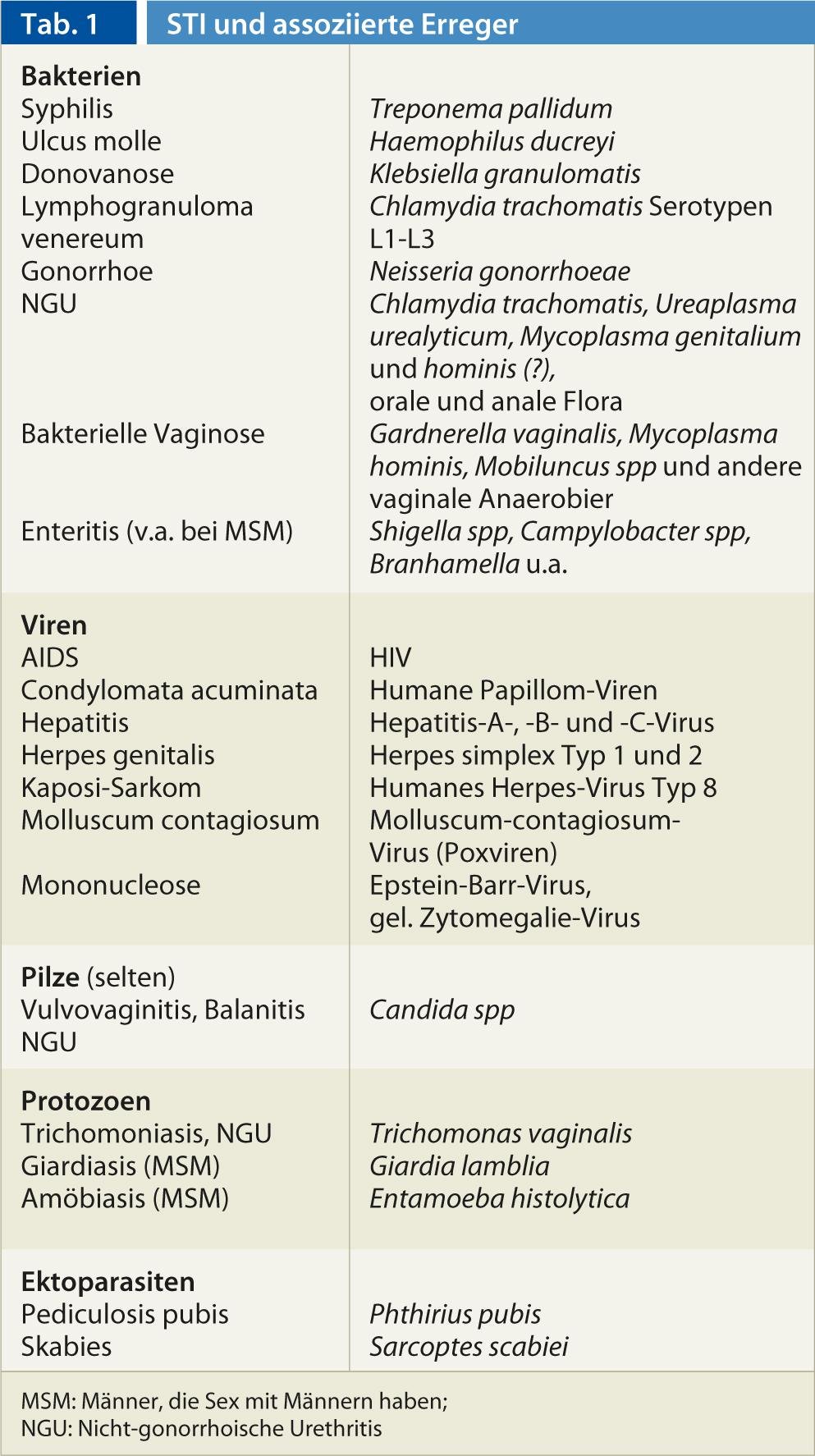
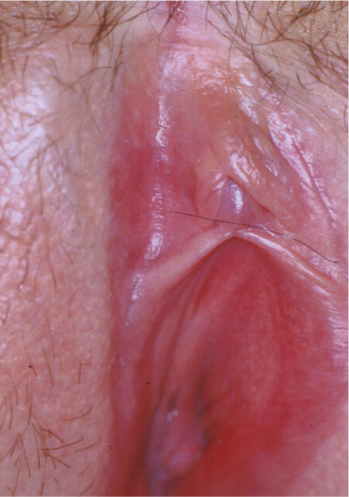
Fig. 1: Úlcera superficial aislada con herpes genital recurrente
Avances alentadores en la infección por VPH
Publicaciones prometedoras procedentes de Australia pudieron documentar una reducción masiva de la incidencia de condilomas acuminados en mujeres jóvenes vacunadas con la vacuna tetravalente contra el VPH (contra los tipos 6, 11, 16, 18). Resulta alentador que también se produjera una marcada reducción de los condilomas en los hombres de la misma edad, pero no en las personas mayores no vacunadas ni en los hombres homosexuales [11]. Esta tendencia pudo confirmarse en general para Australia en la red nacional de vigilancia [12]. Por primera vez, también pudo demostrarse una reducción de las alteraciones genitales relacionadas con el VPH en los hombres vacunados [13] y una disminución de la incidencia de alteraciones citológicas del cuello uterino en las mujeres vacunadas [14]. Hasta qué punto estos datos alentadores pueden trasladarse a Suiza, que tiene una tasa de vacunación muy inferior a la de Australia, sólo el tiempo lo dirá.
Además de los cambios anogenitales, también debe considerarse la posibilidad de una infección oral. Recientemente, se ha demostrado una prevalencia de la infección oral por VPH del 6,9% de los individuos sanos de entre 14 y 69 años en EE.UU.(Fig. 2).
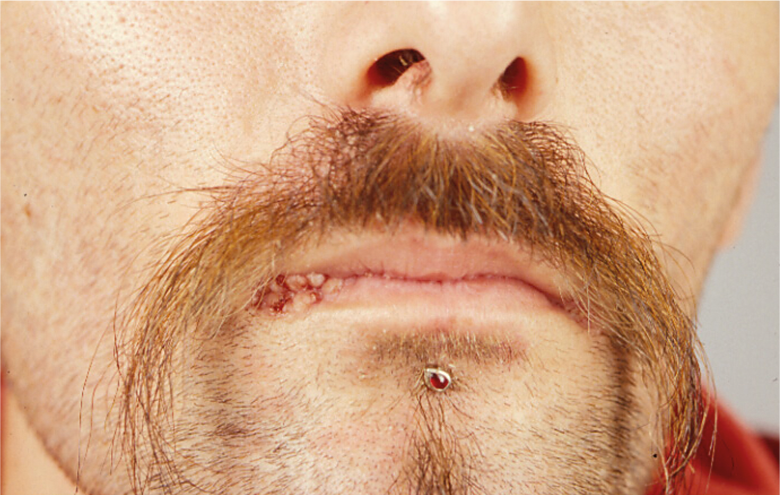
Fig. 2: Condilomas acuminados del labio
Otro aspecto positivo es la desaparición casi completa de la pediculosis púbica de la práctica clínica diaria. Sin embargo, esto no hace sino reflejar la tendencia actual a la depilación genital.
Evolución preocupante
Según estimaciones de la OMS, 106 millones de personas en todo el mundo se ven afectadas cada año por una infección gonocócica. Desde 1996, la incidencia de la gonorrea en Suiza ha aumentado de forma prácticamente lineal cada año. Hasta ahora, esto podía aceptarse sin consecuencias, ya que la infección podía curarse sin problemas con la elección y administración correctas del antibiótico. Sin embargo, en los últimos años se ha producido un desarrollo alarmante de la resistencia, lo que conduce justificadamente al temor actual de que la gonorrea deje de ser tratable en el futuro [5]. En este caso, sólo deberían seguir utilizándose las cefalosporinas de tercera generación, aunque también puede observarse un rápido aumento de la proporción de cepas con concentraciones inhibitorias mínimas elevadas en las formas administradas por vía oral, aunque esto todavía no se ha observado en Suiza. En consecuencia, en agosto de 2012, los Centros para el Control de Enfermedades de Atlanta dejaron de recomendar las cefalosporinas perorales como la cefiximina como fármaco de elección [15]. En esta situación, sólo puede recomendarse ceftriaxona 1× 250-500 mg i.m. Además, las directrices americanas, británicas, alemanas y europeas (IUSTI) prevén la administración simultánea de 1-2 g de azitromicina per os (alternativamente doxiciclina 2×100 mg durante 7 días) para contrarrestar el desarrollo de resistencias basándose en consideraciones teóricas [15, 16]. Por desgracia, las recomendaciones de dosificación no son uniformes y se han modificado repetidamente en los últimos meses.
En la uretritis, también hay que mencionar la creciente proporción de casos causados por Mycoplasma genitalium, lo que provoca dificultades diagnósticas y terapéuticas [17]. Por un lado, el diagnóstico no puede hacerse culturalmente, como en el caso de otros micoplasmas, sino exclusivamente por PCR; por otro lado, hay que mencionar la respuesta insuficiente a la doxiciclina, por lo que es preferible el tratamiento con azitromicina para este patógeno [18]. La terapia de la uretritis según el patógeno causante se recoge en la tabla 2. El comportamiento biológico y las tasas de infección son comparables a los de la Chlamydia trachomatis. La importancia de este patógeno también para las infecciones del tracto genital femenino está recibiendo cada vez más atención en la literatura [19]. La tabla 3 enumera un posible enfoque para los pacientes con uretritis.
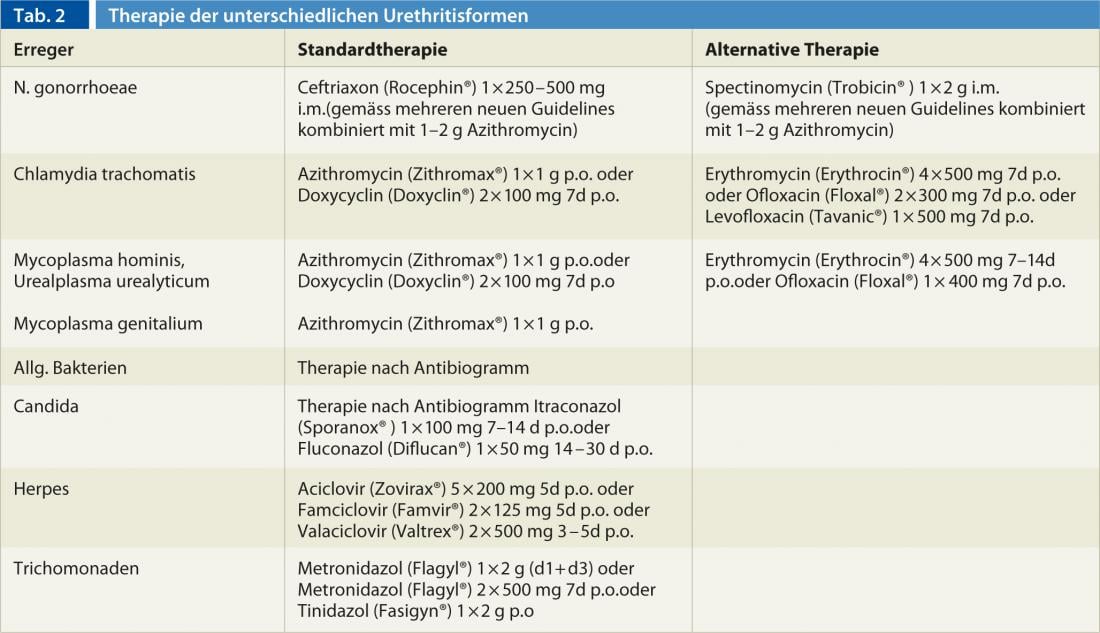

Según una comparación realizada por el Instituto Robert Koch, Suiza ocupa un ignominioso primer puesto en Europa en cuanto a la incidencia de la sífilis [20]. Mientras que países vecinos como Alemania e Italia muestran incidencias anualizadas significativamente más bajas con un sistema de notificación comparable, el aumento de las cifras en Suiza, que dura ya diez años, continuó sin disminuir en 2013 según los informes al FOPH [8, 10]. Dado que la sífilis también ha reaparecido durante el embarazo, también debemos contar con la posibilidad de transmisión al recién nacido – lues connata – [21]. Especialmente en el caso de úlceras induradas con inflamación de los ganglios linfáticos acompañantes, la sífilis primaria debe considerarse no sólo en la localización genital, sino sobre todo también en los labios y en el enorso(Fig. 4).
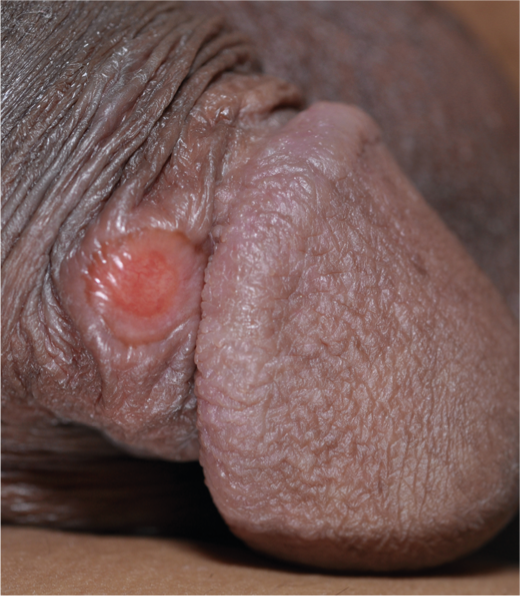
Fig. 4: Efecto primario sifilítico no ulcerante
Además de los proverbiales cuadros camaleónicos en el contexto de la sífilis secundaria, la fase primaria también puede provocar diferentes manifestaciones [22–24]. Se han descrito múltiples formas primarias, nodulares, regadiformes y fagedaniformes, así como ulceraciones herpetiformes [23]. En ausencia de desarrollo de resistencia en el Treponema pallidum en todo el mundo, la terapia debe administrarse con penicilina benzatina siempre que sea posible.
Consecuencias
Para identificar mejor a los pacientes de riesgo, los antecedentes sexuales también deben abordarse en la práctica diaria. Según una reciente encuesta a pacientes de Lausana [25], a más del 90% le gustaría tener un historial sexual, pero hasta ahora se ha hecho en menos de la mitad de las consultas. Especialmente en el caso de la sífilis, el cribado debe realizarse en caso de exantema poco claro, en pacientes con otras infecciones de transmisión sexual o tras contactos de riesgo, en caso de cambio frecuente de pareja y durante cada embarazo. En la práctica diaria, no sólo debemos buscar los signos clásicos, sino también los síntomas inusuales o leves (Fig. 3 y 4) piense más en la presencia de posibles ITS e informe a los pacientes individualmente sobre los posibles riesgos y trátelos según las directrices actuales [26–28].
El examen de la región anal forma parte de toda exploración de pacientes con sospecha de ITS, ya que éstas pueden manifestarse por vía perianal, endoanal y también rectal con la correspondiente exposición (Fig. 5) [29]. Para prevenir nuevas infecciones lo antes posible, es de suma importancia intensificar la notificación a la pareja y la terapia, además de un diagnóstico y una terapia rápidos y adecuados.
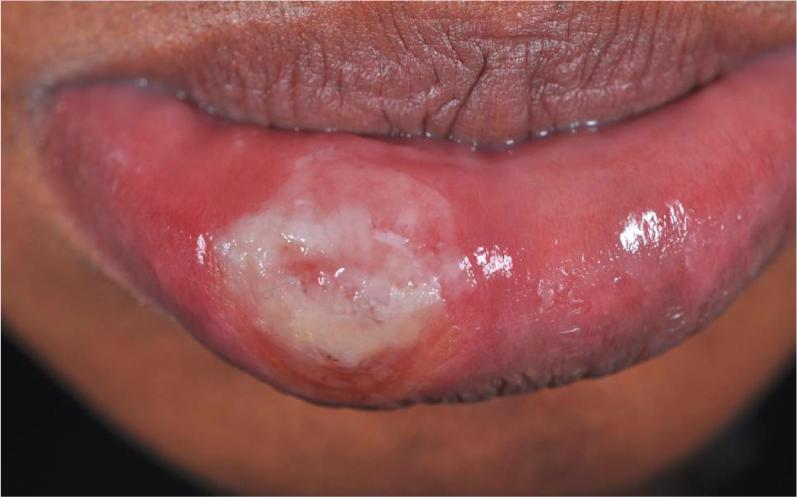
Fig. 3: Efecto sifilítico primario del labio
CONCLUSIÓN PARA LA PRÁCTICA
- En Suiza, las ITS siguen aumentando.
- Con una vacunación tetravalente contra el VPH oportuna y constante, pueden prevenirse los condilomas y la displasia genital.
- Como resultado del amenazador aumento del desarrollo de resistencias
- Para la Neisseria gonorrhoeae, el tratamiento debe ser con ceftriaxona 1×250-500 mg i.m. en combinación con azitromicina 1×1-2 g p.o. siempre que sea posible.
- En caso de exantema poco claro, después de contactos de riesgo, con cambio frecuente de pareja y durante el embarazo, debe realizarse una aclaración de lues además de un cribado del VIH.
- La historia sexual también debe realizarse en atención primaria.
Prof. Dr. med. Stephan Lautenschlager
Literatura:
- Deguchi T, et al: Sex Transm Dis 2004; 31: 192-195.
- Shahmanesh M, et al: Int J STD AIDS 2009; 20: 458-464.
- Berntsson M, et al: Int J STD AIDS 2010; 21: 191-194.
- O’Mahony C: Int J STD AIDS 2006; 17: 203-204.
- Bolan GA, et al: N Engl J Med 2012; 366: 485-487.
- Meyer Sauteur PM, et al: Swiss Med Wkly 2012; 141: w13325.
- Ward H, Ronn M: Curr Opin HIV AIDS 2010; 5: 305-310.
- Lautenschlager S: Dermatología 2005; 210: 134-142.
- Abraham S, et al: Dermatología 2006; 212: 41-46.
- Oficina Federal de Salud Pública. Mensajes sobre enfermedades infecciosas. www.bag.admin.ch/k_m_meldesystem
- Read TR, et al: Sex Transm Infect 2011; 87: 544-547.
- Donovan B, et al: Lancet Infect Dis 2011; 11: 39-44.
- Giuliano AR, et al: N Engl J Med 2011; 364: 401-411.
- Brotherton JM, et al: Lancet 2011; 377: 2085-2092.
- Centros para el Control y la Prevención de Enfermedades (CDC): MMWR Morb Mortal Wkly Rep 2012; 61: 590-594.
- Bignell C, Fitzgerald M: Int J STD AIDS 2011; 22: 541-547.
- Weinstein SA, Stiles BG: Salud sexual 2011; 8: 143-158.
- Manhart LE, et al: Clin Infect Dis 2011; 53 Suppl 3: S129-S142.
- Patel MA, Nyirjesy P: Epid Bull 2009; 49: 503-512.
- Instituto Robert Koch: Sífilis en Alemania en 2008. Epid Bull 2009; 49: 503-512.
- Meyer Sauteur PM, et al: Swiss Med Wkly 2012; 141: w13325.
- Lautenschlager S, et al: Dermatología 2006; 212: 200-202.
- Dourmishev LA, Dourmishev AL: Clin Dermatol 2005; 23: 555-564.
- Lautenschlager S: Am J Clin Dermatol 2006; 7: 291-304.
- Meystre-Agustoni G, et al: Swiss Med Wkly 2011; 141: w13178.
- OMS: Directrices para el tratamiento de las enfermedades de transmisión sexual. www.who.int/hiv/pub/sti/en/STIGuidelines2003.pdf
- CDC: MMWR 2010; 59; RR-12.
- Unión Internacional contra las ITS. Directrices europeas de tratamiento. www.iusti.org/regions/Europe/euroguidelines.htm
- Lautenschlager S: Infecciones de transmisión sexual: Manifestaciones anorrectales. Therapeutische Umschau 2013; en prensa.
PRÁCTICA GP 2013; 8(8), 33-37