Los jóvenes que se inflaman por primera vez la rodilla suelen pedir consejo a su médico de cabecera. Entre las posibles causas, hay que pensar en la luxación rotuliana. Esto suele ir precedido de un accidente deportivo no muy espectacular. El diagnóstico está relativamente sistematizado, el tratamiento sigue siendo controvertido. ¿Conservador o cirugía inmediata?
Debe quedar claro que la “distorsión de la rodilla” no es un diagnóstico suficiente. Así pues, en el caso de un traumatismo agudo correspondiente a través del deporte, siempre se trata de buscar meticulosamente la lesión (o lesiones) exacta. En presencia de derrame de la articulación de la rodilla (hemartrosis), las lesiones más frecuentes son las del ligamento cruzado anterior, las roturas periféricas del menisco, las fracturas, sobre todo de la meseta tibial, y la luxación rotuliana. Algo menos frecuentes son las lesiones de los ligamentos colaterales laterales, las lesiones osteocondrales y las fracturas rotulianas. Aún más raras son las lesiones de los extensores y las luxaciones completas de rodilla, pero uno hace bien en no olvidarlas.
En ausencia de derrame articular, las lesiones de los ligamentos colaterales mediales y las roturas del menisco central son las primeras que vienen a la mente; las lesiones del ligamento cruzado posterior y las lesiones del cartílago son algo menos frecuentes. También es importante tener en cuenta las lesiones del cartílago de crecimiento en pacientes jóvenes con crecimiento incompleto.
Las combinaciones de diferentes lesiones son posibles e incluso frecuentes (hasta un 75%, según los datos). Con esta lista de diagnósticos diferenciales en mente, ya se puede abordar la anamnesis y la exploración.
Clínica de la luxación rotuliana
Si uno se encontrara siempre con el cuadro clínico clásico (y además radiológico) completo de la luxación rotuliana aguda, el diagnóstico de este cuadro clínico sería probablemente uno de los más sencillos de la medicina (Fig. 1). En realidad, la deformidad clásica de la articulación de la rodilla afectada con la elevación lateral claramente visible no deja lugar a dudas. Y la imagen axial de la rótula en la radiografía se explica por sí misma.
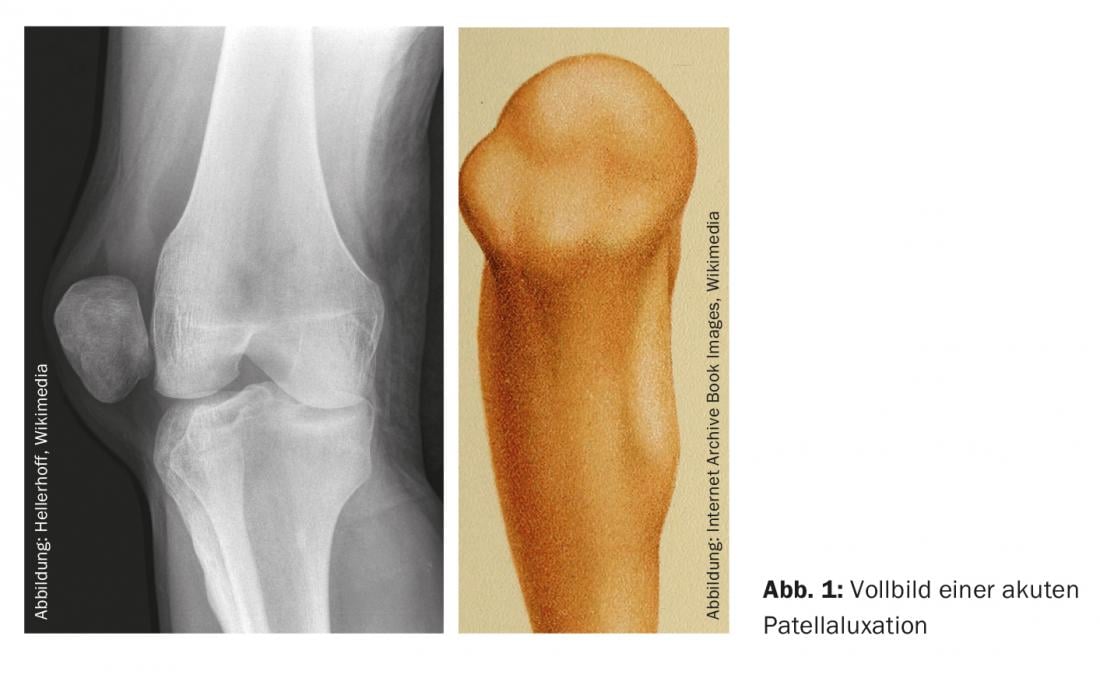
Sin embargo, esta situación clínica es bastante rara, por lo que es importante no pasar por alto esta patología no tan rara, ya que requiere un tratamiento específico. Queremos discutir el camino a seguir.
En el caso de un acontecimiento agudo en el campo deportivo y si la luxación rotuliana no se reduce espontáneamente, el médico de atención primaria se encontrará con un paciente con dolor intenso y una rodilla que suele estar fija en unos 45° de flexión. En un examen más detallado, esta articulación mostrará la típica deformidad lateral, que debe reducirse lo antes posible. Al igual que con el hombro, esto es más fácil cuanto más cerca esté del pasado, a veces basta con una rotación externa de la pierna y una cuidadosa extensión. Una suave elevación del borde rotuliano medial también puede ayudar. El tratamiento inicial debe complementarse con vendajes, idealmente férulas, y el protocolo PECH. En determinadas situaciones, la reducción debe realizarse bajo sedación breve o anestesia local.
A continuación se ofrece una aclaración más detallada, tal y como debería producirse también en la práctica. Suponemos que la dislocación se ha reducido.
Historial médico
En la anamnesis, la persona, normalmente joven, según las estadísticas a menudo mujer, hablará más bien poco de un trauma relevante. En el caso de los esquiadores, puede ser un golpe con la cara interna de la rodilla contra un poste; en los deportes de contacto como el fútbol y el balonmano, por ejemplo, puede ser un choque banal con la pierna del adversario, de nuevo contra la cara interna de la rodilla; en el caso de los jugadores de baloncesto, puede ser un cambio de dirección al regatear con el pie más o menos fijo (pierna en rotación externa y rodilla en valgo, casi en extensión). En un análisis más detallado, se trataba de una potente distensión del cuádriceps.
El reventón de la rótula, así como la vuelta a la posición normal, son claramente percibidos por el paciente, a veces como un chasquido interno (“doble chasquido”). Todo el asunto fue doloroso y la hinchazón de la rodilla es rápida.
Investigación
Durante el examen -que suele realizarse en posición sentada o incluso tumbada en la camilla de exploración debido a la discapacidad- se apreciará el derrame claro. En realidad, la extensión debería ser normal salvo por la alteración relacionada con el yeso, pero la flexión suele ser limitada e incluso dolorosa al final. La batería de la prueba de estabilidad para todas las bandas será normal. Para ello, una palpación rotuliana medial cuidadosa será bastante dolorosa. Si la prueba de estabilidad rotuliana se realiza con cuidado en la fase inicial, se observará una reacción clara en la prueba de lateralización (“prueba de aprehensión rotuliana lateral positiva”).
Huelga decir que se examina a fondo la articulación lesionada, a pesar de una historia bastante típica, para descartar lesiones de carácter similar a la rotura del tendón del cuádriceps o del tendón rotuliano (normalmente sin derrame articular).
Tratamiento
El derrame articular, casi siempre presente, invita a la punción (que aumenta la comodidad). Esto es recomendable, pero sólo puede llevarse a cabo después de haber realizado una radiografía, ya que una lesión ósea es una contraindicación casi absoluta para la punción. Por lo tanto, debe realizarse una radiografía a.p., lateral de la rodilla y axial de la rótula para descartar una avulsión ósea en el borde rotuliano medial o una lesión ósea condilar. En ausencia de tales lesiones, la punción puede realizarse en condiciones de absoluta esterilidad. En caso de duda, es mejor prescindir de él.
Las fracturas se consideran una indicación absoluta de cirugía según ciertos autores. Si los hay, recomendamos la derivación a un especialista (ortopedista).
Un vendaje compresivo, la colocación de una férula vaquera o mekron en extensión, la recomendación de aplicar compresas de hielo regularmente a lo largo del día durante 10-15 minutos, muletas para un alivio parcial o total en función de la sensación de dolor, analgésicos o AINE en caso necesario, una prescripción fisioterapéutica con la recomendación de una movilización progresiva de la articulación y la activación de los músculos estabilizadores de la rótula, eventualmente con electroestimulación, así como una solicitud de aclaración por IRM concluyen la primera consulta.
La toma de imágenes debe ser más o menos rápida. Las visitas de seguimiento para evaluar los progresos, discutir las imágenes y determinar el siguiente curso de acción tienen lugar inmediatamente después.
Estabilización de la rótula
Con la luxación, la rótula se desplaza 6-7 cm, casi exclusivamente lateralmente, por lo que no es difícil imaginar lo que ocurre con las estructuras de los tejidos blandos mediales. Éstos deben sobrecargarse en la misma medida – y lesionarse en consecuencia.
En los últimos años se ha investigado y escrito mucho sobre las estructuras estabilizadoras mediales de la rótula. El MPFL (“ligamento patelofemoral medial”) es un tejido reticular fino que se extiende femoralmente entre la tuberosidad aductora y el epicóndilo medial hasta la cara medial patelar de la capa inferior del músculo vasto medial oblicuo (VMO). Incluso de forma pasiva, esta estructura representa el 50-60% de las fuerzas estabilizadoras contra el desplazamiento lateral de la rótula. La conexión con el VMO proporciona una estabilización dinámica adicional.
La IRM permite evaluar el estado del MPFL, que según la literatura está lesionado en el 50-94% de las luxaciones rotulianas agudas. La IRM también podrá detectar lesiones del cartílago (fracturas osteocondrales), otra indicación quirúrgica según la mayoría de los autores. La rotura del MPFL sigue siendo una indicación relativa para la sutura quirúrgica o la reconstrucción (más tendencia hoy en día).
Segunda hora de consulta
El segundo encuentro con el paciente debe tener unos objetivos muy claros:
- Discusión de los resultados de la resonancia magnética
- Reevaluación clínica, especialmente búsqueda de factores favorecedores
- Determinación de la estrategia terapéutica posterior
Evaluada por radiólogos experimentados, la IRM debe mostrar claramente la presencia de lesiones osteocondrales (“fractura en escamas”), cuerpos articulares libres, daños en el cartílago y el estado del sistema de fijación medial (retináculo medial, MPFL) no detectados en la radiografía. También debe facilitarse información sobre la arquitectura de la tróclea (displasia troclear) y de toda la articulación femororrotuliana (rótula alta), que, además de la radiografía, proporciona información importante sobre los factores de riesgo.
El examen clínico renovado también debería poder realizarse ahora en posición de pie, comparando los lados. Además de comprobar los hallazgos primarios (derrame, flexión-extensión, estabilidad, etc.), se comprueban factores predisponentes como la posición del eje de la pierna (genua valga), anomalías de torsión (anteversión femoral aumentada, torsión tibial externa), malposición de la tuberosidad tibial, elevación del ángulo Q por encima de 15°, debilidades musculares (VMO), inestabilidad rotuliana y laxitud general de los ligamentos.
Si se recomienda la derivación a especialistas en presencia de daños estructurales (exclusivamente desgarros del MPFL) y factores claramente predisponentes, el tratamiento establecido en el primer encuentro puede continuarse en caso de nueva luxación.
Puede ocurrir que una segunda punción articular sea útil. Si es necesario, la rodillera puede sustituirse por un vendaje especial “estabilizador de la rótula” y el paciente puede pasar cuidadosa y progresivamente a soportar todo el peso sin muletas.
Desacuerdo sobre la terapia
En la luxación rotuliana traumática aguda -que no debe confundirse con la luxación habitual- existe un consenso sobre el diagnóstico. Esto no se aplica a la terapia. La razón es el riesgo de recidiva, que se estima en hasta un 50% sin cirugía según diversos estudios. No obstante, parece generalmente aceptado iniciar la terapia conservadora al primer evento sin daño óseo o cartilaginoso (como se ha descrito anteriormente). La duración de este tratamiento controlado debe ser de unas seis semanas. En individuos jóvenes y activos con una arquitectura esquelética de la articulación femororrotuliana razonablemente normal, produce resultados satisfactorios. Por el contrario, con variaciones significativas de la forma, el riesgo de recidiva aumenta considerablemente.
MPFL
Como ya se ha mencionado, el MPFL es actualmente un importante foco de investigación. La localización exacta de la lesión en este estabilizador -rotuliano, medio, femoral- también parece desempeñar un papel. La zona con mayores probabilidades de cicatrización (lo que equivale a una mejor estabilización) es donde se solapan la MFPL y la VMO, y la zona con peores probabilidades es en la inserción femoral.
Cuando se trata de cirugía, la tendencia actual es la reconstrucción en lugar de la sutura del ligamento lesionado. Sin embargo, esta intervención aún no forma parte de la rutina ortopédica y, por lo tanto, sólo la llevan a cabo especialistas en el problema.
Conclusión
Los médicos generalistas o pediatras se enfrentan repetidamente en sus horas de consulta con personas (en su mayoría) jóvenes que buscan consejo debido a una inflamación de rodilla por primera vez (tras un accidente deportivo normalmente no muy espectacular). La luxación rotuliana también debe considerarse entre las posibles causas de dicho trastorno. Junto con la rotura del ligamento cruzado anterior y la rotura aguda de menisco, es la causa más común de derrame articular. La dificultad para realizar el diagnóstico clínico reside en el hecho de que, tras una luxación aguda, la reducción se produce muy a menudo de forma espontánea.
La situación es diferente si el colega actúa como supervisor de eventos deportivos (una actividad absolutamente gratificante) o trabaja ocasionalmente en una sala de urgencias (también una actividad bastante interesante). En este contexto, aumentaría la probabilidad de obtener un cuadro clínico completo e incluso radiográfico del problema. Según la bibliografía, la incidencia es de 6 por 100.000 en el conjunto de la población, de 29 por 100.000 en jóvenes de 10 a 17 años y de hasta 104 por 100.000 en mujeres jóvenes activas. Así que el sufrimiento no es tan raro.
Aunque el diagnóstico de la luxación rotuliana aguda está relativamente sistematizado, su tratamiento sigue siendo controvertido. ¿Conservador o cirugía inmediata? Las opiniones están divididas al respecto. No obstante, existen buenas directrices para ambas vías, y después de que una estrategia conservadora no haya conducido al éxito, aún es posible recurrir a la solución quirúrgica en caso de un problema de recidiva.
Por último, cabe señalar que el tratamiento de la luxación rotuliana habitual debe realizarse según otros criterios.
PRÁCTICA GP 2017; 12(6): 4-6