Las recomendaciones de la Iniciativa Global para la Enfermedad Pulmonar Obstructiva Crónica (GOLD) relativas a la farmacoterapia inicial para los pacientes con EPOC se mantienen sin cambios en su actualización de 2021. Sin embargo, eso podría cambiar pronto. Los estudios actuales sugieren que la combinación de beta2-simpaticomiméticos de acción prolongada (LABA) y corticosteroides inhalados (CSI) se está dejando cada vez más de lado.
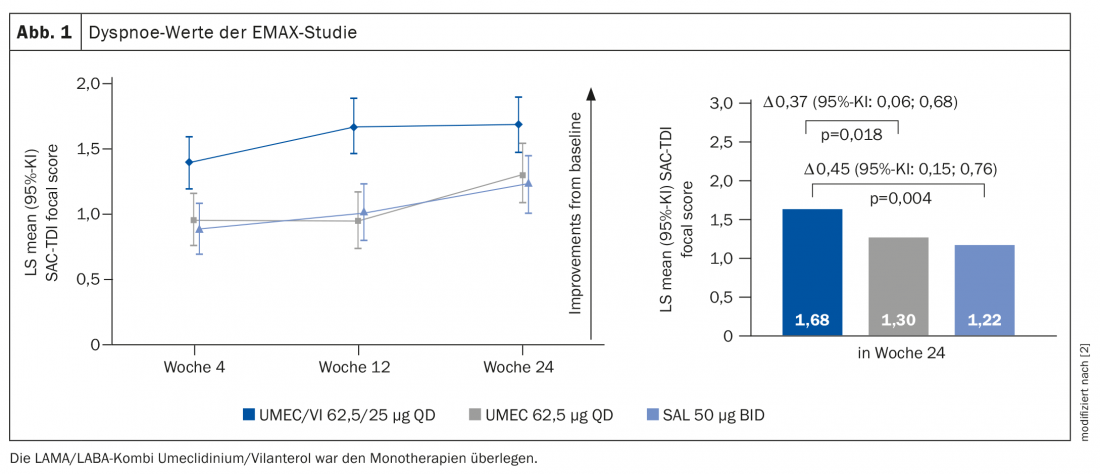
En el régimen de tratamiento establecido, los pacientes clasificados como grupo A deben recibir un antagonista muscarínico de acción prolongada (LAMA) o un LABA. En el grupo B, un LAMA o LABA o la combinación LABA/LAMA. “Esto significa un poco: haga lo que quiera, no le duele nada”, criticó el Prof. Dr. Felix Herth, del Departamento de Neumología y Medicina Respiratoria de la Clínica del Tórax de Heidelberg (D) [1]. En el estudio EMAX [2], se examinó el efecto de las diferentes sustancias para el grupo de pacientes B. El Prof. Herth ejemplificó los resultados para la puntuación de la disnea como criterio de valoración: el mejor impacto sobre la disnea se consiguió con la broncodilatación dual (Fig. 1), pero todos los demás criterios de valoración también obtuvieron mejores resultados. “Por tanto, espero que en 2022, cuando el estudio encuentre influencia en el informe GOLD, se recomiende hacer terapia LAMA/LABA, ya que los datos fueron significativamente mejores que para cualquier monoterapia”, afirma el experto.
Según él, el estudio también pudo zanjar la cuestión de si existía una dependencia de la carga sintomática. En el pasado, a menudo se asumía que un paciente sólo se beneficiaría de la LAMA/LABA si también tenía muchos síntomas, es decir, un CAT muy alto. Por otro lado, no cabe esperar ningún beneficio con un CAT bajo de alrededor de 10-15. Ahora se puede acabar con este rumor: “Por leve o grave que sea, la combinación siempre vence a las respectivas monosustancias”.
Triple significativamente mejor
Mientras tanto, también existen datos del mundo real que han comparado LAMA/LABA frente a LABA/ICS. Esto demuestra claramente que, en condiciones cotidianas, LAMA/LABA también rinde mejor que LABA/ICS. “Ahora respondo con un no a la pregunta de si necesito siquiera una combinación LABA/ICS en un paciente con EPOC”, explicó por tanto el Prof. Herth. “Porque o no se exacerba y no tiene eosinofilia, entonces hago LAMA/LABA. O se exacerba y tiene una eosinofilia, entonces hago el triple”. Mientras tanto, el experto considera que la importancia de una combinación LABA/ICS en la EPOC es más bien escasa: “El nicho para esta combinación es cada vez más estrecho.
El estudio ETHOS [3], en el que -correspondiendo al grupo pationteno D- se investigó la terapia triple frente a las combinaciones, proporciona más información al respecto. Los autores del estudio asignaron aleatoriamente a los pacientes a una terapia triple con dos dosis diferentes o a un grupo LAMA/LABA o LABA/ICS. Las terapias triples demostraron ser significativamente mejores en cuanto a la frecuencia de las exacerbaciones. “La triple tiene ventajas muy claras sobre las dos combinaciones si el paciente está exacerbado y tiene eosinofilia”, declaró el Prof. Herth. Estos datos también coinciden con los del estudio IMPACT del año pasado. Por lo tanto, los efectos son obviamente independientes de la sustancia [4]. No hubo diferencias entre las dos dosis de CSI. Siempre hay señales de neumonía, sobre todo con dosis más altas de CSI, pero éstas se han reducido significativamente en comparación con estudios anteriores, afirma el neumólogo.
Probable reducción de la mortalidad
Tanto ETHOS como IMPACT se analizaron también en función de la señal de mortalidad y ambos mostraron una reducción de la mortalidad en el brazo triple. La cuestión de si la triple terapia en la indicación adecuada reduce el riesgo de mortalidad en un paciente con EPOC no está demostrada de forma concluyente sobre esta base. El Prof. Herth admitió que los pacientes de los estudios fueron aleatorizados de forma diferente en algunos casos (por ejemplo, en algunos casos se suspendió la cortisona en la fase de aleatorización, lo que por supuesto puede tener efectos, y también había diferentes colectivos en cuanto a los antecedentes de asma), por lo que los resultados están ciertamente abiertos a discusión. Lo que sí se puede afirmar, sin embargo, es que “hay dos grandes estudios con un gran número de pacientes que han mostrado una señal de mortalidad para la triple, así que creo que en un paciente con muchas exacerbaciones y posiblemente una eosinofilia, se puede esperar sin duda una reducción de la mortalidad con la triple terapia”.
La pregunta sigue siendo si también hay pacientes a los que es mejor no tratar con un corticosteroide. ¿Y cuál es la mejor manera de evaluarlos? Existe un documento de consenso al respecto de la ERS [5]. Así se identifican dos parámetros que indican que un paciente no se beneficiará de los CSI o que debe ser tratado con ellos: los antecedentes de exacerbación y el recuento de granulocitos eosinófilos. La eosinofilia recibe una calificación más alta en el documento. “Así que si un paciente en triple terapia con CSI se presenta después de un año sin exacerbaciones, mediría de nuevo los eosinófilos: si su número resulta ser alto, definitivamente no debería suspenderlo”, dice el Prof. Herth. Sin embargo, si los eosinófilos son bajos, la interrupción está definitivamente indicada, sobre todo teniendo en cuenta los efectos secundarios que también pueden causar los CSI.
Mensajes para llevarse a casa
- En condiciones cotidianas en una población de pacientes no seleccionada, el control de los síntomas es mejor con LAMA/LABA que con LABA/ICS.
- En pacientes sintomáticos con un historial destacado de exacerbaciones, la triple es superior a LAMA/LABA en la prevención de las exacerbaciones.
- En determinados pacientes (sintomáticos, con exacerbaciones en la terapia), es probable una reducción de la mortalidad con la terapia triple.
- Al suspender los CSI, tenga en cuenta los antecedentes de exacerbación + granulocitos eosinófilos (+ indicación inicial).
Fuentes:
- StreamedUp Best of Pneumo Update 2020, 14.01.2021; www.streamed-up.com/best-of-pneumo-update
- Maltais F et al: Eficacia de las monoterapias de umeclidinio/vilanterol frente a umeclidinio y salmeterol en pacientes sintomáticos con EPOC que no reciben corticosteroides inhalados: el ensayo aleatorizado EMAX. Respir Res 2019; 20: 238; doi: 10.1186/s12931-019-1193-9.
- Rabe KF et al: Terapia inhalada triple a dos dosis de glucocorticoides en la EPOC de moderada a muy grave. N Engl J Med 2020; 383: 35-48; doi: 10.1056/NEJMoa1916046.
- Lipson DA et al: Reducción de la mortalidad por todas las causas con furoato de fluticasona/umeclidinio/vilanterol en pacientes con enfermedad pulmonar obstructiva crónica. Am J Respir Crit Care Med 2020; 201: 1508-1516; doi: 10.1164/rccm.201911-2207OC.
- Chalmers JD et al: Retirada de los corticosteroides inhalados en la EPOC: una directriz de la Sociedad Respiratoria Europea. Eur Respir J 2020; 55: 2000351; doi: 10.1183/13993003.00351-2020.
InFo NEUMOLOGÍA Y ALERGOLOGÍA 2021; 3(2): 18-20