La disfagia y la impactación del bolo son altamente sospechosas de la presencia de esofagitis eosinofílica en pacientes jóvenes. Para confirmar el diagnóstico, se toman biopsias de diferentes segmentos del esófago durante una gastroscopia. Los corticosteroides tópicos son la terapia de primera línea para el tratamiento farmacológico de la EoE. El tratamiento antiinflamatorio está destinado a prevenir la fibrosis del esófago.
La esofagitis eosinofílica (EoE) se define como una enfermedad esofágica inflamatoria, inmunomediada. Clínicamente se caracteriza por una combinación de síntomas esofágicos e histológicamente por la infiltración de la mucosa esofágica con granulocitos eosinófilos [1,2].
La sustancia mensajera interleucina-5 (IL-5) es uno de los factores centrales, principalmente en la diferenciación y posteriormente en el reclutamiento de los granulocitos eosinófilos. En los pacientes con EoE, la mucosa esofágica está infiltrada de células que expresan IL-5, y las células escamosas esofágicas expresan masivamente el importante mediador inflamatorio TNFα. Además de los granulocitos eosinófilos, en la mucosa esofágica de la EoE se encuentran cada vez más células T especializadas y mastocitos, que producen mediadores de una reacción denominada de tipo Th2 y desempeñan un papel importante en las enfermedades alérgicas. Sin embargo, sigue sin estar claro si el desencadenante inicial es una reacción a un alérgeno inhalado o peroral o a una combinación de diferentes alérgenos.
Diagnóstico diferencial
La eosinofilia esofágica es inespecífica y también se observa en otras enfermedades no alérgicas (tab. 1) . El diagnóstico diferencial debe tener en cuenta la muy frecuente enfermedad por reflujo, en la que puede producirse una infiltración eosinofílica sobre todo en el segmento esofágico distal. Con menor frecuencia, se encuentran infiltraciones eosinofílicas más graves, que pueden imitar clínica e histológicamente el cuadro de una EoE primaria, en el contexto de infecciones por ascárides (por ejemplo, Anisakis simplex y Toxocara canis). Si existe la correspondiente sospecha -por ejemplo, en pacientes procedentes de regiones marítimas o tropicales, así como en amantes de la comida de pescado crudo-, deben buscarse estas helmintiosis invasoras de tejidos mediante serología.

Principales síntomas clínicos
Los síntomas clínicos pueden presentarse de forma diferente en función de la edad del paciente (tab. 2) . El síntoma de presentación más común en los pacientes adultos es la disfagia para los alimentos formados, que puede ir desde leves arcadas al pasar hasta la obstrucción completa. Más del 50% de los pacientes con EoE ya han sufrido una impactación en el momento del diagnóstico [3]. Al realizar el historial, debe prestarse especial atención a las estrategias evasivas. Para garantizar un paso de los alimentos lo más libre posible, un paciente con EoE come despacio, mastica con cuidado y bebe mucho líquido entre los bolos de comida. Por lo tanto, los dos síntomas disfagia y/o impactación del bolo son altamente sospechosos de la presencia de EoE en pacientes jóvenes. Puede aparecer dolor retroesternal en el 20-50% de los pacientes. A diferencia de la acidez estomacal, no se describen como crecientes en la enfermedad de reflujo y tampoco suelen responder a los bloqueadores de ácidos. En los niños y adolescentes con EoE puede observarse un espectro mucho más amplio de dolencias, en función de la edad (Tab. 2). La exploración física es prácticamente siempre improductiva en adultos y niños.

Hallazgos endoscópicos
No existe ningún biomarcador específico de la enfermedad establecido en el diagnóstico de la EoE. La gastroscopia con biopsia del esófago es, por tanto, el paso diagnóstico más importante en la evaluación de un paciente con disfagia y, por tanto, con sospecha de EEo (tab. 3).

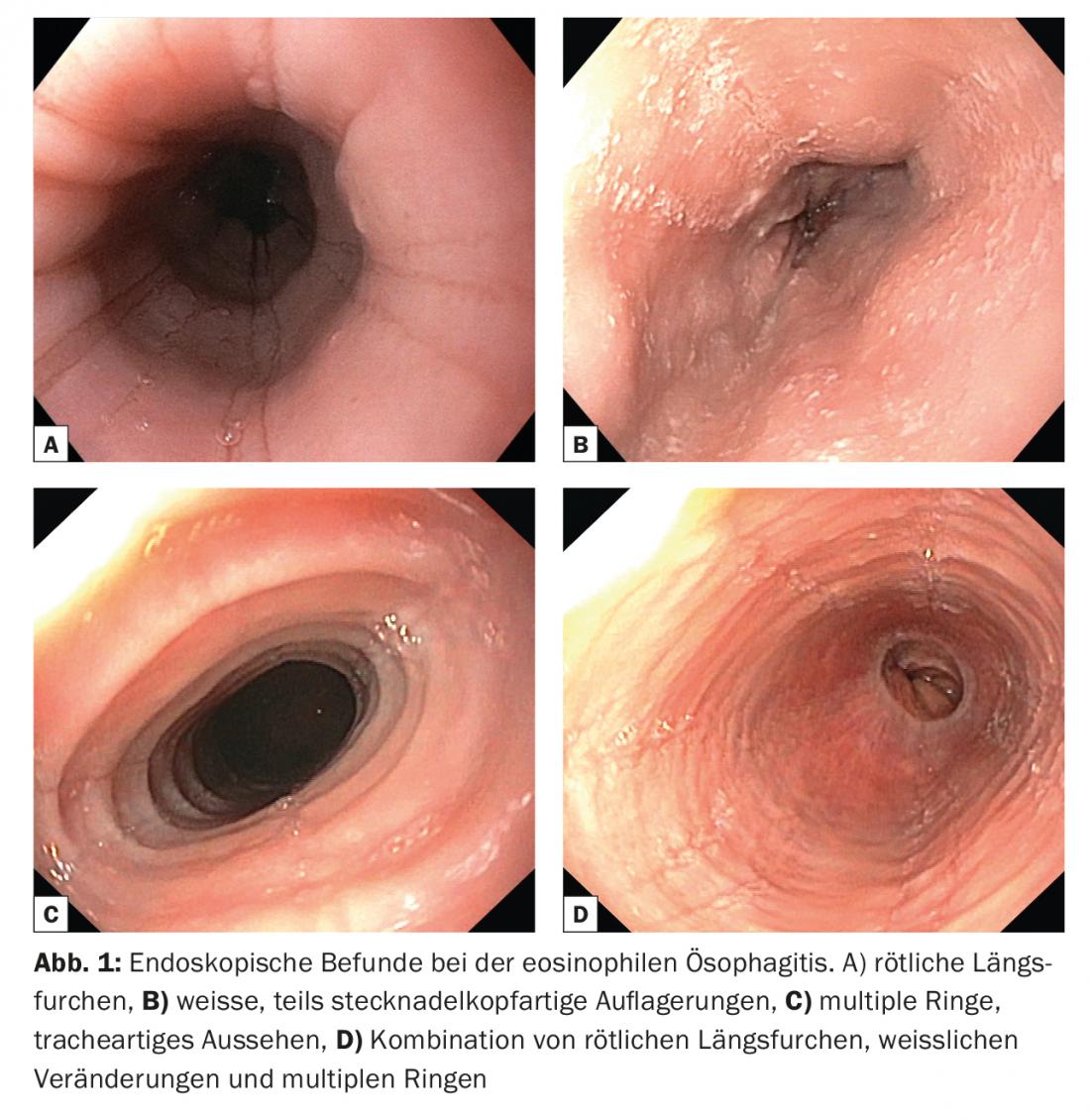
En aproximadamente la mitad de los pacientes con EoE examinados, los hallazgos endoscópicos son sólo discretos y fáciles de pasar por alto. El esófago también puede presentarse de forma discreta. Los siguientes hallazgos endoscópicos son los más comunes y se registran en un sistema de clasificación desarrollado recientemente [4]: En caso de inflamación activa, pueden observarse inconspicuos surcos longitudinales rojizos (surcos rojos, fig. 1a) y depósitos blancos, a veces en forma de cabeza de alfiler (exudados blancos, fig. 1b) . Corresponden histológicamente a densos infiltrados de granulocitos eosinófilos, los llamados microabscesos eosinófilos. A estos se les realiza una biopsia específica. Otros signos endoscópicos son los anillos solitarios, pero también los anillos múltiples, que pueden dar al esófago un aspecto de tráquea (Fig. 1c), o la llamada mucosa de papel crepé. Normalmente, pueden presentarse varios signos endoscópicos combinados (Fig. 1d). Incluso con un aspecto poco visible, es importante tomar biopsias de diferentes segmentos del esófago para obtener la histología necesaria para el diagnóstico.
Exámenes funcionales esofágicos
La pH-metría convencional de 24 horas y la manometría esofágica no han mostrado un patrón específico de la enfermedad en la EEo y, por lo tanto, no son útiles para una mayor caracterización de la EEo. Por otro lado, la medición combinada de pH-metría/impedancia puede distinguir la EE de la enfermedad por reflujo con bastante fiabilidad.
Terapia
El objetivo de la terapia debe ser la ausencia “absoluta” de síntomas, es decir, la ingesta de alimentos sin restricciones como la omisión de alimentos fibrosos o secos, y sin maniobras evasivas como la masticación cuidadosa y prolongada o la bebida copiosa. Los pacientes con una EoE bien controlada tienen muchas posibilidades de evitar uno de los imprevisibles y no inocuos impactos de bolo. Un tratamiento antiinflamatorio eficaz puede prevenir la temida fibrosis del esófago, conocida como remodelación.
Opciones terapéuticas
Las opciones farmacológicas disponibles incluyen inhibidores de la bomba de protones, corticosteroides tópicos y sistémicos, inmunosupresores convencionales, biológicos, antagonistas de los leucotrienos, antagonistas CRTh2 (receptor homólogo quimioatrayente expresado en las células Th2), así como medidas dietéticas y dilatación (Tabla 4) [5,6].
Inhibidores de la bomba de protones (IBP)
La terapia con IBP suele ser ineficaz para tratar la EEo. Sin embargo, para diferenciar entre el reflujo y la EoE, puede ser útil una terapia con IBP a dosis altas (al menos dos semanas de tratamiento con el doble de dosis que la terapia estándar) que preceda a la endoscopia diagnóstica. Además, debido a la compleja relación entre el reflujo ácido y la EoE, existen dos grupos de pacientes que se benefician del tratamiento con IBP. En primer lugar, se trata de pacientes con enfermedad por reflujo coexistente. En segundo lugar, un subgrupo de pacientes con síntomas típicos de EEo y hallazgos histológicos responden al tratamiento con IBP a pesar de que se excluya el reflujo. La causa de este fenómeno no se ha aclarado totalmente, pero se ha demostrado que los IBP pueden ejercer un efecto antieosinofílico independientemente de su efecto supresor de la acidez al inhibir la secreción de la sustancia mensajera eotaxina-3. Este subgrupo de pacientes con EoE que responden al tratamiento con IBP se ha denominado “EoE que responde a los IBP” (PPI-REE) [7].
Corticosteroides tópicos y sistémicos
Los corticosteroides tópicos y sistémicos son muy eficaces en el tratamiento de la EEo tanto en niños como en adultos [5,6]. Son capaces de tratar de forma fiable tanto las dificultades para tragar como la inflamación eosinofílica. Su efecto ha sido probado hasta ahora en varios estudios prospectivos y controlados. A excepción de la candidiasis local, que suele responder a las medidas tópicas, los esteroides tópicos tienen un perfil de efectos secundarios favorable, por lo que actualmente se consideran la terapia de primera línea. La fluticasona y la budesonida son dos sustancias inhaladas con efectos comparables. La forma galénica podría mejorarse, ya que la sustancia activa debe permanecer en el esófago el mayor tiempo posible. Un comprimido fundente de budesonida para aplicación tópica se encuentra actualmente en ensayos clínicos avanzados (estudio de fase III) [8].
Si los síntomas y la inflamación siguen siendo refractarios a pesar de la correcta aplicación de corticoesteroides tópicos, debe realizarse en primer lugar un intento de tratamiento con corticoesteroides sistémicos, en el que la duración del tratamiento debe limitarse a unas pocas semanas debido a los conocidos efectos secundarios de los esteroides.
Inmunosupresores y biológicos
Actualmente existen pocas alternativas para la enfermedad refractaria a los esteroides. Sólo existe un informe de caso prometedor sobre los inmunosupresores establecidos azatioprina y 6-mercaptopurina, pero su efecto no ha sido confirmado por ningún estudio controlado. Un estudio piloto con el bloqueante del TNFα infliximab mostró resultados aleccionadores, aunque en la EoE activa el epitelio escamoso esofágico expresa masivamente TNFα. Actualmente se están probando en ensayos clínicos estudios con anticuerpos monoclonales contra la IL-5, la IgE y contra la IL-13. En resumen, la EoE grave y refractaria sólo debe tratarse en centros especializados en el marco de protocolos de estudio para poder elaborar recomendaciones de tratamiento mejor fundamentadas. Los antagonistas de los leucotrienos y los bloqueantes CRTh2 -una nueva generación de fármacos antialérgicos- desempeñan actualmente un papel menor en el tratamiento de la EoE.
Dietas de eliminación y elementales
Los niños con EoE suelen padecer alergias alimentarias, por lo que en el tratamiento dietético se han probado dietas elementales y dietas de eliminación individuales basadas en pruebas cutáneas. La empírica “dieta de eliminación de 6 alimentos”, basada en la eliminación de los grupos de alimentos críticos leche de vaca, soja, huevos, trigo, frutos secos y marisco, también se utiliza con éxito en el tratamiento de la EoE [5,6]. La dieta elemental es superior a las otras dos dietas en términos de tasas de respuesta. Los inconvenientes de todas estas formas de dieta son su gran intrusión en la vida cotidiana personal y el hecho de que la reintroducción del alimento desencadenante provoca un rebrote de la reacción inflamatoria eosinofílica. Es esencial prestar atención a las deficiencias nutricionales en los tratamientos dietéticos.
En los pacientes adolescentes y adultos con EoE, la situación es algo más compleja, ya que también existe sensibilización a los alérgenos aerógenos. En consecuencia, los ensayos iniciales con dietas de eliminación individuales tampoco han mostrado resultados convincentes y las dietas elementales prácticamente no son aplicables en adultos debido a los cambios masivos que interfieren en la dieta. Una excepción es la “dieta de eliminación de 6 alimentos” mencionada anteriormente, que ha mostrado un efecto decente en adultos y que, en el mejor de los casos, puede sustituirse por una “dieta de eliminación de 4 alimentos” algo más sencilla [9,10]. Una vez más, esto demuestra que la reintroducción del alimento desencadenante provoca una recaída clínica e histológica.
Tratamiento de dilatación
Los procedimientos endoscópicos deben reservarse para los pacientes con estenosis y estenosis que no hayan respondido o lo hayan hecho de forma inadecuada al tratamiento farmacológico previo. Aunque las dilataciones mantienen los síntomas bajo control durante más de un año por término medio, no influyen en el curso de la inflamación subyacente a las estenosis. Además, las dilataciones de cualquier tipo en la EoE se asocian a un riesgo ligeramente mayor de perforación.
Evolución a largo plazo y pronóstico
Basándonos en un estudio observacional a largo plazo, sabemos que la EoE es una inflamación crónica con persistencia de los síntomas y la inflamación durante años. La principal preocupación es la fibrosis del esófago resultante de la inflamación eosinofílica [11]. Esto debería prevenirse definitivamente con una terapia antiinflamatoria precoz. Sin embargo, aún no está del todo claro si todos los pacientes o sólo determinados grupos de riesgo están expuestos al riesgo de cursos de estrangulamiento.
Literatura:
- Furuta GT, et al: Esofagitis eosinofílica en niños y adultos: una revisión sistemática y recomendaciones consensuadas para el diagnóstico y el tratamiento. Gastroenterología 2007;133: 1342-1363.
- Liacouras CA, et al: Esofagitis eosinofílica: Recomendaciones de consenso actualizadas para niños y adultos. J Allergy Clin Immunol 2011; 128: 3-20.
- Straumann A, et al: Historia natural de la esofagitis eosinofílica primaria: seguimiento de 30 pacientes adultos hasta 11,5 años. Gastroenterología 2003; 125: 1660-1669.
- Hirano I, et al: Evaluación endoscópica de las características esofágicas de la esofagitis eosinofílica: validación de un nuevo sistema de clasificación y gradación. Gut 2013; 62: 489-495.
- Dellon ES, et al: Avances en el tratamiento clínico de la esofagitis eosinofílica. Gastroenterología 2014; 147: 1238-1254.
- Straumann A: Tratamiento de la esofagitis eosinofílica: ¿dieta, fármacos o dilatación? Gastroenterología 2012; 142: 1409-1411.
- Molina-Infante J, et al: Eosinofilia esofágica sensible a los inhibidores de la bomba de protones: una entidad que desafía los actuales criterios diagnósticos de la esofagitis eosinofílica. Gut 2016; 65: 524-531.
- Miehlke S, et al: Ensayo aleatorizado doble ciego que compara formulaciones y dosis de budesonida para el tratamiento a corto plazo de la esofagitis eosinofílica. Gut 2016; 65: 390-399.
- Lucendo AJ, et al: La dieta empírica de eliminación de 6 alimentos indujo y mantuvo una remisión prolongada en pacientes con esofagitis eosinofílica del adulto: un estudio prospectivo sobre la causa alimentaria de la enfermedad. J Allergy Clin Immunol 2013; 131: 797-804.
- Molina-Infante J, et al: Dieta de eliminación de cuatro grupos de alimentos para la esofagitis eosinofílica del adulto: Un estudio prospectivo multicéntrico. J Allergy Clin Immunol 2014; 134: 1093-1099.
- Schoepfer AM, et al: El retraso en el diagnóstico de la esofagitis eosinofílica aumenta el riesgo de formación de estenosis de forma dependiente del tiempo. Gastroenterología 2013; 145: 1230-1236.
PRÁCTICA GP 2016; 11(12): 12-15