Las enfermedades cerebrales inflamatorias están causadas por bacterias, hongos, parásitos, virus o priones y se presentan con una amplia variedad de síntomas, muchos de los cuales también pueden estar causados por enfermedades cerebrales no infecciosas. Afortunadamente, el valor informativo de los exámenes neurorradiológicos, especialmente en el campo de la tecnología de RM, ha seguido desarrollándose en los últimos años. En la actualidad, se ha descrito un gran número de signos de imagen relativamente específicos de las enfermedades infecciosas, lo que significa que la neurorradiología se ha convertido en pionera en el diagnóstico clínico.
El siguiente artículo ilustra algunos hallazgos básicos típicos en el diagnóstico transversal de las infecciones del parénquima cerebral para los distintos tipos de patógenos.
Abscesos cerebrales bacterianos
La mitad de los abscesos cerebrales surgen per continuitatem de estructuras adyacentes, entonces sobre todo en el fondo de una sinusitis o una otitis. Una cuarta parte de los abscesos cerebrales se desarrollan por vía hematógena, por ejemplo a partir de una endocarditis bacteriana o una neumonía purulenta. Menos del 50% de los pacientes experimentan la tríada clásica de fiebre, cefalea y déficits neurológicos focales.
Los abscesos cerebrales bacterianos se desarrollan a partir de la cerebritis. Se caracteriza por lesiones borrosas hipodensas en la TC o cambios hiperintensos en la imagen de RM ponderada en T2 con poca o escasa captación de contraste (en los primeros días). En el curso posterior, se desarrolla un absceso cerebral, que debe diferenciarse de otras lesiones que absorben el contraste, principalmente gliomas de alto grado y metástasis.
Un absceso se indica típicamente por una franja hipointensa del absceso en las imágenes ponderadas en T2 (Fig. 1). Se responsabiliza de ello a los radicales libres producidos por los macrófagos en la periferia del absceso. Estos son fuertemente paramagnéticos. A diferencia de los tumores, el borde de este absceso suele ser liso en el exterior. La restricción de la difusión con valores de ADC negativos en la porción quística es relativamente específica dentro del espacio anular que realza el contraste, pero también puede observarse en las metástasis (principalmente en el carcinoma bronquial y de mama). En el examen por resonancia magnética de perfusión, el volumen sanguíneo cerebral regional en la zona del borde receptor del medio de contraste sólo aumenta ligeramente, si es que aumenta, mientras que en los tumores suele haber un aumento significativo. La espectroscopia de RM suele mostrar un aumento del lactato. Con un análisis diferenciado, también se pueden obtener posibles indicaciones del tipo de patógeno (aerobio frente a anaerobio) (Pal et al.). En la parte sólida del tumor no se observa un aumento de la relación colina/ N-acetilaspartato.
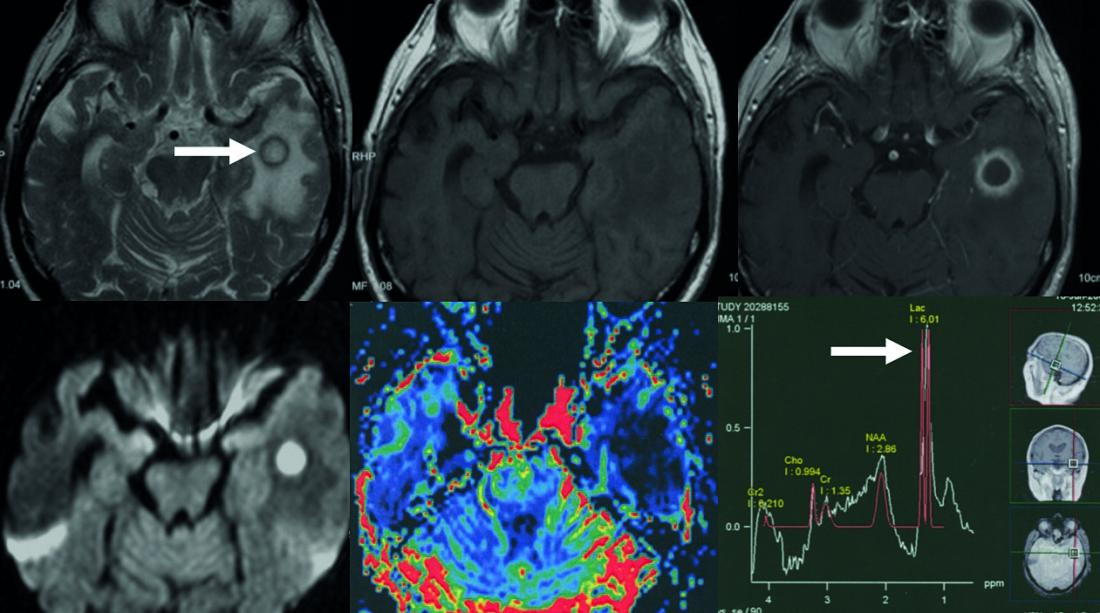
Fig. 1: Absceso cerebral bacteriano temporal
Fila superior: Masa anular con borde hipointenso T2-w (flecha).
T1-w antes y después de la administración del medio de contraste. La franja del absceso que absorbe el agente de contraste es fina y de bordes relativamente suaves. Fila inferior: Difusión restringida en el centro del absceso, mapa del volumen sanguíneo cerebral relativo. La costura del absceso muestra un volumen sanguíneo reducido (el color rojo corresponde a un volumen sanguíneo aumentado).
Neurotuberculosis
En los casos de sospecha de neurotuberculosis, el diagnóstico por imagen es de vital importancia, ya que las pruebas químicas de laboratorio tienen una sensibilidad limitada, los resultados no están disponibles de inmediato y la terapia debe iniciarse rápidamente (Gupta RK, et al.).
Un rasgo característico de la meningitis tuberculosa es un exudado espeso de las meninges en la base del cerebro. Esto se aprecia mejor en las imágenes ponderadas en T1 con contraste (Fig. 2). La hidrocefalia es la complicación más comúnmente observada y suele ser una hidrocefalia comunicante debida a una absorción limitada de LCR. La segunda complicación importante es el infarto cerebral. Están causadas por la afección de las arterias cerebrales basales perforantes. Una tercera complicación es la afectación de los nervios craneales carinales, siendo los más frecuentemente afectados los nervios craneales II, III, IV, VI y VII. La tuberculosis parenquimatosa se caracteriza por granulomas tuberculosos (tuberculomas), lesiones inflamatorias circunscritas de micobacterias rodeadas de una reacción granulomatosa. Estas lesiones suelen localizarse en la zona del borde corticomedular, son hipodensas en la TC e hipointensas en las imágenes nativas ponderadas en T1. Tras la administración de contraste, los granulomas muestran un realce homogéneo (granuloma no caseificante) o un realce anular (granuloma caseificante). El granuloma caseificante puede contener líquido (T2 hiperintenso) o ser sólido (T2 hipo a isointenso). Un absceso tuberculoso puede ser indistinguible de un tuberculoma caseoso con un centro líquido. Normalmente, un absceso es más grande y los pacientes están más gravemente enfermos. El diagnóstico diferencial de la meningitis tuberculosa incluye otras enfermedades infecciosas (sarcoidosis y carcinomatosis meníngea). Los tuberculomas y los abscesos tuberculosos deben diferenciarse principalmente de los tumores cerebrales primarios y secundarios y de otros procesos granulomatosos-infecciosos.
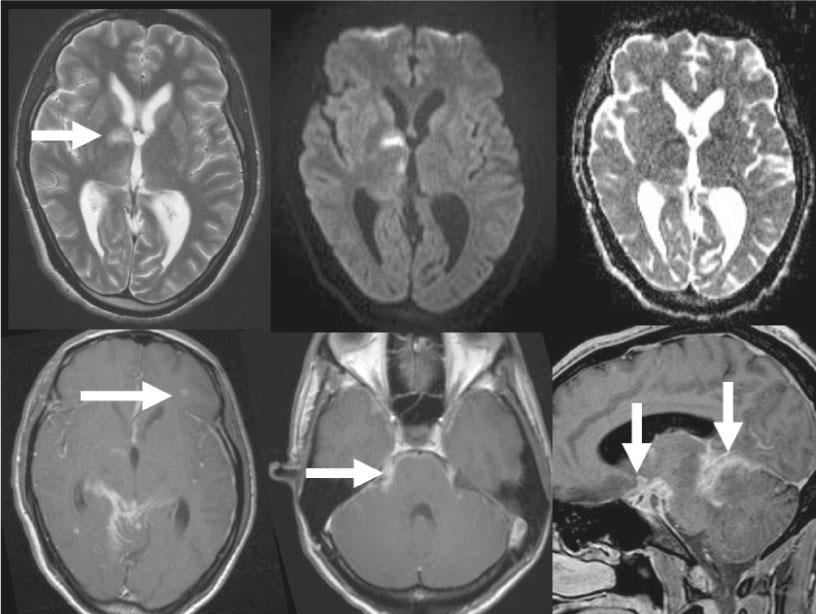
Fig. 2: Neurotuberculosis
Fila superior: imagen T2-w, los espacios internos del LCR son demasiado amplios para una paciente de 24 años, hay hidrocefalia malresortiva incipiente. Infarto agudo hiperintenso en los ganglios basales (flecha), difusión limitada en las imágenes DWI e infarto talámico agudo posterior a la derecha, valores de ADC disminuidos. Imágenes T1-w realzadas por contraste. Fila inferior: Varios tuberculomas, el mayor se encuentra en el lado frontal izquierdo (flecha). Imagen de contraste meníngeo basal, buena visión general en la imagen sagital, imagen de contraste a lo largo del nervio trigémino en ambos lados (flecha).
Encefalitis vírica
Se conocen más de 100 virus causantes de encefalitis o meningoencefalitis. Los hallazgos radiológicos en la encefalitis vírica del adulto son inespecíficos, con edema cerebral focal o difuso en la fase aguda y atrofia focal con gliosis en la fase crónica.
La excepción es la encefalitis por virus del herpes simple tipo 1, que presenta un patrón clásico de afectación del sistema límbico. Tras la infección primaria, el virus se propaga de forma retrógrada al bulbo olfatorio o a lo largo de una rama del nervio trigémino hasta el ganglio de Gasser. La reactivación de la infección latente se ve favorecida por la inmunosupresión. La encefalitis se presenta típicamente como un edema cerebral focal en los lóbulos temporales medial e inferior con extensión a la ínsula y el giro cingulado, dejando expuesto el putamen (Fig. 3). En la mayoría de los casos, se presenta inicialmente un edema cerebral citotóxico. La captación de contraste meníngeo y giral sólo se produce durante el curso de la enfermedad.
Más frecuentemente, se observan hemorragias petequiales, típicamente en la unión córtico-medular.
La encefalitis por VIH se caracteriza por lesiones focales de la sustancia blanca hiperintensas en T2-w, en su mayoría simétricas y confluentes arealmente, que suelen dejar fuera la corteza y las fibras en U (fibras cortas de asociación entre giros adyacentes). En el curso, se produce una reducción lentamente progresiva del volumen cerebral.
La encefalopatía multifocal progresiva está causada por el virus JC (virus Papova). De nuevo, las hiperintensidades focales se producen subcorticalmente, normalmente en el centrum semiovale posterior, y las capas inferiores del córtex y las fibras en U subcorticales se ven afectadas con relativa frecuencia. Esta infección vírica es la infección vírica oportunista más común del SNC en el sida. Además, es importante reconocer esta infección viral como una complicación, especialmente en el contexto de la terapia de la EM con natalizumab.
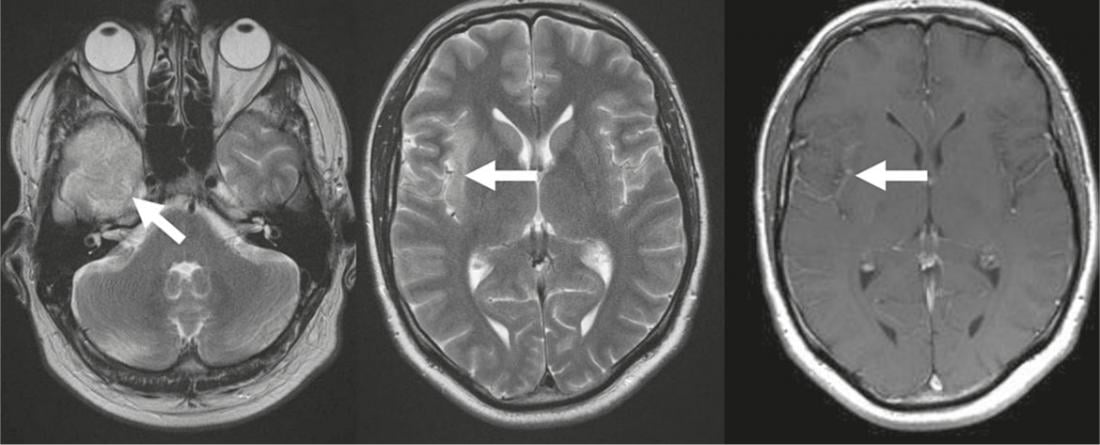
Fig. 3: Encefalitis herpética
Las imágenes T2-w muestran un edema cerebral hiperintenso temporal (flecha) con propagación a la corteza insular (flecha), el putamen no está afectado. T1-w después
Administración de contraste baja captación de contraste giral (flecha).
Enfermedades parasitarias del cerebro
El diagnóstico de las enfermedades inflamatorias parasitarias suele realizarse a partir de una combinación del historial del paciente, incluidas las visitas a las vacaciones, los hallazgos clínicos, las pruebas serológicas y los hallazgos neurológicos.
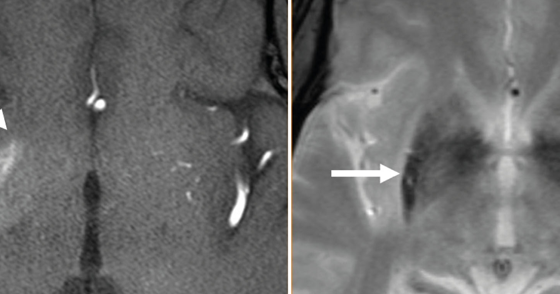
La enfermedad parasitaria del SNC más común en todo el mundo es la neurocisticercosis. El patógeno es la forma larvaria de la tenia del cerdo Taenia solium, y los humanos actúan como huéspedes intermediarios. Se distinguen diferentes estadios de infestación parenquimatosa (vesícula simple, vesícula coloide, nódulo granular). En la fase final, aparecen nódulos calcificados, que pueden detectarse mejor como pequeñas calcificaciones en TC o RM en imágenes ponderadas en T2* (Fig. 4).
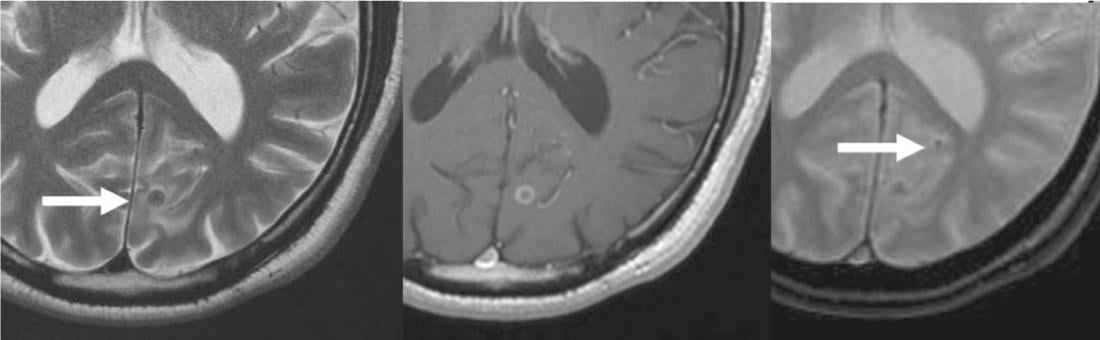
Fig. 4: Neurocisticercosis
Lesión hipointensa T2-w (flecha) occipital corticomedular, con forma de anillo
Imagen de medio de contraste en imágenes T1-w (centro), correspondiente a neurocisticercosis en tercer estadio. En las imágenes T2*-w se diferencia mejor una segunda lesión calcificada de pequeño tamaño (flecha en la imagen derecha), que corresponde a una lesión en estadio cuatro.
Priones
La enfermedad de Creutzfeldt-Jakob (ECJ) está causada por priones. Clínicamente, la infección se caracteriza por una demencia rápidamente progresiva y ataxia cerebelosa. Además de los hallazgos en el EEG y el LCR, la resonancia magnética desempeña un papel importante. Aquí, las hiperintensidades de señal FLAIR y ponderadas en T2 se encuentran característicamente en el cuerpo estriado y en la corteza y el tálamo (Fig. 5). En la forma variante de la enfermedad de Creutzfeldt-Jakob, los cambios son especialmente pronunciados en los tálamos pulvinares (signo pulvinar). Normalmente, las alteraciones de la enfermedad de Creutzfeldt-Jakob van acompañadas de una restricción de la difusión.
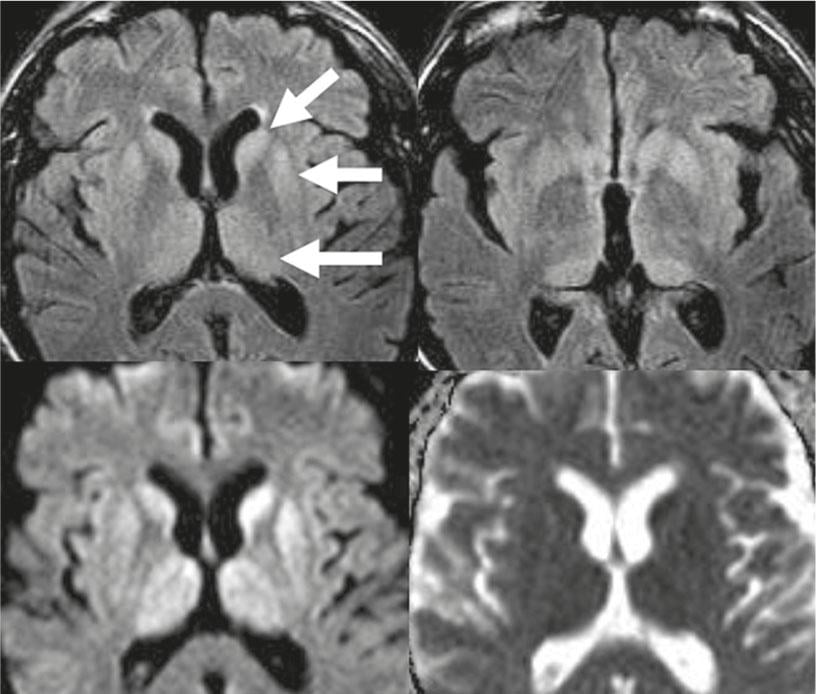
Fig. 5: Enfermedad de Creutzfeld-Jakob
Fila superior: En las imágenes FLAIR-w, hiperintensidades simétricas pronunciadas del núcleo caudado, el putamen y el tálamo (flechas). Fila inferior: Estas lesiones muestran una difusión restringida con valores de ADC disminuidos.
Bibliografía del editor