En cada trabajo y en cada actividad de ocio, está expuesto a posibles fuentes de alérgenos. La historia muestra con un ejemplo concreto lo múltiples que pueden ser las alergias incluso en una actividad absolutamente tranquila como la pesca y lo importante que es explorar todo el entorno y las posibles exposiciones.
El padre de familia Biner (nombre elegido por pura casualidad) estaba sometido a mucha presión como informático, por lo que se decidió por una afición que le “desestresara” de verdad: Pesca. Se gastó una pequeña fortuna en ello. Compró una barca de remos, botas altas, una caña de pescar, semillas de calabaza molidas como cebo, ropa adecuada, libros, un congelador, una red, accesorios… simplemente todo lo necesario. Y pronto entró en acción.
Hasta ahora, no había sido alérgico (salvo una débil fiebre del heno en mayo y junio a las gramíneas). Sin embargo, pronto notó que sus ojos empezaban a lagrimear mientras pescaba, por lo que se abstuvo de hacerlo durante esos meses. Al cabo de unos meses, ya era septiembre y ya no era temporada de polen, le asaltaban estornudos poco después de lanzar el sedal y le costaba exhalar. ¿Qué había ocurrido? Se dio cuenta de que siempre desarrollaba molestias cuando esparcía semillas de calabaza trituradas, pero no cuando utilizaba sólo trozos de carne como cebo. Además, también había desarrollado un síndrome de alergia oral al comer calabacines e incluso un edema de pene la última vez. “Debe de ser eso”, pensó. Así que no más harina de semillas de calabaza, sólo trozos de carne.

Nota: Los cebos para peces, piensos y similares no deben esparcirse contra el viento. La sensibilización por inhalación se produce mucho más fácilmente que, por ejemplo, por ingestión e incluso más fácilmente que la sensibilización de tipo inmediato a través de la piel (contactos repetitivos a través de la piel previamente dañada). Se trata de una sensibilización primaria a la calabaza en un paciente atópico y de una reacción cruzada a alimentos taxonómicamente relacionados (Fig. 1). Teóricamente, también sería posible una alergia a los pepinos y las sandías (Tab. 1).

Dos semanas más tarde, el pescador del barco fue atacado por una abeja y le picó en la mano, la primera picadura desde su infancia (entonces había sido un avispero). Al cabo de 20 minutos, le picaba todo el tegumento, le salían ronchas por todas partes y tenía fuertes náuseas. No se movió, pidió ayuda al otro lado del agua y pudo ser llevado a tierra. “Ahora necesito un alergólogo”, se dio cuenta. El alergólogo tenía una cita libre en cuatro semanas, justo a tiempo para hacer las pruebas serológicas. Éstas mostraron una monosensibilización al alérgeno recombinante y pertinente de la avispa ves v1 3,7kU/l y ves v5 8,5 kU/l y fueron negativas para la abeja (api m1 <0,35 kU/l). Su alergólogo le dijo: “Sr. Biner, no le ha picado una abeja, sino una avispa. En el futuro deberá llevar siempre consigo este kit de emergencia”. Le dio pastillas de emergencia así como un autoinyector de adrenalina y le instruyó sobre su funcionamiento.
De hecho, tres semanas después, el Sr. Biner fue picado de nuevo por una avispa, provocándole esta vez una reacción en 10 minutos con náuseas, urticaria y dificultad respiratoria. Inmediatamente después de la picadura, tomó las pastillas; en cuanto le faltó el aire, utilizó la jeringuilla y recuperó el aliento en unos segundos. Sin prisas, volvió a tierra y pasó una cómoda velada hasta que el asma volvió a atacarle en mitad de la noche, seguido de una visita de urgencia al hospital y un seguimiento hasta la tarde siguiente.
Nota: Las avispas habían sido atraídas por la carne, que ahora se utilizaba como cebo. Normalmente, las avispas pican en la segunda mitad del año, no dejan aguijón. Es típica la sintomatología in crescendo que se produce en el 80% de los alérgicos al veneno de himenópteros si vuelven a ser picados en un plazo de dos años. Además, la anafilaxia siempre se produce en menos de 30 minutos (Fig. 2), lo que significa que las pastillas de emergencia aún no son eficaces. La cetirizina y la levocetirizina sólo hacen efecto después de 25 minutos, la cortisona sólo después de seis horas.
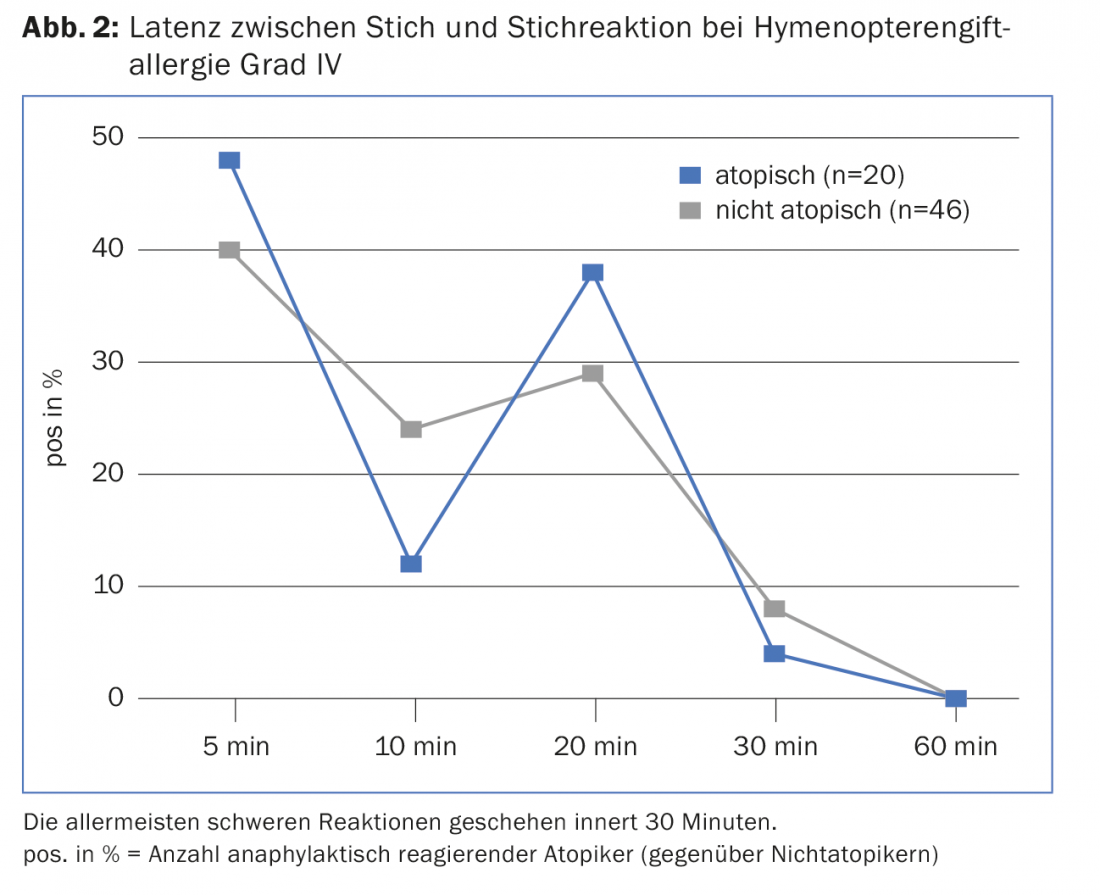
La adrenalina es un salvavidas y, por lo tanto, debe aplicarse inmediatamente en caso de cualquier reacción sistémica. No tan rara es la reacción bifásica en pacientes alérgicos graves, que puede producirse entre 20 minutos y 48 horas después de la primera aplicación de adrenalina. En estos pacientes, especialmente sin desensibilización y con un alto riesgo de sufrir picaduras lejos de la civilización, debe considerarse la posibilidad de llevar dos autoinyectores.
El nivel de IgE específica al veneno de avispa no dice nada sobre el riesgo de alergia. Especialmente en los atópicos, se miden a menudo valores muy elevados, incluso con alergia de grado I, es decir, con sólo una hinchazón local excesiva. Por otro lado, se podría haber hablado de desensibilización en caso de riesgo de exposición en el caso de una alergia de grado II según H.L. Müller. H.L. Müller, pero a más tardar después de una anafilaxia bifásica grave. Las indicaciones para la desensibilización al veneno de abeja/avispa se muestran en la tabla 2. La sensibilización se produjo a través de picaduras de avispones en jóvenes, cuyo veneno está relacionado con el de las avispas.
El Sr. Biner optó por la desensibilización Ultrarush bajo vigilancia en el hospital durante cinco horas. A esto le siguió una terapia de mantenimiento mensual con el médico de cabecera. Todo salió a pedir de boca. Inmediatamente después de la iniciación en Ultrarush, se protegió de las reacciones y, por tanto, volvió al barco. Pero cuando llegó el invierno y el viento fresco sopló en su cara, notó enrojecimiento e hinchazón en la cara y picor generalizado. Ni siquiera las pastillas para la fiebre del heno, que tomaba una o dos veces al día, le ayudaron. Fue a ver de nuevo al alergólogo, que le hizo algunos análisis de sangre y le diagnosticó urticaria por frío. El Sr. Biner debe tomar ahora cuatro antihistamínicos al día. Ya tenía un kit de emergencia.
Nota: La urticaria por frío es una forma de urticaria física que, sin embargo, puede provocar un shock anafiláctico con una exposición adecuada. La mayoría de las veces, los pacientes pueden decir exactamente a qué temperatura comienzan las molestias. El viento aumenta la sensación de frío. La mayor parte de la urticaria por frío es idiopática y dura una media de cuatro años. En raras ocasiones, se encuentra una de las asociaciones enumeradas en la tabla 3. La mastocitosis debe excluirse serológicamente. Existen casos de urticaria catarral familiar con alergia al veneno de avispa.

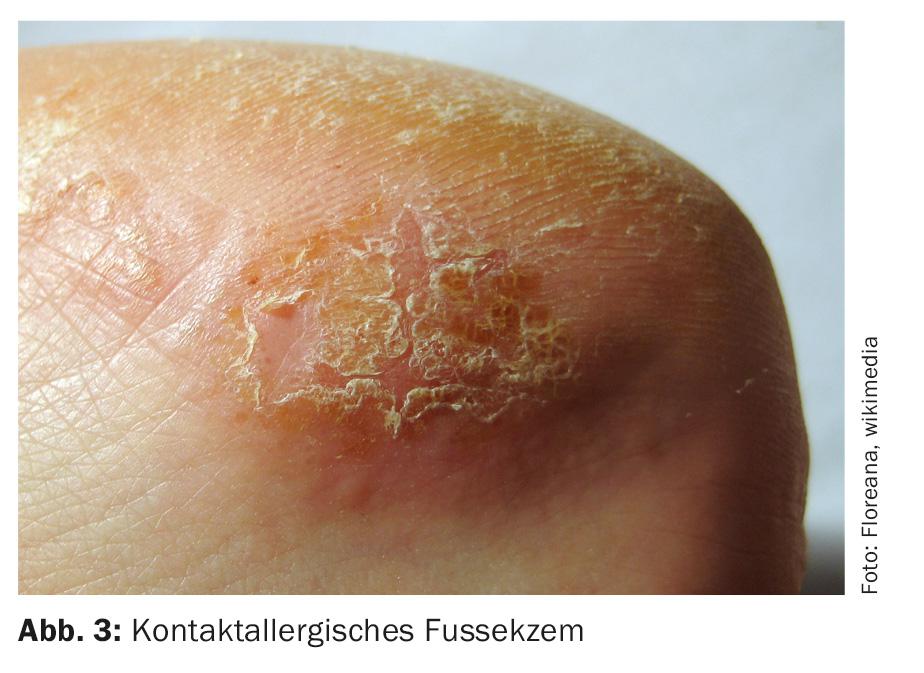
Ahora, bajo cuatro antihistamínicos, el Sr. Biner pescaba mejor. Sin embargo, de repente, le picaban los pies y le salieron crecientes papulovesículas en el interior de ambos pies, que se extendieron hasta las rodillas (incluso después de cambiar las botas de goma). Por lo tanto, se llevó a cabo una búsqueda exhaustiva de alergias de contacto mediante una prueba epicutánea en la consulta del dermatólogo. Se constató una sensibilización de tipo tardío al tiuram y a la mezcla de mercapto, ingredientes del caucho.
Nota: Los posibles alérgenos de contacto con el pie son múltiples y van desde los productos de cuidado, los ingredientes del cuero hasta una amplia gama de ingredientes del caucho (sobre todo vulcanizadores, tab. 4). Los componentes del pegamento y los tintes también pueden ser alérgenos. Las infecciones bacterianas, como la infección del pie por gramnegativos, a veces también provocan un eccema palmoplantar grave. No sólo las botas pueden desencadenar una, sino también las zapatillas de tenis, las sandalias y las chanclas (tab. 4).

El eccema alérgico de contacto del pie (Fig. 3) suele comenzar en la base del dedo gordo y se extiende progresivamente a los demás dedos y al resto del pie.
A las 6 de una calurosa mañana de primavera, el Sr. Biner pescó una trucha asalmonada. Para la cena, sin embargo, necesitaba una captura más. Así que se quedó y almorzó unas horas más tarde un panecillo de sésamo con emmental y mantequilla. Poco después, notó que su respiración se volvía un poco más pesada durante unas dos horas. ¿A qué había reaccionado?
Nota: las alergias al grano y a los cereales son posibles en la alergia al polen de gramíneas. Las reacciones cruzadas/alergias son: Polen de artemisa, mijo, semillas de girasol, trigo sarraceno, sésamo, maíz (poco frecuente), arroz (poco frecuente), cebada (muy poco frecuente), avena (muy poco frecuente), harina de trigo, espelta y centeno (especialmente en contacto comercial, por ejemplo, panaderos).
Pero la segunda captura no tuvo éxito, ni en toda la mañana ni tampoco por la tarde. Hasta que por fin, a las 5 de la tarde, una trucha asalmonada dio un bocado. Ambos pescados se sirvieron después para la cena, que, sin embargo, no le supo igual de bien a su esposa. Le pareció que el pescado estaba demasiado blando. Una hora después de comer, tuvo que vomitar con calambres abdominales, además desarrolló un enrojecimiento pronunciado en la cara y en toda la parte superior del cuerpo con picores. El marido le entregó rápidamente el kit de emergencia. ¿Qué había ocurrido? El médico de urgencias dijo: ¡envenenamiento por pescado!
Nota: La intoxicación por escómbridos es una intoxicación causada por el consumo de ciertos tipos de pescado (peces de la familia de los Scombridae como el atún y la caballa). La carne de pescado es rica en histina libre, por lo que se producen altas concentraciones de histamina en el curso del deterioro por las descarboxilasas, que son las responsables de los síntomas. El deterioro suele comenzar antes de que el pescado se enlate. En la intoxicación por histamina (aminas biógenas), la dosis umbral toxicológica de la carne de pescado es de 100-500 mg/kg. Se producen náuseas, náuseas, diarrea, dolor de cabeza, enrojecimiento de la piel, urticaria y angioedema entre unos minutos y tres horas después de comer el pescado. A menudo se nota ardor en los labios al comer.
Después de eso, el Sr. Biner se hartó de pescar. ¿Y qué ha sido de él? Primero, vendió todas sus cosas (incluida la harina de semillas de calabaza que le quedaba). Como informático, creó entonces una aplicación en la que se puede pescar en alta mar prácticamente en cualquier lugar del mundo, incluidos los peces grandes, con o sin histamina.
Para saber más:
- Reindl J, Anliker MD, et al.: Alergia causada por la ingestión de calabacín (Cucurbita pepo): caracterización de los alérgenos y reactividad cruzada con el polen y otros alimentos. J Allergy Clin Immunol 2000 Ago; 106(2): 379-385.
- Anliker MD, Wüthrich B: Atopia y alergia al veneno de himenópteros. Alergología 1999; 22suppl: 46-47.
- Confino-Cohen R, Goldberg A: Reacciones sistémicas bifásicas inducidas por la inmunoterapia con alérgenos: incidencia, características y resultado: un estudio prospectivo. Ann Allergy Asthma Immunol 2010 Ene; 104(1): 73-78.
- Yu GP, Wanderer AA, Mahmoudi M: Urticaria por frío. En: Mahmoudi M (ed.): Challenging Cases in Allergic and Immunologic Diseases of the Skin. Springer Verlag 2010; 25-42.
- Matthys E, Zahir A, Ehrlich A: Dermatitis alérgica de contacto del calzado. Dermatitis 2014; 25(4): 163-171.
- Thyssen JP, et al.: Exposición al cuero de consumo: una causa no reconocida de sensibilización al cobalto. Dermatitis de contacto 2013 nov; 69(5): 276-279.
- Gruber P, et al.: Papel del esqueleto polipeptídico y de las modificaciones postraduccionales en la reactividad cruzada de Art v 1, el principal alergeno del polen de la artemisa. Biol Chem 2009; 390(5-6): 445-451.
- García Ortiz JC, Cosmes PM, López-Asunsolo A: Alergia a alimentos en pacientes monosensibilizados al polen de Artemisia. Alergia 1996 dic; 51(12): 927-931.
- Palacin A, et al: Anafilaxia a alimentos derivados de la harina de trigo y síndrome de la proteína de transferencia lipídica: papel potencial de la proteína de transferencia lipídica del trigo Tri a 14. Int Arch Allergy Immunol 2010; 152(2): 178-183.
- Moon JS, et al: Aislamiento y caracterización de bacterias productoras de histamina a partir de productos de pescado fermentados. J Microbiol 2013 dic; 51(6): 881-885.
PRÁCTICA DERMATOLÓGICA 2016; 26(3): 6-9











