Los procedimientos reconstructivos tienen como objetivo restaurar el drenaje linfático funcional. La cirugía linfática está indicada en pacientes en los que la terapia conservadora no conduce a un control suficiente de la enfermedad. Fundamentos del trasplante autólogo vascularizado de ganglios linfáticos y clasificación de su eficacia.
La terapia física descongestiva compleja (TFDC) es el patrón oro en el tratamiento de pacientes que sufren linfedema crónico. El objetivo de la terapia conservadora es lograr una “restitutio ad integrum” en el mejor de los casos. La mayoría de las veces, la terapia conservadora ayuda a prevenir la progresión de la enfermedad con infecciones recurrentes (erisipela). Esta terapia sostenida es muy costosa para los pacientes y los terapeutas y a menudo debe llevarse a cabo durante el resto de la vida del paciente [1]. Así pues, ya a principios del siglo pasado se buscaban intensamente enfoques quirúrgicos para el tratamiento del linfedema crónico. Puede hacerse una distinción básica entre los procedimientos de resección y los reconstructivos. Los procedimientos de resección incluyen la escisión radical de la piel/tejido graso subcutáneo enfermo o la reducción del tejido mediante liposucción con terapia de compresión concomitante [2]. Los procedimientos reconstructivos, por su parte, tienen como objetivo restablecer el drenaje linfático funcional. La indicación correcta es crucial: en principio, todos los grados de gravedad del linfedema pueden tratarse quirúrgicamente. Por supuesto, hay que sopesar cuidadosamente los beneficios y los riesgos. La cirugía linfática sólo está indicada en pacientes en los que la terapia conservadora no conduce a un control suficiente de la enfermedad. Kung et al. han publicado recientemente un algoritmo para la indicación de las distintas opciones de terapia quirúrgica [3]. Es importante, en primer lugar, la presencia de vasos linfáticos intactos y, en segundo lugar, si los pacientes han sido sometidos a linfadenectomía y/o prerradiación. En función de la constelación, pueden utilizarse entonces diversos procedimientos de resección o reconstrucción de forma individual o combinada (véase también el artículo “Anastomosis linfovenosas y procedimientos de resección” en este enfoque de formación.
Espectro de la cirugía linfática reconstructiva
La restauración funcional del sistema linfático puede lograrse mediante diversos métodos.
Así que puede
- Los propios vasos linfáticos pueden trasplantarse mediante microcirugía (trasplante de vasos linfáticos) [4],
- Los vasos linfáticos se conectan a las venas mediante microcirugía (anastomosis linfovenosa) [5].
- o se trasplantan paquetes de ganglios linfáticos grasos (con o sin isla cutánea) con vasos linfáticos aferentes y eferentes (trasplante vascularizado de ganglios linfáticos [6]) como una unidad funcional.
Todos los métodos requieren formación microquirúrgica, el trasplante de vasos linfáticos y la anastomosis linfovenosa requieren incluso conocimientos e instrumental supermicrosúrgico, ya que estas técnicas requieren a veces vasos linfáticos con un diámetro aproximado de 0,3 mm para ser anastomosados. A continuación se presenta el trasplante vascularizado de ganglios linfáticos, sus posibles aplicaciones y los resultados esperados.
Trasplante autólogo vascularizado de ganglios linfáticos: conceptos básicos
En el trasplante vascularizado de ganglios linfáticos, se extrae un paquete de grasa y ganglios linfáticos (colgajo “compuesto”) de una zona donante prescindible con un pedículo vascular de suministro y se conecta microvascularmente a la extremidad afectada por el linfedema. En consecuencia, sólo los vasos sanguíneos (arteria y vena) del colgajo de ganglio linfático graso se conectan al lugar receptor. Los vasos linfáticos del injerto deben conectarse espontáneamente en el tejido receptor tras el trasplante. La formación de nuevos vasos linfáticos y la integración funcional de los ganglios linfáticos son estimuladas por factores de crecimiento como el VEGF-C y el VEGF-D [7,8]. Existen dos teorías científicas sobre la eficacia del trasplante de ganglios linfáticos [9]. La “teoría de la mecha linfática” afirma que los vasos linfáticos eferentes del lugar receptor conectan con los vasos linfáticos aferentes de los ganglios linfáticos trasplantados y la linfa puede drenar a través de los canales linfáticos eferentes del injerto. La llamada “teoría de la bomba linfática” postula anastomosis linfovenosas intrínsecas en los ganglios linfáticos trasplantados con una salida al menos parcial de la linfa a través del sistema vascular [10].
Lugares de donación y morbilidad
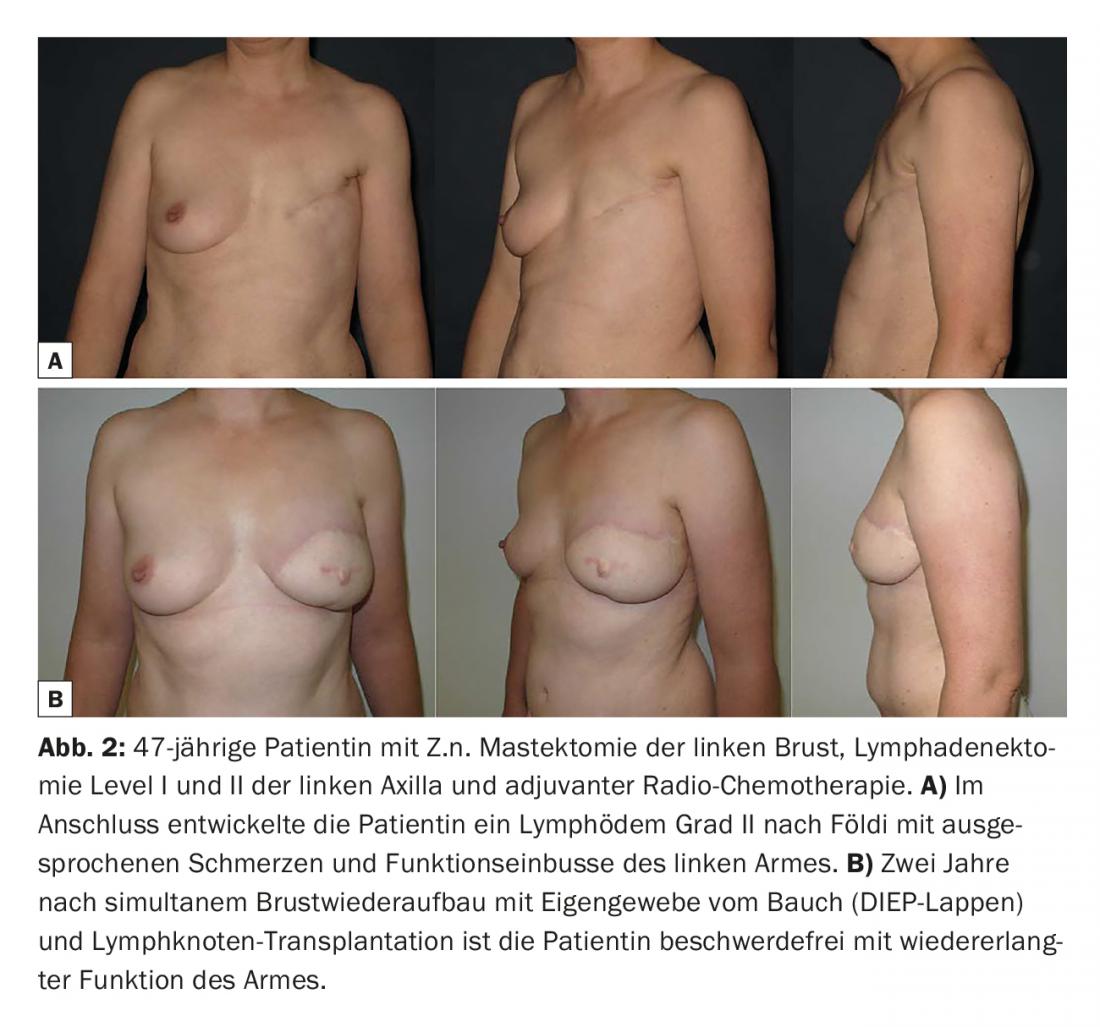
La zona donante más utilizada para el trasplante de ganglios linfáticos es la ingle (Fig. 1) . Los ganglios linfáticos craneolaterales se acaban en la vasa circumflexa iliaca superficialia y se extirpan a continuación. Como este haz de ganglios linfáticos drena predominantemente la parte inferior del abdomen, así como la región glútea, un linfedema iatrogénico y funcionalmente relevante es muy raro [9,11]. Además, la región inguinal lateral es cosméticamente favorable y se caracteriza por un menor riesgo de lesiones nerviosas graves que otras zonas donantes. No obstante, el riesgo de disfunción linfática en el lugar de elevación no es despreciable [12] y debe discutirse detalladamente con la paciente antes de la operación. Una revisión reciente cifraba la tasa total de complicaciones en el lugar de elevación inguinal en un ~10%, de las cuales el linfedema iatrogénico estaba presente en el 1,5% de los casos [13]. Alternativamente, los colgajos de ganglios linfáticos pueden levantarse axilares (nivel I), submentonianos, supraclaviculares u omentales (abiertos o laparoscópicos) para su trasplante. El lugar de elevación inguinal de los ganglios linfáticos permite el trasplante simultáneo de ganglios linfáticos en la axila y la reconstrucción de la mama con tejido autólogo abdominal (colgajo DIEP microvascular o msTRAM; Fig. 2).
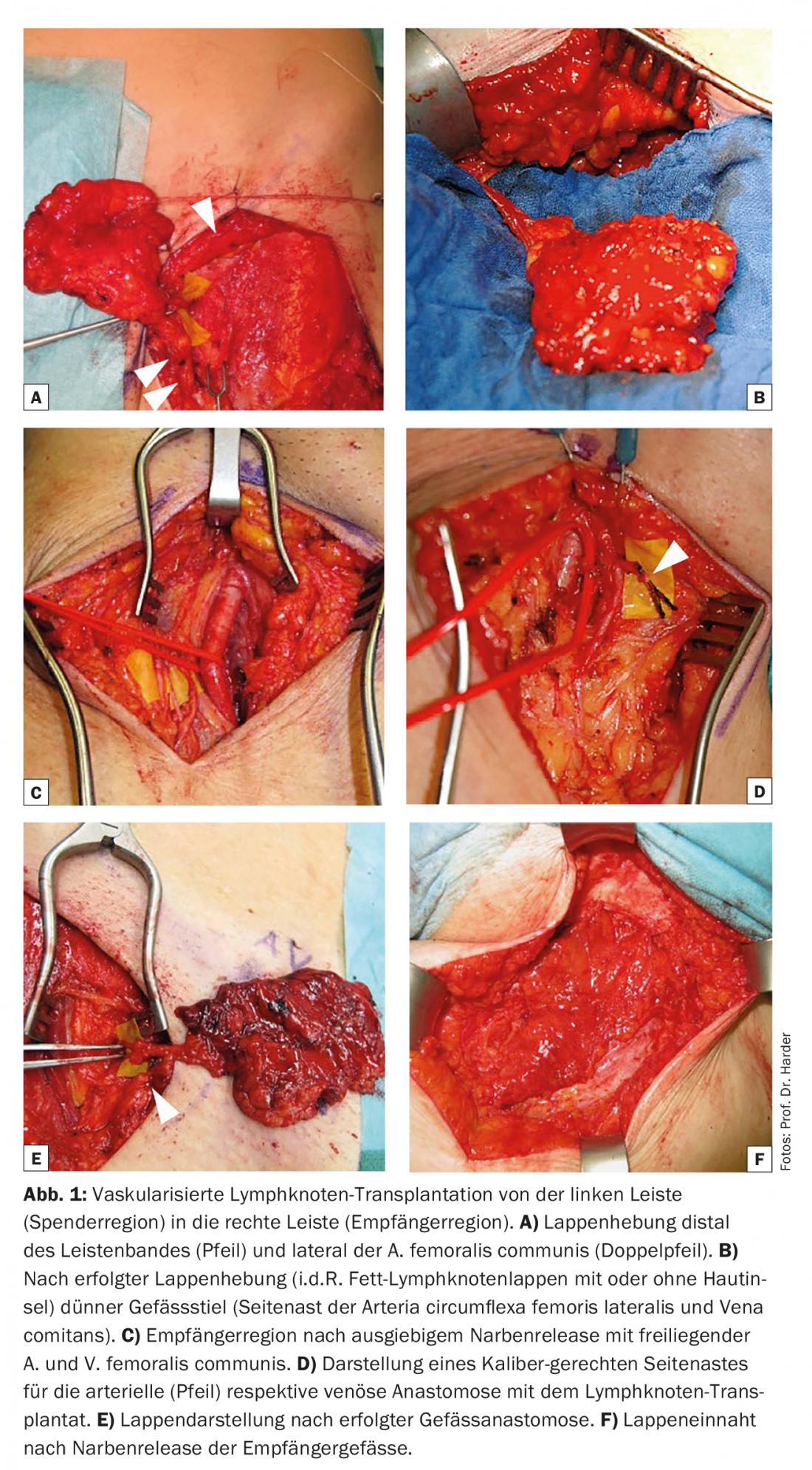
El trasplante de ganglios linfáticos vascularizados es un procedimiento más invasivo que el trasplante de vasos linfáticos o la anastomosis linfovenosa y, lo que es más importante para los pacientes, tiene un mayor riesgo de disfunción linfática iatrogénica con la consiguiente formación de fístulas linfáticas o linfedema en la zona donante.
Importancia de la liberación de la cicatriz
El linfedema, frecuente en nuestras latitudes, suele asociarse a la terapia oncoquirúrgica. Este linfedema secundario es, por tanto, consecuencia de una linfadenectomía realizada previamente y/o de una irradiación de la región ganglionar con cicatrices extensas. Los estudios experimentales demuestran que esta fibrosis tisular es un importante antagonista de la regeneración linfática [14]. Por consiguiente, el tratamiento del linfedema crónico mediante un injerto de ganglio linfático vascularizado sólo puede tener éxito si se reseca radicalmente el tejido cicatricial indurado (liberación de la cicatriz). Esta es la única manera de permitir que el tejido linfático trasplantado forme conexiones linfo-linfáticas en el tejido receptor, que puedan contribuir posteriormente al drenaje linfático.
Eficacia del trasplante de ganglios linfáticos
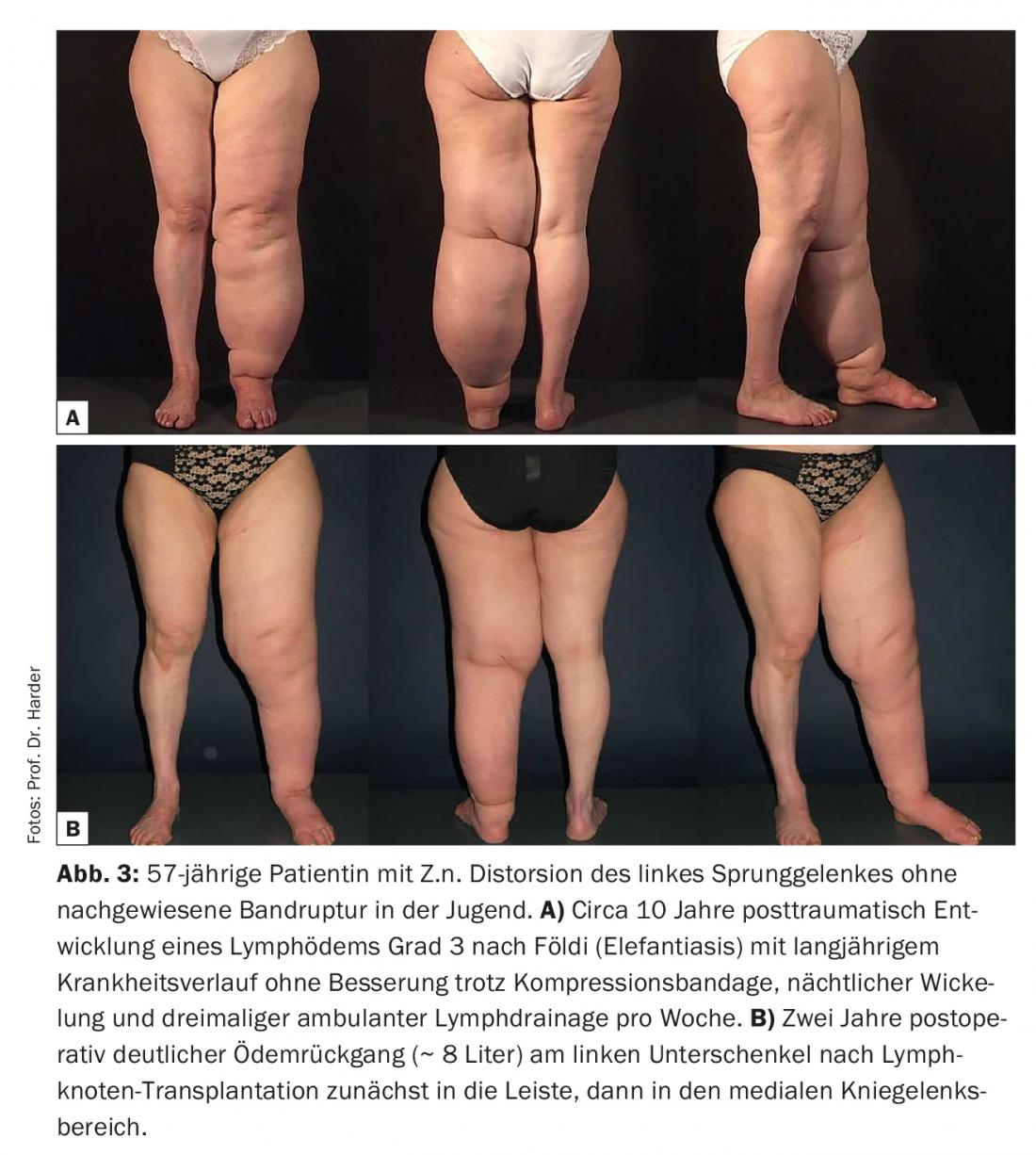
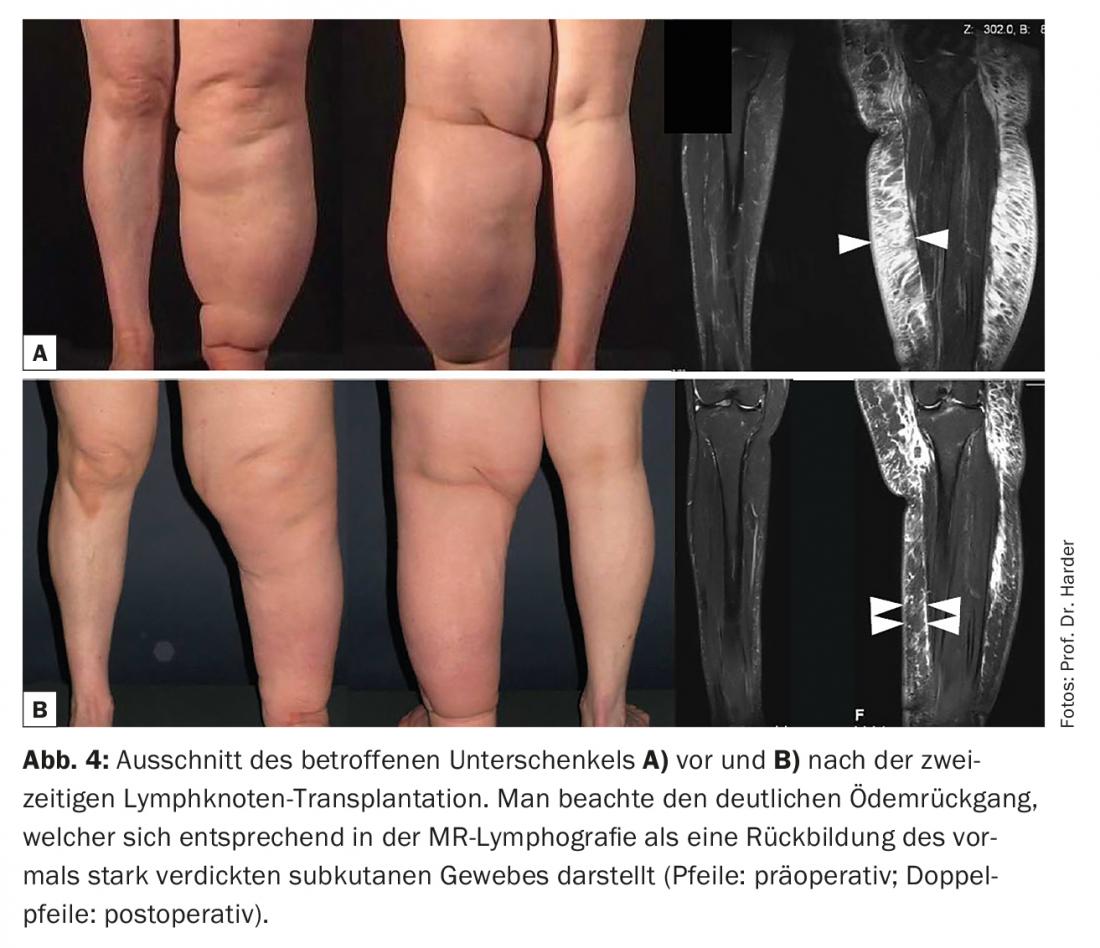
La monitorización del linfedema tras el trasplante de ganglios linfáticos es esencial para la evaluación del procedimiento. Desgraciadamente, existe una amplia gama de métodos de medición diferentes en la literatura. Por ejemplo, los distintos métodos de volumetría indirecta o directa (incluida la medición de la circunferencia, el desplazamiento de agua o el escáner láser), el registro de la tasa de erisipela o los métodos de diagnóstico por imagen (linfocintigrafía, linfografía por RM, linfografía por ICG) se aplican de forma muy diferente. Como consecuencia de esta heterogeneidad, las pocas revisiones existentes sobre el tema son de escaso valor, y sólo los metaanálisis de ensayos clínicos aleatorizados podrán evaluar de forma concluyente los resultados a largo plazo del trasplante de ganglios linfáticos. Por lo tanto, según el estado actual de los conocimientos, dependemos en gran medida de series de casos que demuestren la eficacia del procedimiento. Estudios recientes demuestran que tanto los volúmenes de las extremidades tratadas como la tasa de erisipela pueden reducirse significativamente mediante el trasplante de ganglios linfáticos [15,16]. En una serie personal (Harder Y, Müller D, Machens HG) de ahora unos 90 trasplantes de ganglios linfáticos (68 mujeres; 14 hombres; 5 trasplantes bilaterales y 3 en serie), pudimos demostrar lo siguiente: Reducción de la sensibilidad al clima y de la tasa de infección: 66%; Mejora de la función de las extremidades: 50%; Reducción del grado de compresión de las prendas de compresión: 44%; Reducción de la frecuencia del drenaje linfático: 11%; Interrupción de la DPC: 22%; Reducción del volumen del edema al cabo de cuatro años: 38% (para un ejemplo de caso, véase. Figuras 3 y 4). Estos resultados están en consonancia con un primer estudio aleatorizado que demostró que en el linfedema asociado al cáncer de mama, la combinación de trasplante de ganglios linfáticos/EPC es superior a la EPC sola en términos de reducción de las tasas de edema y erisipela, así como de mejora de la función de las extremidades [17].
Conclusión
El trasplante de ganglios linfáticos vascularizados es una opción de tratamiento prometedora y puede restaurar con éxito el drenaje linfático en pacientes con linfedema crónico. En combinación con medidas conservadoras de compresión bien probadas, el trasplante de ganglios linfáticos puede dar lugar a una reducción considerable del edema. Sin embargo, debe tenerse en cuenta que el procedimiento es técnicamente exigente y presenta cierto riesgo de disfunción linfática iatrogénica con fístulas linfáticas y linfedema en el lugar de elevación.
Mensajes para llevarse a casa
- El linfedema crónico es una afección incapacitante y puede producirse como complicación grave de los tratamientos oncoquirúrgicos.
- En los últimos años, el trasplante autólogo vascularizado de ganglios linfáticos se ha utilizado cada vez más para tratar el linfedema grave.
- La restauración del drenaje linfático espontáneo (funcional) con el propio tejido corporal es un procedimiento potencialmente curativo con unos resultados clínicos iniciales prometedores a largo plazo.
Literatura:
- Shih YC, et al: Incidencia, costes de tratamiento y complicaciones del linfedema tras un cáncer de mama entre mujeres en edad laboral: un estudio de seguimiento de 2 años. J Clin Oncol. 2009; 27: 2007-2014.
- Boyages J, et al: Liposucción para el linfedema avanzado: un enfoque multidisciplinar para la reducción completa de la hinchazón de brazos y piernas. Ann Surg Oncol 2015; 22 (3): 1263-1270.
- Kung TA, et al: Conceptos actuales en el tratamiento quirúrgico del linfedema. Plast Reconstr Surg 2017; 139: 1003e-1013e.
- Baumeister RG, et al: Trasplante microquirúrgico de vasos linfáticos. J Reconstr Microsurg 2016; 32: 34-41.
- Koshima I, et al: Anastomosis linfáticovenular supermicroquirúrgica para el tratamiento del linfedema en las extremidades superiores. J Reconstr Microsurg 2000; 16: 437-442.
- Becker C, et al: Linfedema postmastectomía: resultados a largo plazo tras el trasplante microquirúrgico de ganglios linfáticos. Ann Surg 2006; 243: 313-315.
- Tammela T, et al: Diferenciación terapéutica y maduración de los vasos linfáticos tras la disección y el trasplante de ganglios linfáticos. Nat Med 2007; 13: 1458-1466.
- Lähteenvuo M, et al: Terapia con factores de crecimiento y transferencia autóloga de ganglios linfáticos en el linfedema. Circulation 2011; 123: 613-620.
- Tourani SS: Transferencia vascularizada de ganglios linfáticos: una revisión de las pruebas actuales. Plast Reconstr Surg 2016; 137: 985-993.
- Lin CH, et al: Transferencia vascularizada de ganglios linfáticos inguinales utilizando la muñeca como lugar receptor para el tratamiento del linfedema de las extremidades superiores postmastectomía. Plast Reconstr Surg 2009; 123: 1265-1275.
- Viitanen TP, et al: Función linfática del sitio donante tras la transferencia microvascular de ganglios linfáticos. Plast Reconstr Surg 2012; 130: 1246-1253
- Sulo E, et al: Riesgo de disfunción de los vasos linfáticos del sitio donante tras la transferencia microvascular de ganglios linfáticos. J Plast Reconstr Aesthet Surg 2015; 68: 551-558.
- Scaglioni MF, et al: Revisión exhaustiva de las transferencias vascularizadas de ganglios linfáticos para el linfedema: resultados y complicaciones. Microcirugía 2016, en prensa. doi: 10.1002/micr.30079.
- Avraham T, et al: La radioterapia provoca la pérdida de vasos linfáticos dérmicos e interfiere en la función linfática mediante la fibrosis tisular mediada por el TGF-beta1. Am J Physiol Cell Physiol. 2010; 299: C589-605.
- Ciudad P, et al: Comparación de los resultados clínicos a largo plazo entre diferentes transferencias vascularizadas de ganglios linfáticos: experiencia de 6 años del enfoque de un único centro para el tratamiento del linfedema. J Surg Oncol 2017, en prensa. doi: 10.1002/jso.24730.
- Nguyen AT, et al: Resultados a largo plazo del colgajo linfático omental vascularizado libre mínimamente invasivo para el tratamiento del linfedema. J Surg Oncol 2017; 115: 84-89.
- Dionyssiou D, et al: Estudio de control aleatorizado sobre el tratamiento del linfedema secundario relacionado con el cáncer de mama en estadio II con transferencia libre de ganglios linfáticos. Breast Cancer Res Treat. 2016; 156: 73-79.
CARDIOVASC 2017; 16(5): 16-20











