Según los conocimientos actuales, la enfermedad por reflujo gastroesofágico y la esofagitis eosinofílica son entidades distintas que requieren enfoques terapéuticos diferentes. Esto se subraya especialmente en la directriz S2k actualizada “Enfermedad por reflujo gastroesofágico y esofagitis eosinofílica” publicada este año por la Sociedad Alemana de Gastroenterología y Enfermedades Digestivas y Metabólicas.
La enfermedad por reflujo gastroesofágico (ERGE) y la esofagitis eosinofílica (EoE) son las enfermedades más comunes del esófago y muestran síntomas parcialmente superpuestos [1]. No existe un patrón oro de diagnóstico para probar o descartar la ERGE. En su lugar, se han desarrollado criterios que permiten acotar la probabilidad diagnóstica. El Consenso de Lyon marca el camino. Esto se basa en los hallazgos diagnósticos tanto endoscópicos como funcionales. Especialmente en los pacientes con reflujo refractario, siempre debe considerarse una posible EoE en el diagnóstico diferencial, como se subraya en la directriz.
ERGE vs. EEo
Mientras que la ERGE es una enfermedad inflamatoria del esófago desencadenada por el reflujo patológico del contenido gástrico, la EoE es una enfermedad crónica inmunomediada del esófago caracterizada por síntomas de disfunción esofágica e histológicamente por una inflamación con predominio de eosinófilos. Deben excluirse otras causas sistémicas y/o locales de eosinofilia esofágica [3]. Si la EoE no se trata, existe un alto riesgo de fibrosis esofágica, estenosis y obstrucción del bolo [4–6].
Los hallazgos endoscópicos en la EoE suelen ser conspicuos
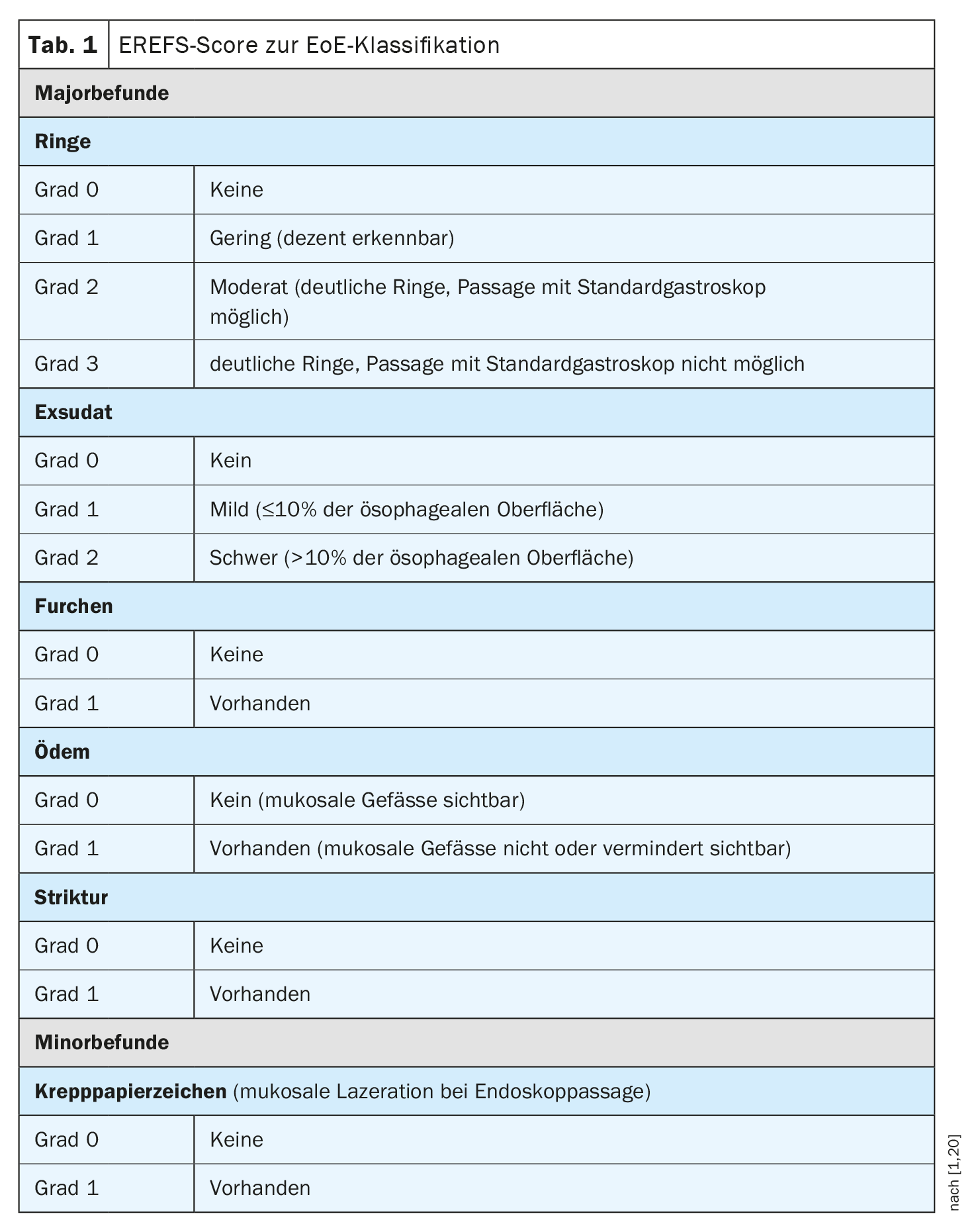
Si los síntomas interpretados inicialmente como ERGE no mejoran con 8 semanas de tratamiento con IBP, está indicado un examen endoscópico. En los pacientes con ERGE, alrededor del 70% de las endoscopias no presentan observaciones [2]. Por el contrario, las anomalías endoscópicas características se detectan en cerca del 90% de los pacientes con EEo. Entre ellos se incluyen cambios estructurales visibles del esófago en forma de exudados blanquecinos, surcos longitudinales, edema de la mucosa, anillos fijos, esófago de pequeño calibre y estenosis, y laceración de la mucosa en el masaje endoscópico (signo del papel crepé). Estas características pueden darse solas o combinadas. La puntuación endoscópica de referencia (EREFS) (Tab. 1 ) debe utilizarse para la evaluación endoscópica de la EE [1]. Se trata de un sistema de clasificación que puede utilizarse para documentar y clasificar sistemáticamente las características histológicas. Se ha demostrado que este sistema de puntuación se correlaciona con la mejora histológica en la EoE [24].
Latencia del diagnóstico: pronóstico desfavorable
En un estudio retrospectivo de 200 pacientes de la cohorte suiza de EoE, se demostró que con el aumento de la latencia del diagnóstico, aumenta la tasa de estenosis esofágicas en la endoscopia índice [4]. Si el diagnóstico se realizó en los dos años siguientes al inicio de los síntomas, se hallaron estenosis esofágicas en el 47% de los casos. Si el diagnóstico sólo se realizaba después de más de 20 años desde el inicio de los síntomas, la tasa de estenosis aumentaba al 88%. En el mayor estudio de cohortes realizado hasta la fecha en los Países Bajos con 721 pacientes (incluidos 117 niños), se observó que la tasa de signos endoscópicos de fibrosis en el momento del diagnóstico era significativamente mayor en adultos (76%) que en niños (39%) [5]. Si el tiempo transcurrido hasta el diagnóstico fue de un máximo de dos años, la tasa de signos de fibrosis en la endoscopia índice fue del 54%. Las tasas de estenosis de alto grado y de obstrucción del bolo fueron del 19% y el 24%, respectivamente. Con un retraso diagnóstico de 21 años o más, estas tasas aumentaron hasta el 52% y el 57%, respectivamente. Basándose en estos datos, se calculó un riesgo de progresión del 9% anual para la enfermedad no tratada [5].
Estrategias terapéuticas recomendadas para la EoE
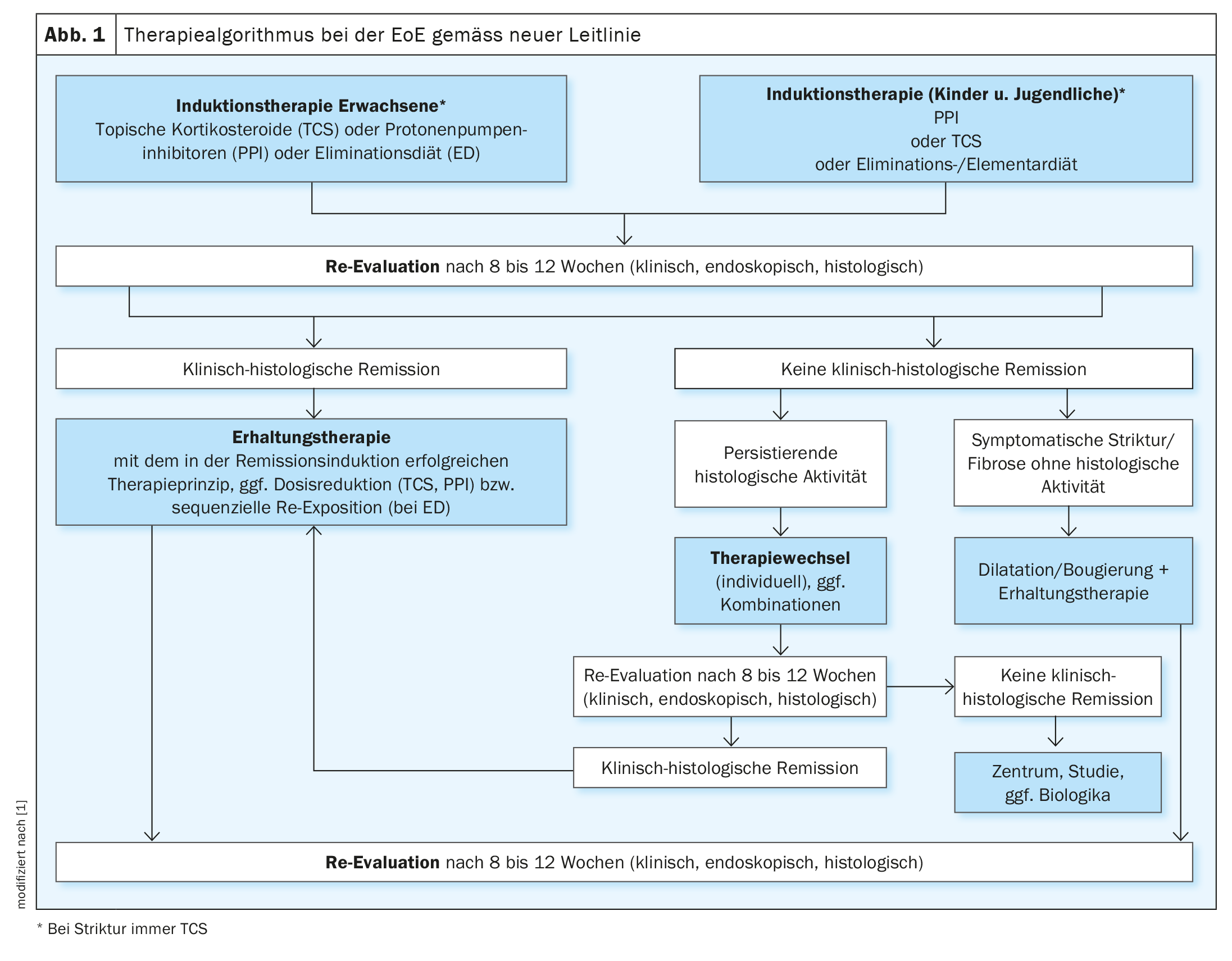
Las directrices europeas y estadounidenses actuales aconsejan que, si se detecta una EEo activa, se inicie una terapia de inducción con el objetivo de lograr una remisión histológica clínica (Fig. 1) [1,3,7]. En adultos, se recomienda la terapia con corticosteroides tópicos. Las opciones de tratamiento alternativas incluyen un IBP a dosis altas o una dieta de eliminación de 6 alimentos. En la directriz de la DGVS, se presenta en detalle la situación actual de las pruebas relativas a estas opciones terapéuticas, incluidos los siguientes resultados de estudios [1]:
- Corticosteroides tópicos: Hasta la fecha, se dispone de 11 estudios doble ciego controlados con placebo sobre el tratamiento inductor de la remisión de la EoE con corticosteroides tópicos en adultos y niños, siete de ellos con budesonida y cuatro con fluticasona [1]. Además, hay cinco ensayos aleatorizados con otros comparadores: Fluticasona frente a prednisolona, fluticasona frente a esomeprazol, suspensión de budesonida frente a nebulizador de budesonida, suspensión de budesonida frente a nebulizador de fluticasona [1]. Además, se dispone de 6 metaanálisis [8–13].
- IBP a dosis altas: En un estudio observacional prospectivo publicado en 2016, se notificó una tasa de remisión clínico-histológica del 33% en 121 pacientes adultos con EEo activa tras 8 semanas de tratamiento con IBP a dosis altas (omeprazol 2× 40 mg diarios) [14]. En un estudio de registro prospectivo publicado en 2020, el análisis provisional de 630 pacientes (554 adultos) tras el tratamiento con IBP mostró unas tasas de remisión histológica del 48,8% (<15 eos/hpf) y del 37,9% (<5 eos/hpf), respectivamente [15].
- Dieta de eliminación: La dieta de eliminación de 6 alimentos elimina los alimentos más comúnmente asociados con las alergias alimentarias, es decir, las proteínas de la leche de vaca, el trigo, la soja, el huevo, los frutos secos y el pescado/marisco. En un estudio retrospectivo en niños, se demostró que hasta el 74% de los pacientes tratados de esta forma mostraban una remisión histológica, pero cuando se reintrodujeron los alimentos individuales mediante nuevas endoscopias, sólo se pudo identificar el alimento desencadenante respectivo en unos pocos pacientes [16,17].
El objetivo de una terapia de inducción exitosa es tanto la remisión clínico-histológica como la mejora de los hallazgos endoscópicos. Después de 8 a 12 semanas, debe realizarse un control adecuado [1].
- Pueden utilizarse cuestionarios validados (por ejemplo, ESAI-PRO, DRQ para adultos, PEES2 para niños) o una escala numérica para evaluar objetivamente los síntomas [21–23].
- Los hallazgos endoscópicos deben registrarse de forma estandarizada utilizando la clasificación EREFS [20].
- Actualmente, sólo la endoscopia con biopsia es adecuada para comprobar la presencia de remisión histológica, ya que los síntomas y los hallazgos endoscópicos suelen correlacionarse mal con la actividad inflamatoria [1].
- Hasta ahora, tampoco existen biomarcadores no invasivos fiables [1].
Tras la terapia de inducción o la remisión: terapia de mantenimiento
En los pacientes con EoE, la terapia de mantenimiento de la remisión debe continuarse una vez alcanzada la remisión clínico-histológica (Fig. 1). La directriz recomienda que su eficacia se revise clínica y endoscópico-histológicamente cada 1-2 años.
En un estudio aleatorizado, controlado con placebo y doble ciego de 28 pacientes publicado en 2011, la terapia de mantenimiento de la remisión con suspensión de budesonida 2× 0,25 mg diarios dio lugar a una tasa significativamente menor de recidiva histológica al cabo de 50 semanas. La tasa de remisión histológica tras 50 semanas fue del 36% con budesonida y del 0% con placebo. Asimismo, la tasa de remisión clínica fue mayor tras 50 semanas en comparación con el placebo, pero no fue estadísticamente significativa [18].
Un estudio europeo de fase III de 204 pacientes adultos con EoE en remisión clínica histológica demostró la eficacia y seguridad del comprimido bucodispersable de budesonida en el mantenimiento de la remisión [19]. En este estudio doble ciego aleatorizado, el criterio de valoración primario de remisión histológica clínica tras 48 semanas de tratamiento con el comprimido de budesonida bucodispersable en la dosis diaria de 2× 0,5 mg o 2× 1 mg se alcanzó en el 73,5% y el 75% de los pacientes, respectivamente (p<0,0001 frente a placebo: 4,4%).
La directriz menciona que hasta la fecha no existen ECA sobre la terapia IBP a largo plazo para la EoE y que hay pocos datos sobre los efectos a largo plazo de una dieta de eliminación.
Literatura:
- Directriz S2k Enfermedad por reflujo gastroesofágico y esofagitis eosinofílica de la Sociedad Alemana de Gastroenterología y Enfermedades Digestivas y Metabólicas (DGVS) – marzo de 2023 – Número de registro AWMF: 021-013. Z Gastroenterol 2023; 61(7): 862-933.
- Gerson LB: Rendimiento diagnóstico de la endoscopia digestiva alta en pacientes con ERGE tratados. Gastroenterología 2010; 139: 1408-1409.
- Lucendo AJ, et al: Directrices sobre la esofagitis eosinofílica: declaraciones basadas en la evidencia y recomendaciones para el diagnóstico y manejo en niños y adultos. United European Gastroenterology Journal 2017; 5: 335-358.
- Schoepfer AM, et al. El retraso en el diagnóstico de la esofagitis eosinofílica aumenta el riesgo de formación de estenosis de forma dependiente del tiempo. Gastroenterología 2013; 145: 1230-1236.e1-2.
- Warners MJ, et al: El curso natural de la esofagitis eosinofílica y las consecuencias a largo plazo de la enfermedad no diagnosticada en una gran cohorte. Am J Gastroenterol 2018; 113: 836-844.
- Shaheen NJ, et al: Historia natural de la esofagitis eosinofílica: una revisión sistemática de la epidemiología y el curso de la enfermedad. Dis Esophagus 2018; 31(8): doy015. doi: 10.1093/dote/doy015.
- Hirano I, et al: Guías clínicas de parámetros de práctica para el tratamiento de la esofagitis eosinofílica del Instituto AGA y el Grupo de Trabajo Conjunto sobre Alergia-Inmunología. Gastroenterología 2020; 158: 1776-1786.
- Chuang M-y, et al: Topical SteroidTherapy for the Treatment of Eosinophilic Esophagitis (EoE): A Systematic Review and Meta-Analysis. Gastroenterología clínica y traslacional 2015; 6: e82.
- Tan ND, Xiao YL, Chen MH: Terapia con esteroides para la esofagitis eosinofílica: Revisión sistemática y metaanálisis. J de Enfermedades Digestivas 2015; 16: 431-442.
- Lipka S, et al: Revisión sistemática con metaanálisis en red: eficacia comparativa de los esteroides tópicos frente a los IBP para el tratamiento del espectro de la esofagitis eosinofílica. Farmacología y terapéutica alimentaria 2016; 43: 663-673.
- Murali AR, et al: Esteroides tópicos en la esofagitis eosinofílica: Revisión sistemática y metaanálisis de ensayos clínicos aleatorizados controlados con placebo. Revista de Gastroenterología y Hepatología 2016; 31: 1111-1119.
- Rokkas T, Niv Y, Malfertheiner P: Un metaanálisis en red de ensayos controlados aleatorizados sobre el tratamiento de la esofagitis eosinofílica en adultos y niños. Revista de Gastroenterología Clínica 2020; 55: 400-410.
- de Heer J, et al: Efectos histológicos y clínicos de diferentes corticosteroides tópicos para la esofagitis eosinofílica: Lecciones de un metaanálisis actualizado de ensayos aleatorizados controlados con placebo. Digestión 2020; 102: 377-385.
- Gómez-Torrijos E, et al: La eficacia de la terapia escalonada en pacientes adultos con eosinofilia esofágica sensible a los inhibidores de la bomba de protones. Farmacología y terapéutica alimentaria 2016; 43: 534-540.
- Laserna-Mendieta EJ, et al: Eficacia del tratamiento con inhibidores de la bomba de protones para la esofagitis eosinofílica en 630 pacientes: resultados del registro EoE connect. Alimentary Pharmacology & Therapeutics 2020; 52: 798-807.
- Kagalwalla AF, et al: Identificación de alimentos específicos responsables de la inflamación en niños con esofagitis eosinofílica tratados con éxito con dieta de eliminación empírica. Journal of Pediatric Gastroenterology & Nutrition 2011; 53: 145-149.
- Kagalwalla AF, et al: Efecto de la dieta de eliminación de seis alimentos en los resultados clínicos e histológicos de la esofagitis eosinofílica. Gastroenterología Clínica y Hepatología 2006; 4: 1097-1102.
- Straumann A, et al: El tratamiento de mantenimiento con budesonida a largo plazo es parcialmente eficaz en pacientes con esofagitis eosinofílica. Clin Gastroenterol Hepatol 2011; 9: 400-409.e1
- Straumann A, et al: Los comprimidos bucodispersables de budesonida mantienen la remisión en un ensayo aleatorizado controlado con placebo de pacientes con esofagitis eosinofílica. Gastroenterología 2020; 159: 1672-1685.e5
- Hirano I, et al: Evaluación endoscópica de las características esofágicas de la esofagitis eosinofílica: validación de un nuevo sistema de clasificación y gradación. Gut 2013; 62: 489-495.
- Schoepfer AM, et al.: Desarrollo y validación de un índice de actividad basado en los síntomas para adultos con esofagitis eosinofílica. Gastroenterología 2014; 147: 1255-1266.e21
- Dellon ES, et al: Development and field testing of a novel patient-reported outcome measure of dysphagia in patients with eosinophilic esophagitis. Aliment Pharmacol Ther 2013; 38: 634-642
- Martin LJ, et al: Las puntuaciones de los síntomas de la esofagitis eosinofílica pediátrica (PEESS v2.0) identifican los correlatos histológicos y moleculares de las características clínicas clave de la enfermedad. J Allergy Clin Immunol 2015; 135: 1519-1528.e8
PRÁCTICA GP 2023, 18(9): 34-36