Después de que se demostrara científicamente la eficacia médica de la trombolisis, se hicieron grandes esfuerzos en EE.UU., Canadá, Australia y la mayoría de los países europeos por mejorar la infraestructura para un tratamiento del ictus lo más precoz posible, interdisciplinar, interprofesional y adecuado a cada nivel. La atención se centra en la mejora de la cadena de rescate y la formación de unidades de ictus y centros de ictus, así como en la creación y ampliación de instalaciones adecuadas para la neurorrehabilitación. Para la prevención, la educación del paciente en cuanto a un estilo de vida saludable es fundamental. En cuanto a la medicación, por ejemplo, hay que procurar un buen control de la tensión arterial y la anticoagulación para la fibrilación auricular.
El ictus es la tercera causa de muerte y la causa más común de discapacidad permanente en la edad adulta. Según las estimaciones, cada año se producen en Suiza unas 16.000 apoplejías cerebrales. Además de la tragedia que supone el destino de cada paciente, el ictus también conlleva unos costes inmensos, ya que sin terapia casi la mitad de los pacientes quedan discapacitados.
Dado el poco tiempo que transcurre entre el inicio de los síntomas y la recanalización efectiva mediante trombólisis intravenosa y/o terapia endovascular, los procesos en la fase de prehospitalización y en la fase aguda en el hospital deben estar bien organizados. Cada minuto es precioso y cualquier pérdida de tiempo debe evitarse a toda costa. Numerosos estudios han demostrado que la mayor parte del tiempo se pierde en la fase de prehospitalización. Los retrasos suelen producirse cuando los pacientes, familiares o transeúntes no reconocen los síntomas del ictus cerebral o no los toman en serio. Por ello, las campañas de información son de vital importancia. En Suiza, son coordinadas principalmente por la Fundación Suiza del Corazón, que ha realizado un excelente trabajo en los últimos años, por ejemplo en el marco de la campaña contra la apoplejía y la campaña HELP. Desgraciadamente, todavía no existe un marco legal para las campañas de concienciación sobre las enfermedades vasculares financiadas por el Estado.
No es infrecuente que también se produzca un retraso debido a los complicados canales de alerta multinivel. Como ha demostrado un estudio de Berna, se pierde menos tiempo en la fase de prehospitalización cuando se da la alarma a través del 144 [1]. Por lo tanto, si se sospecha de un ictus, hay que llamar inmediatamente al 144. En los hospitales, la infraestructura, los procesos y la disponibilidad del personal deben estar bien organizados para evitar pérdidas de tiempo innecesarias tras la llegada a la sala de urgencias. Un registro completo y un análisis regular de la duración desde el inicio de los síntomas hasta la obtención de imágenes y la terapia en la fase aguda son algunas de las tareas más importantes de los centros y unidades de ictus.
Unidades de ictus y centros de ictus
El concepto de las unidades de ictus (UI) consiste en que médicos especializados evalúen al paciente con sospecha de ictus lo antes posible para poder iniciar de inmediato el diagnóstico y la terapia específica. Los pacientes reciben atención interdisciplinar de neurólogos, neurorradiólogos, enfermeras especializadas, internistas, anestesistas, médicos de cuidados intensivos, neurocirujanos y, si es necesario, cardiólogos, cirujanos vasculares y angiólogos en una sala que admite sólo o principalmente pacientes con enfermedad cerebrovascular aguda. Además, debe disponerse de equipos formados de fisioterapia, terapia ocupacional y logopedia.
Además de los tratamientos agudos especializados, también se hace hincapié en el esclarecimiento precoz de la causa del ictus y en la prevención selectiva. También se hace especial hincapié en la información: El cuadro clínico debe comunicarse a los pacientes y familiares de forma comprensible. Numerosos estudios ingleses, escandinavos y estadounidenses han demostrado que este tratamiento especializado interdisciplinar de los pacientes con ictus reduce significativamente la mortalidad y el riesgo continuo de discapacidad. Los tiempos de hospitalización, el riesgo de ingreso en una residencia y los costes totales también podrían reducirse de forma impresionante, ya que el grado de discapacidad de los pacientes al ser dados de alta podría reducirse en general.
El tratamiento en una SU es eficaz para todas las gravedades y todas las edades de los pacientes con ictus [2–4]. También se ha demostrado que una unidad de ictus definida espacialmente es superior a una SU funcional (es decir, el tratamiento por parte de un equipo de ictus que atiende a pacientes con ictus en diferentes salas del hospital).
Un centro de ictus (CE) comprende una unidad de ictus y ofrece todo el espectro de la medicina moderna del ictus las 24 horas del día (neurorradiología intervencionista, cirugía vascular, neurocirugía, cardiología, etc.). Se centra en el tratamiento endovascular del ictus agudo, la revascularización carotídea aguda y la hemicraniectomía descompresiva.
Certificación de unidades de ictus y centros de ictus
El 8 de enero de 2012, el órgano decisorio del acuerdo intercantonal sobre medicina altamente especializada (IVHSM) otorgó el mandato para la certificación de centros y unidades de ictus a la Federación Suiza de Neuro-Sociedades Clínicas (SFCNS)/Comisión de Ictus Cerebral. Este mandato se basa en la decisión del órgano decisorio del IVHSM del 21 de junio de 2011. La SFCNS es la organización paraguas de la neurociencia clínica. A la hora de nombrar la Comisión de Apoplejía Cerebral de la SFCNS, se dio mucha importancia a la inclusión de representantes de los distintos campos de especialización (neurología, neurocirugía, neurorradiología, medicina interna, medicina intensiva).
Los principales objetivos de la certificación son garantizar la calidad de la atención a los pacientes con ictus en Suiza basándose en consideraciones profesionales y asegurar una atención integral a los pacientes con ictus en las redes. Los criterios de certificación se basan en pruebas científicas y tienen en cuenta las directrices de la Organización Europea de Accidentes Cerebrovasculares (ESO) y la Sociedad Suiza de Accidentes Cerebrovasculares (SHG).
Además de la competencia profesional y la infraestructura, se hace especial hincapié en la creación de redes de proveedores de servicios, la organización de la cadena de rescate, así como el tratamiento institucional y las directrices de seguimiento. Se está creando un registro nacional de accidentes cerebrovasculares (Registro Suizo de Accidentes Cerebrovasculares) que, además del control de calidad, identificará las lagunas en la atención.
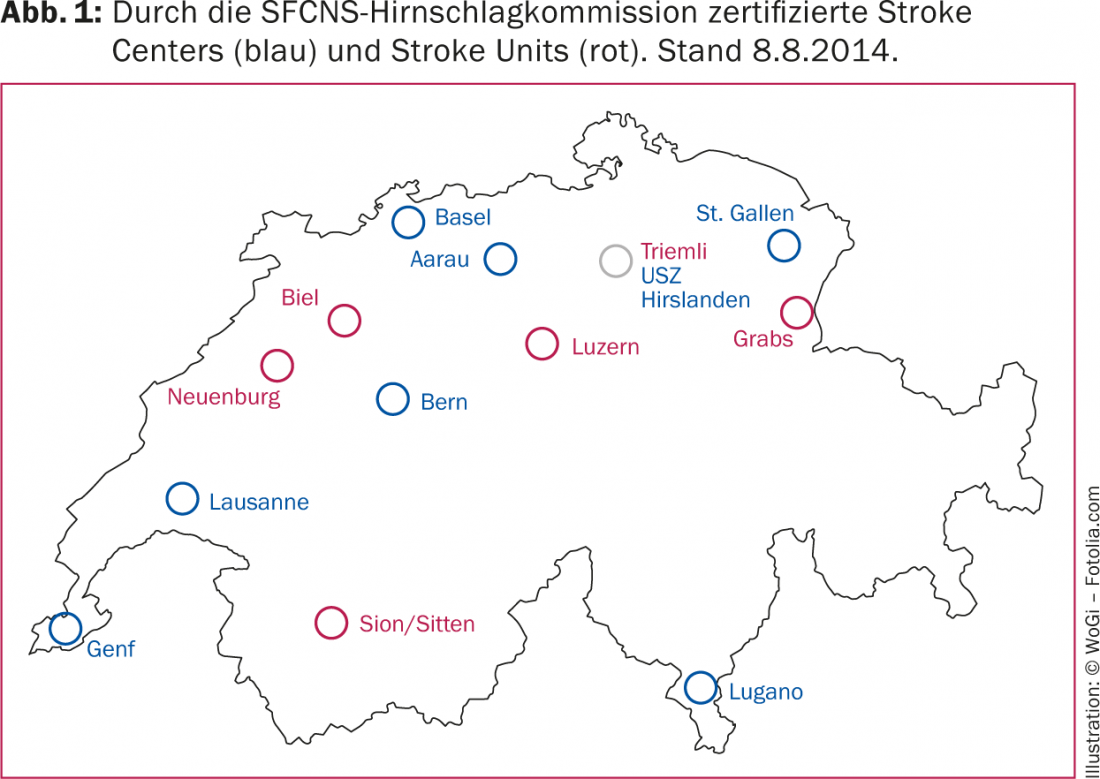
Además, la Comisión de Apoplejía Cerebral de la SFCNS recibió el encargo de documentar la coordinación en el ámbito de la educación y formación continuas, así como en el de la investigación. Entretanto, en Suiza ya se han certificado con éxito ocho centros y seis unidades de ictus (Fig. 1). Muchos otros hospitales están en proceso de certificación o la han solicitado. En la mayoría de las regiones con centros de ictus y/o unidades de ictus certificadas se ha observado hasta ahora una clara mejora de la estructura asistencial. Encontrará información detallada sobre el proceso de certificación en www.sfcns.ch.
Conexión en red
La Comisión de Apoplejía Cerebral de la SFCNS y la Sociedad Suiza de Apoplejía recomiendan que las unidades de apoplejía y los centros de apoplejía suizos formen redes regionales de atención a la apoplejía en consulta mutua [5]. Es importante que participen todas las partes interesadas (proveedores de atención primaria, médicos de urgencias, servicios de rescate, hospitales regionales y clínicas de rehabilitación). La telerradiología y la telemedicina ofrecen la posibilidad de interconectar estrechamente incluso regiones geográficamente remotas con una unidad de ictus y/o un centro de ictus y proporcionarles una buena atención. Esta formación de redes se encuentra en diferentes fases de progreso en Suiza y representa una de las tareas interdisciplinarias más importantes para el futuro.
Prevención
Cuando hablamos de cuidados del ictus, la prevención no debe descuidarse bajo ningún concepto. Como medidas no farmacológicas, se hace hincapié en: un estilo de vida saludable con actividad física regular (por ejemplo, tres veces 30 minutos a la semana), una dieta equilibrada con abundante consumo de fruta y verdura, así como abstenerse de dietas ricas en sal, no consumir nicotina y evitar el sobrepeso. La medicación, el tratamiento óptimo de la tensión arterial y la anticoagulación para la fibrilación auricular pueden reducir significativamente el riesgo de ictus isquémico. Las terapias adicionales con estatinas y antitrombóticos desempeñan un papel importante, sobre todo en casos de ateromatosis pronunciada de las arterias que alimentan el cerebro y tras un ictus. Como ya se ha mencionado, es de gran importancia informar a la población sobre los síntomas del ictus y tomar las medidas de comportamiento adecuadas (“el tiempo es cerebro”) para que la trombolisis pueda aplicarse pronto y a tiempo a los afectados. La educación no debe limitarse a los pacientes mayores o a los grupos de riesgo, ya que los adultos jóvenes con un perfil de riesgo bajo también se ven afectados.
Outlook
Existen grandes esperanzas de que los nuevos trombolíticos y los conceptos más modernos de terapia endovascular, así como la imagen cerebrovascular multimodal, mejoren aún más el pronóstico de los pacientes con ictus. Para garantizar que todos los pacientes puedan beneficiarse de estos avances, el objetivo debe ser proporcionar una atención al ictus integral y adecuada a su nivel. Actualmente se están creando en Suiza numerosas unidades de ictus, a menudo en estrecha colaboración con un centro de ictus ya establecido. Los hospitales regionales sin unidades de ictus y los proveedores de atención primaria también deberían incluirse en las redes. El Registro Cerebrovascular Suizo identificará lagunas en la atención sanitaria y tiene un gran potencial para convertirse en una herramienta importante en el control de calidad y la investigación de los servicios sanitarios en un futuro próximo.
Literatura:
- Agyeman O, et al: Tiempo hasta el ingreso en el ictus isquémico agudo y el AIT. Ictus 2006; 37: 963-966.
- Stroke Unit Trialists’ Collaboration: Organised inpatient (stroke unit) care for stroke (Cochrane Review). La Biblioteca Cochrane 2009; 1.
- Seenan P, Long M, Langhorne P: Unidades de ictus en su hábitat natural: revisión sistemática de estudios observacionales. Ictus 2007; 38: 1886-1892.
- Fuentes B, Diez-Tejedor E: Unidades de ictus: muchas preguntas, algunas respuestas. Int J Stroke 2009; 4: 28-37.
- Lyrer P, et al: Unidades y centros de ictus en Suiza: directrices y perfil de requisitos. Schweiz Med Forum 2012; 47: 918-922.
CARDIOVASC 2014; 13(5): 18-20











