En la consulta de medicina de familia, los pacientes con enfermedades de oído, nariz y garganta también son habituales fuera de la estación fría. Especialmente el goteo nasal y el dolor de garganta forman parte de la rutina diaria de los entrenamientos. El Dr. Mesut Pasha, médico jefe de la Clínica de Otorrinolaringología del Hospital Cantonal de Basellandia, jefe del centro de Bruderholz, da consejos sobre el tratamiento médico de cabecera y sobre cuándo debe consultarse a un otorrinolaringólogo.
La rinitis aguda, también conocida como “resfriado común”, es una infección vírica que se trata sintomáticamente con medidas descongestionantes. Si es necesario debido a alergias, también puede administrarse un antihistamínico H1 o corticosteroides por vía topinasal. No es infrecuente que la rinitis aguda vaya acompañada de sinusitis, ya que la inflamación de las mucosas puede provocar una obstrucción en las entradas de la cavidad sinusal. La acumulación de secreciones conduce a una sobreinfección bacteriana, que requiere una terapia correspondientemente diferente.
También deben diferenciarse las rinitis idiopáticas o vasomotoras. La rinitis no alérgica y no infecciosa es una rinorrea clara recurrente que se produce principalmente con un cambio de ambiente (frío/calor) y la ingesta de alimentos. Una opción de tratamiento basada en pruebas para esta forma de rinitis es la administración de aerosoles nasales que contengan capsaicina y eucalipto. La capsaicina es un principio activo extraído de los pimientos picantes que provoca una regulación a la baja de la expresión del receptor TRPV (Vanilloide Potencial Receptor Transitorio) en las fibras nerviosas sensoriales (fibras nerviosas C). La capsaicina se administra en dosis cortas de tratamiento, normalmente hasta 5× al día. Sin embargo, al utilizarlo hay que tener en cuenta que el principio activo es acre y puede provocar una gran irritación en la nariz, como ardor, estornudos y tos. Por lo tanto, la primera aplicación debe realizarse con anestesia local o con una dosis baja si es necesario. [1]
¿Qué dicen las recomendaciones de EPOS?
En la rinosinusitis aguda no complicada, hasta ahora se han administrado antibióticos sistémicos, medidas descongestionantes y mucolíticos y analgésicos. Con el documento de posición europeo (EPOS) del año pasado, ahora existe un tratamiento más basado en directrices. Por lo tanto, la terapia es sintomática durante los cinco primeros días, si es necesario con corticosteroides topinasal. Sólo a partir de una puntuación de los síntomas de siete, con una escala analógica hasta diez, se administra el tratamiento con amoxicilina. Si no hay mejoría en 48 horas, debe consultarse a un otorrinolaringólogo. No se recomienda la administración de macrólidos, tetraciclinas y cotrimoxazol debido al espectro patógeno y a los efectos secundarios.
En caso de afectación del seno frontal o de terapia previa frustrada, así como de enfermedad subyacente inmunosupresora, la rinosinusitis aguda no complicada puede convertirse rápidamente en rinosinusitis aguda complicada. La terapia primaria consiste entonces en la administración de esteroides topinasales, aminopenicilina con inhibidor de la betalactamasa (si no se dispone de antibiograma), cefalosporina oral o clindamicina con fluoroquinolona si es necesario. Si se producen complicaciones orbitarias adicionales, suele ser necesaria una intervención quirúrgica.
Según EPOS 2020, la rinosinusitis crónica se define como la rinosinusitis crónica con o sin pólipos nasales. Hay que distinguir las inflamaciones debidas a otras enfermedades subyacentes, como la discinesia ciliar, la fibrosis quística, las alergias de tipo I o las enfermedades respiratorias sensibles a la asperina. En la discinesia ciliar y la fibrosis quística, sólo se administra terapia sintomática. En el caso de una alergia de tipo I, debe llevarse a cabo una inmunoterapia específica y/o una abstinencia de alérgenos , mientras que en el caso de enfermedades respiratorias sensibles a la asperina, debe realizarse una desactivación adaptativa o una inducción de tolerancia oral específica.
La rinosinusitis crónica no es un factor de riesgo para el desarrollo de carcinoma sinunasal o carcinoma nasofaríngeo. La inflamación persistente conduce a la inflamación de los senos paranasales. Como resultado de la inflamación, se produce la llamada remodelación de la mucosa. Se forma una biopelícula, que es una posible causa de recidivas y de resistencia a la terapia. Una cura permanente sólo suele ser posible mediante cirugía. No obstante, deben utilizarse corticosteroides tópicos, incluso antes de la cirugía, ya que reducen las posibles complicaciones. En la infancia, los corticosteroides tópicos no están recomendados según EPOS 2020. Sin embargo, la rinopatía gravídica puede tratarse sin dudarlo con los modernos esteroides topinasales. Los procedimientos estándar de tratamiento quirúrgico incluyen la cirugía sinusal endoscópica/microscópica, con el objetivo de restablecer la ventilación de los senos. Es importante operar de forma suave sobre la mucosa, ya que una reducción excesiva del volumen de la concha nasal puede provocar una obstrucción paradójica de la respiración nasal (“síndrome de la nariz vacía”). El tratamiento postoperatorio de seguimiento con inhalaciones y enjuagues nasales también es esencial. Los enjuagues nasales con corticosteroides tópicos han demostrado ser especialmente eficaces, ya que el principio activo tiene un tiempo de contacto más prolongado en comparación con los aerosoles en spray y, por tanto, es más eficaz. Además, se recomiendan soluciones salinas hipertónicas.
Epistaxis: Casi siempre inofensiva, raramente grave
Por regla general, el origen de la hemorragia se encuentra en la zona del tabique nasal anterior, el locus Kiesselbachi. La causa más común es la manipulación de los vasos, por ejemplo por un traumatismo. Sin embargo, también ocurre que la hemorragia se deba a la presión arterial o empeore por la anticoagulación. Entre ellos se encuentran los antiagregantes plaquetarios, los derivados de la cumarina, los anticoagulantes orales directos (ADO) y las heparinas. En el caso de Marcumar, los diagnósticos de coagulación estándar son suficientes. El diagnóstico es más difícil con los DOAK, ya que aún no se dispone de antídotos específicos. Debido a la vida media relativamente corta, en este caso se espera el curso espontáneo con la aplicación simultánea de medidas locales. La terapia depende de la localización e incluye principalmente la compresión de las fosas nasales y la coagulación. Si la hemorragia sigue sin poder detenerse, existe la posibilidad de un taponamiento nasal anterior o posterior. Además, el ácido tranexámico puede utilizarse como aerosol nasal o como tapón nasal impregnado. Si se producen hemorragias nasales graves en niños, también debe descartarse un angiofibroma juvenil. El diagnóstico diferencial también incluye la enfermedad de Rendu-Osler-Weber, para la que las inyecciones de inhibidores de la angiogénesis han demostrado su eficacia.
Amigdalitis generalmente vírica
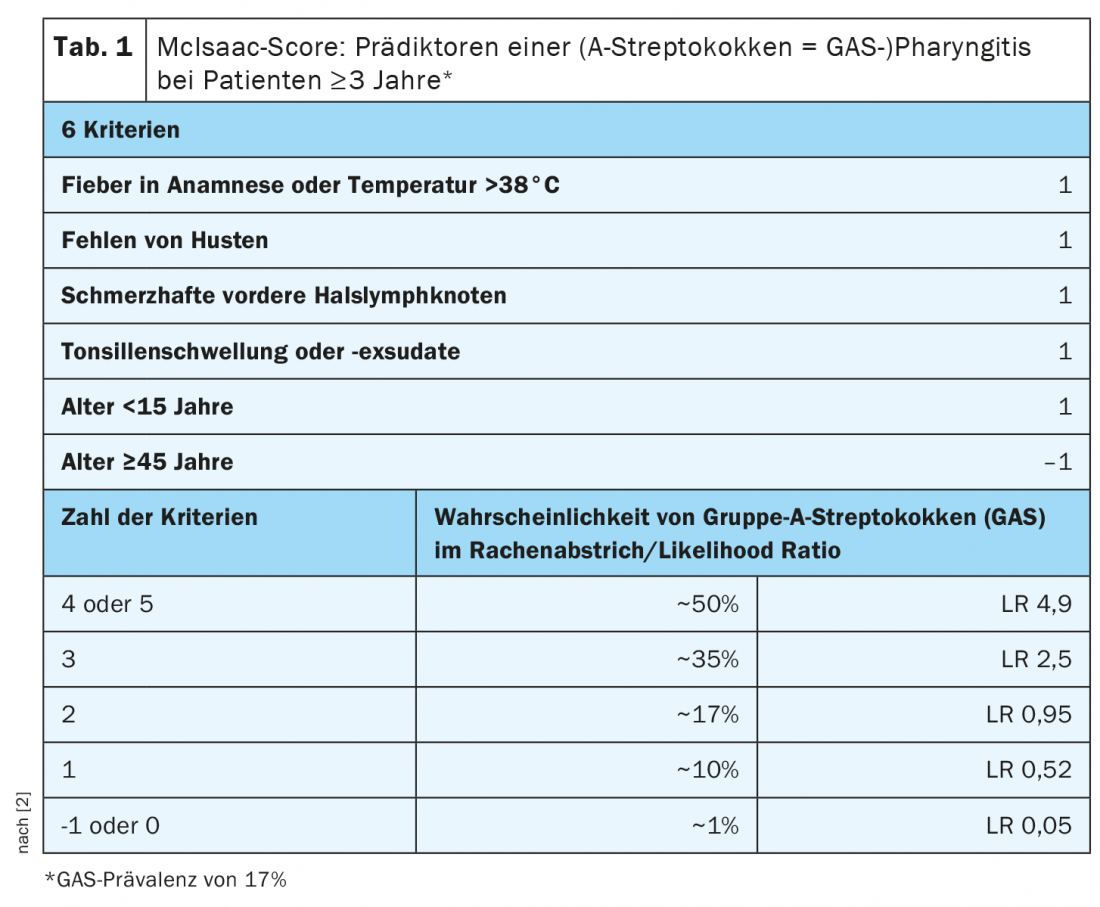
La amigdalitis es una enfermedad infecciosa. La forma aguda está desencadenada en la mayoría de los casos por virus, raramente por bacterias. El tratamiento es sintomático con astringentes, analgésicos y, si es necesario, corticosteroides. En la amigdalitis bacteriana, la puntuación McIsaac es útil para predecir la probabilidad de un cultivo positivo para estreptococos betahemolíticos del grupo A en los pacientes (Tab. 1) [2]. La indicación de la terapia se basa en el riesgo de secuelas amigdalogénicas, como la glomerulonefritis aguda postestreptocócica o la fiebre reumática. Se recomienda la administración de penicilina V durante 7-10 días. En caso de intolerancia a la penicilina, pueden administrarse cefalosporinas o clindamicina durante cinco días como alternativa. Los macrólidos, las tetraciclinas y el cotrimoxazol no están indicados debido a un espectro patógeno y unos efectos secundarios diferentes. El exantema escarlata también puede producirse como resultado de una reacción inmunológica de tipo retardado, contra la exotoxina de los estreptococos betahemolíticos. La escarlatina se caracteriza por una respuesta inmunitaria vigorosa, con enrojecimiento de las mejillas, palidez perioral, una lengua de color baya o frambuesa y un exantema de manchas finas más pronunciado en la ingle. Como terapia se recomiendan los corticosteroides, en concreto 10 mg de dexametasona al día, ya que favorece el síntoma del dolor de garganta.
Enfermedad con síntomas similares
El diagnóstico diferencial incluye la mononucleosis infecciosa, también conocida como fiebre glandular de Pfeiffer, que está causada por el virus de Epstein-Barr. Aquí, además de linfadenitis generalizada, también hay hepatomegalia. La terapia es puramente sintomática. Debe tenerse en cuenta que la administración de amoxicilina o ampicilina puede provocar exantema medicamentoso. Las complicaciones son raras, pero los virus de Epstein-Barr están asociados a numerosas neoplasias malignas y a la fatiga crónica. La amigdalectomía para controlar los síntomas o acortar el curso de la enfermedad no es necesaria a menos que exista obstrucción de las vías respiratorias.
En raras ocasiones se produce la angina plaut Vincenti, causada por una infección mixta de Treponema vincenti y Fusobacterium nucleatum. Clínicamente, la infección se manifiesta como una amigdalitis mayoritariamente unilateral con ulceraciones cubiertas de fibrina de la amígdala palatina. Los impresionantes hallazgos locales suelen ir acompañados de síntomas clínicos relativamente leves.
Indicación de la amigdalectomía frente a la amigdalotomía
Especialmente en la infancia, se observa con frecuencia una hiperplasia amigdalar, que aumenta de volumen tras la confrontación con antígenos. Por regla general, no hay valor de enfermedad, a menos que haya una alteración de la respiración o de la ingesta de alimentos. Entonces debe realizarse una amigdalotomía para reducir el volumen. A diferencia de la amigdalectomía, parte del tejido permanece intacto para que las amígdalas puedan seguir cumpliendo su función en el sistema inmunológico del organismo. La amigdalotomía también tiene una menor tasa de morbilidad postoperatoria y de complicaciones hemorrágicas. Y los antecedentes de amigdalitis aguda tampoco son una contraindicación.
Si, por el contrario, la inflamación de las amígdalas palatinas se produce de forma repetida, se trata de una inflamación vírica o bacteriana. En este caso, debe diferenciarse entre amigdalitis aguda, faringitis aguda o faringoamigdalitis aguda. Según la actual directriz S2k, los frotis faríngeos o los análisis de sangre rutinarios no tienen ninguna consecuencia y la determinación del título de antiestreptolisina (título ASL) tampoco tiene ningún valor. La base para la decisión sobre la indicación de una amigdalectomía es el número de episodios en los últimos 12 meses: En <3 episodios diagnosticados médicamente, la amigdalectomía no es una opción, en 3-5 episodios diagnosticados médicamente, la amigdalectomía es una opción posible, y en ≥6 episodios diagnosticados médicamente, la amigdalectomía es una opción terapéutica. Sin embargo, el efecto sobre los episodios anuales de dolor de garganta es moderado en el mejor de los casos, pero el efecto sobre la calidad de vida tiende a ser positivo.
Literatura:
- Mesut Pasha: El tratamiento de las enfermedades otorrinolaringológicas más comunes en la práctica familiar. Foro de Educación Médica Continua, 08.09.2021.
- www.doctors.today/a/atemwegsinfektionen-antibiotikatherapie-bei-kindern-und-jugendlichen-2155218
- Goadsby, et al: Un ensayo controlado de erenumab para la migraña episódica. N Engl J Med 2017, doi: 10.1056/NEJMoa1705848.
PRÁCTICA GP 2021; 16(10): 32-33