La serología de Lyme o incluso las pruebas PCR (reacción en cadena de la polimerasa) no siempre son necesarias a la hora de diagnosticar la borreliosis cutánea e iniciar el tratamiento. En el eritema migratorio típico, el lema es: no vaya en busca de anticuerpos, sino trátelo directamente. Una terapia antibiótica precoz puede incluso prevenir la seroconversión. Las serologías para la terapia o el control del progreso son inútiles. El Prof. Dr. Martin Hartmann, de Heidelberg, habló sobre el lugar de la serología en el diagnóstico de la enfermedad de Lyme en la reunión anual de 2017 de la SGDV.
El diagnóstico de la enfermedad de Lyme se basa en los hallazgos clínicos (complementados por la historia clínica), en el diagnóstico diferencial y, en ciertos casos, adicionalmente en la serología. Sólo una cuarta parte de los pacientes recuerda una picadura de garrapata. La enfermedad puede tener un curso largo, pero éste varía mucho de una persona a otra. Por este motivo, recientemente se ha distinguido entre dos fases de manifestación de la enfermedad de Lyme cutánea, en lugar de tres etapas como hasta ahora: las primeras manifestaciones de la fase precoz (infección precoz localizada: eritema migrans o, en caso de mayor duración, eritema crónico migrans, linfocitoma por Borrelia; infección precoz diseminada: eritemata migrantia múltiple) y la fase tardía (infección tardía de la piel: infiltración edematosa y acrodermatitis crónica atrofiante) [1]. La serología es más importante y también más fácil en la fase tardía, dijo el ponente.
Eritema migrans: típico o atípico, raramente múltiple
Tras la picadura de la garrapata, la bacteria Borrelia permanece en la zona del lugar de entrada durante aproximadamente una semana. Entonces comienza el enjambre, que se manifiesta como eritema migrans. Si los agentes patógenos han penetrado en la sangre, es posible realizar pruebas serológicas. El eritema migratorio agudo o crónico comienza en las cuatro semanas siguientes a la picadura de la garrapata (por término medio, entre siete y catorce días después) y se extiende. Puede presentar una sensibilidad marginal y puede ser facultativamente pruriginosa o dolorosa. A menudo se localiza axilar, inguinal o poplítea. Pueden aparecer síntomas generales como fiebre, mialgia, artralgia, fatiga. Dado que en Norteamérica se encuentran bacterias de Borrelia diferentes a las de Europa, la clínica es diferente en los dos continentes. La subespecie Borrelia burgdorferi sensu stricto, que se da en EE.UU., es “artritogénica”, mientras que las subespecies patógenas humanas Borrelia afzelii y Borrelia garinii, que se dan con más frecuencia en Europa, son “dermotrópicas” y “neurotrópicas” respectivamente. En Europa, la borreliosis de Lyme se manifiesta en un 80-90% como borreliosis cutánea y en un 10-20% en otros órganos [1].
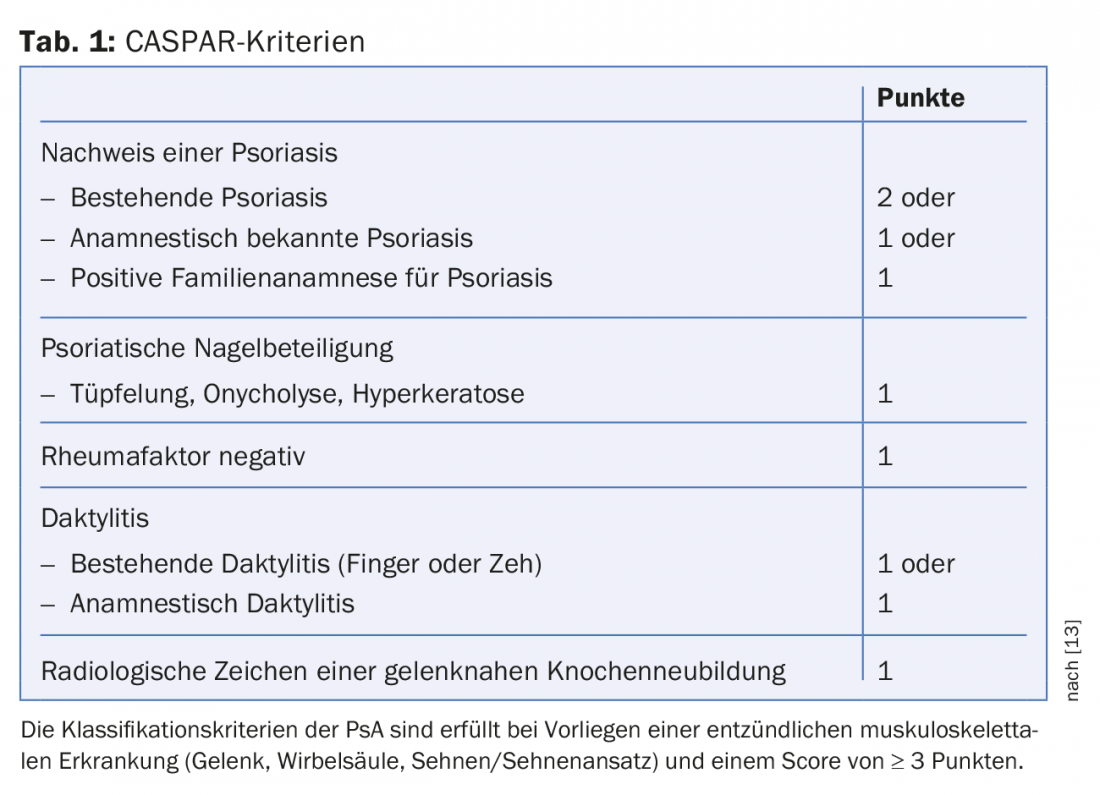
Si la clínica es típica, la serología no es necesaria, ya que es importante tratar tanto si la serología es positiva como negativa. El eritema migrans es típico en el 60%. En los hallazgos atípicos, que son relativamente frecuentes, o en los eritemas migratorios múltiples, que son relativamente raros (en el 5-20%), debe realizarse una serología para confirmar el diagnóstico o encontrar otro diagnóstico diferencial (por ejemplo, erisipela, dermatomicosis). El diagnóstico del eritema migratorio se resume en la tabla 1. La PCR o el cultivo están indicados como investigaciones complejas y costosas en cuadros clínicos atípicos y pacientes serológicamente negativos, así como en pacientes con inmunosupresión.
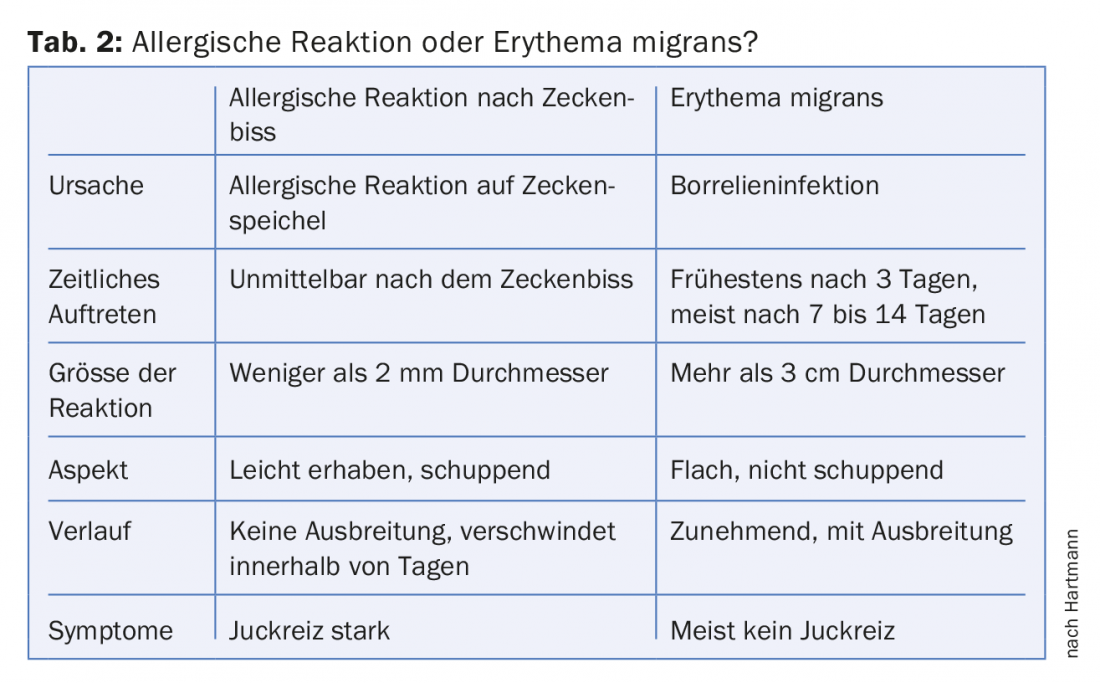
El linfocitoma borreliforme (linfadenosis cutis benigna) es más raro que el eritema migrans y aparece sobre todo en niños en el lóbulo de la oreja. Los nódulos lívidos de color parduzco aparecen semanas o meses después de la infección y pueden persistir durante meses. El linfocitoma suele estar causado por la Borrelia afzelii. También se producen reacciones alérgicas a la saliva de las garrapatas tras la picadura. Estas reacciones cutáneas aparecen poco después de la picadura de la garrapata, no se extienden y producen mucho picor (tab. 2).
Aspectos prácticos de la serología de la borrelia
Los anticuerpos contra la Borrelia se encuentran con frecuencia en la población. La seroprevalencia aumenta con la edad y depende del riesgo de exposición. En Suiza, es del 10% entre los donantes de sangre, del 26% entre los orientadores y del 35% entre los trabajadores forestales. La respuesta inmunitaria a la Borrelia varía mucho de un individuo a otro. En las primeras semanas, la serología sigue siendo negativa. Los anticuerpos IgM específicos aparecen en el suero entre dos y tres semanas después de la infección, los anticuerpos IgG entre cuatro y seis semanas después de la infección. No hay diferencia entre la infección activa y los pacientes seropositivos. Por lo tanto, una serología positiva no significa que el paciente tenga la enfermedad de Lyme. Un control serológico no es posible ni necesario. La respuesta serológica a la terapia varía mucho de un individuo a otro y suele ser muy lenta. Una serología positiva como diagnóstico de laboratorio no tiene consecuencias terapéuticas sin la clínica correspondiente, subrayó el ponente. Los anticuerpos IgM positivos aislados suelen representar un resultado falso positivo. Por lo tanto, los anticuerpos IgM positivos sin síntomas clínicos no son una indicación de terapia. Los anticuerpos no protegen contra la reinfección. El tratamiento precoz del eritema migratorio puede prevenir la seroconversión. La terapia profiláctica directamente después de una picadura de garrapata no merece la pena debido al bajo riesgo de infección y enfermedad, dijo el ponente. Son positivas para Borrelia el 20% de las garrapatas adultas, el 10% de las ninfas y el 1% de las larvas.
La serología es positiva en las infecciones tardías, causadas en su mayoría por Borrelia afzelii, y no suele suponer un problema. En la enfermedad de Lyme tardía de la piel, pueden formarse eritemas lívidos reticulares e infiltrados unilaterales o simétricos en las extremidades o la cara. Puede haber una atrofia creciente con pérdida de pelo (acrodermatitis crónica atrofiante) o nódulos fibrosos en los codos o las rodillas.
Fuente: Key Lecture 3 “Borrelia: Diagnostics in Practice”, conferencia de Martin Hartmann, Heidelberg, 99ª Reunión Anual de la SGDV, Berna, 8 de septiembre de 2017.
Literatura:
- Borreliosis cutánea de Lyme. Directriz de la Sociedad Dermatológica Alemana, 2016, www.awmf.org
PRÁCTICA DERMATOLÓGICA 2017; 27(5): 40-41











