La esclerosis múltiple (EM) no tiene efectos negativos sobre la fertilidad, el embarazo, el desarrollo fetal y el parto. Después del parto hay un 30% más de riesgo de recaída, aunque esto depende de la tasa de recaída antes del embarazo. Durante el embarazo, la tasa de recaídas tiende a reducirse. Las terapias inmunomoduladoras e inmunosupresoras están contraindicadas durante el embarazo y la lactancia y deben suspenderse.
La esclerosis múltiple (EM) es la enfermedad neurológica más común en la edad adulta joven (suele aparecer entre los 20 y los 30 años) con el riesgo potencial de discapacidad futura. Más de dos millones de personas en todo el mundo padecen EM, y las mujeres tienen entre tres y cuatro veces más probabilidades de verse afectadas que los hombres. Por lo tanto, la cuestión del deseo de tener hijos y del embarazo en relación con su EM desempeña un papel central para las pacientes con EM. Los puntos de vista históricos que desaconsejaban el embarazo o incluso el aborto, pero también una educación insuficiente, han hecho que hasta no hace mucho las pacientes con esclerosis múltiple decidieran no quedarse embarazadas (o se les instara a hacerlo) a pesar de querer tener hijos. Mientras tanto, ocurre exactamente lo contrario: no se debe desaconsejar a ninguna mujer su deseo de tener hijos por motivos relacionados con el diagnóstico de EM. Por otro lado, se informa a las pacientes de que no existen efectos negativos de la EM en el feto, que el (tipo de) parto puede tener lugar según los deseos de la paciente y que, a la inversa, el embarazo no tiene ningún efecto negativo en la evolución posterior de la EM. El embarazo o los embarazos pueden incluso influir favorablemente en la evolución posterior de la EM.
Aspectos neuroinmunológicos del embarazo
En el transcurso del embarazo, también se produce un cambio en el estado inmunológico femenino. Esto se debe a factores maternos, fetales y placentarios que conducen de una respuesta inmunitaria materna dominada por las células a una inmunidad humoral reforzada durante el embarazo. Esta “inmunosupresión fisiológica” garantiza que el feto, que presenta factores inmunológicos extraños para la madre, no sea rechazado por el sistema inmunitario materno. Las enfermedades autoinmunes cuya patogénesis está causada predominantemente por el aparato efector celular del sistema inmunitario, como la EM, suelen mostrar un mejor curso durante el embarazo. Por el contrario, las enfermedades en las que predomina una respuesta inmunitaria humoral, como las enfermedades del espectro de la neuromielitis óptica, tienden a empeorar durante el embarazo.
Influencia de la esclerosis múltiple en la fertilidad y el embarazo
En principio, la EM no afecta a la fertilidad de la mujer. Aunque a primera vista las mujeres con EM tienen menos hijos por término medio que las mujeres sanas, es más probable que esto se deba a que las pacientes con EM tienen a veces una sexualidad/percepción del cuerpo alterada y, por otro lado, temen no poder cuidar adecuadamente de su(s) hijo(s) en el futuro.
La esclerosis múltiple no tiene ningún efecto negativo sobre el feto, el embarazo y el parto. El riesgo de, por ejemplo, aborto espontáneo, malformación fetal, parto prematuro o complicaciones neurológicas durante el embarazo (como la eclampsia) no se ve definitivamente incrementado por el SM. El modo de parto (ya sea espontáneo o por cesárea) puede elegirse enteramente según los deseos de la mujer (o, si es necesario, por razones obstétricas) – aquí tampoco hay restricciones fundamentales, como con cualquier otra mujer.
Influencia del embarazo en la evolución de la esclerosis múltiple
Numerosos estudios detallados han demostrado una disminución significativa de la frecuencia de los episodios de la enfermedad durante el embarazo, pero también un aumento en los tres primeros meses tras el nacimiento. Los estudios mencionados anteriormente (pero también la experiencia clínica diaria) demuestran que las recaídas de la enfermedad durante el embarazo se reducen casi un 100% de un trimestre a otro, lo que significa que las recaídas de la enfermedad durante el embarazo son extremadamente improbables. Además, se pudo demostrar que la evolución posterior de la EM (tasa anual de recaídas y grado de discapacidad) no se veía influida negativamente por el embarazo, las medidas obstétricas (por ejemplo, la anestesia epidural o la cesárea) o la lactancia. Por el contrario, las mujeres con un embarazo posterior al inicio de su EM parecen tener un menor riesgo de EM crónica progresiva secundaria.
Sin embargo, todos estos efectos positivos se ven contrarrestados por un aumento de la actividad inflamatoria de la EM en el periodo posparto: En los tres primeros meses tras el nacimiento, aproximadamente un tercio de los pacientes con EM sufren un nuevo brote de la enfermedad. Sin embargo, después de cuatro a seis meses, este riesgo de recaída vuelve a reducirse al nivel anterior al embarazo. Parece que la frecuencia de las recaídas antes del embarazo determina el riesgo de recaídas después del parto, lo que significa que sólo cabe esperar una recaída en los tres meses posteriores al parto si la frecuencia de las recaídas ya era alta antes del embarazo.
Diagnóstico de esclerosis múltiple durante el embarazo
La manifestación inicial de la EM en el embarazo es muy poco frecuente y la presentación clínica entonces no difiere de la de las pacientes no embarazadas.
Si aparecen síntomas típicos de EM en una mujer embarazada, deben iniciarse las medidas diagnósticas habituales (IRM, diagnóstico del LCR). Aunque la exploración por RMN nativa se considera un método seguro en el embarazo y no se han demostrado efectos perjudiciales para el feto, debe desaconsejarse el uso de agentes de contraste. El medio de contraste es placentario y, por tanto, puede entrar en la circulación sanguínea del feto y en el líquido amniótico.
Terapias específicas para la EM durante el embarazo
Las terapias actuales para la EM pueden dividirse en tres grupos: Los corticosteroides para tratar la recaída aguda de la EM, las terapias de intervalo modificadoras de la enfermedad (inmunomoduladoras e inmunosupresoras) para prevenir las recaídas y la progresión de la enfermedad, y las terapias sintomáticas para mejorar los síntomas existentes de la EM.
Terapia de la recaída aguda de la enfermedad: La metilprednisolona, la terapia estándar para el tratamiento de las recaídas agudas de la EM, también puede utilizarse en el embarazo según el régimen habitual (3×1000 mg de metilprednisolona iv en tres días consecutivos).
No existen estudios que hayan investigado específicamente el tratamiento de pacientes embarazadas con EM con corticosteroides, pero su uso a corto plazo se considera seguro. Hasta ahora, los efectos teratogénicos sólo se han demostrado en estudios con animales y el riesgo en humanos, aunque no se excluye, parece ser extremadamente bajo.
Terapias de intervalo inmunomoduladoras/supresoras: Según la información del producto, todas las terapias de intervalo (a excepción del acetato de glatiramero y el natalizumab) están contraindicadas en el embarazo. Sin embargo, es importante que la futura madre sepa que, de todos modos, la terapia de intervalo durante el embarazo sólo es necesaria en casos excepcionales extremadamente raros, ya que el propio embarazo tiene un efecto protector con respecto a nuevas recaídas durante la gestación (véase más arriba).
El riesgo de un medicamento que debe tomarse durante el embarazo viene determinado por la denominada “categoría de riesgo para el embarazo” de la FDA (=Administración de Medicamentos de EE.UU.) (Tab. 1). En concreto, esto significa que algunas terapias de intervalo deben interrumpirse ya cuando se planea el embarazo, mientras que otras pueden administrarse hasta el inicio del embarazo o, en casos excepcionales, incluso durante el embarazo. (Tab.2). Esto es relevante en la práctica porque la mitad de los embarazos no suelen ser planificados.

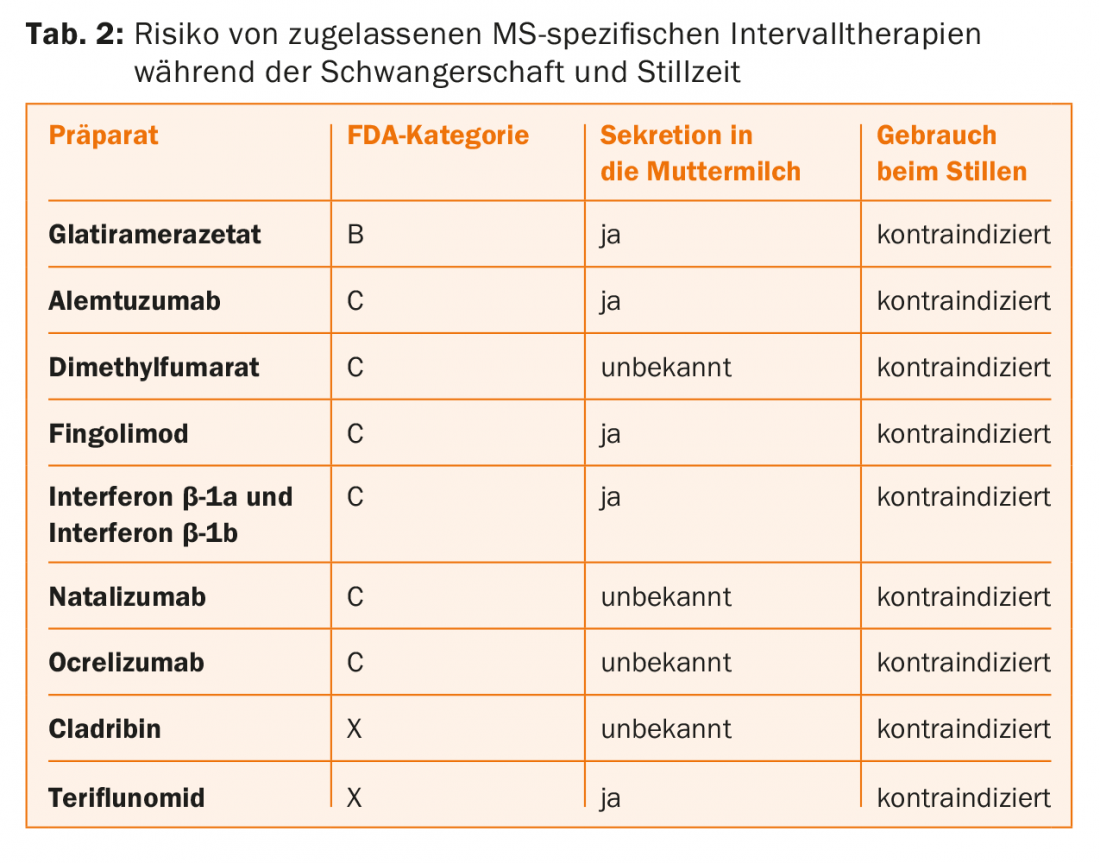
Basándose en los datos disponibles (estudios de fase II y III, análisis posteriores a la comercialización, registros de embarazos y terapias) y en la experiencia clínica a veces prolongada, se recomienda el siguiente procedimiento para las terapias de intervalo aprobadas:
- Los preparados de interferón-β, el acetato de glatiramero y el natalizumab pueden administrarse/tomarse hasta que se produzca el embarazo. El acetato de glatiramero y el natalizumab también pueden utilizarse en el embarazo en casos muy individuales bajo una adecuada evaluación de riesgos y beneficios. Estos medicamentos están contraindicados durante el periodo de lactancia.
- Fingolimod: debe utilizarse un método anticonceptivo eficaz durante esta terapia porque el fingolimod puede provocar malformaciones/daños fetales. Si una paciente en tratamiento con fingolimod expresa su deseo de tener hijos, deberá interrumpir el fingolimod, pero deberá seguir utilizando métodos anticonceptivos durante los dos meses siguientes a la interrupción del fingolimod. El fingolimod está contraindicado durante el periodo de lactancia.
- Teriflunomida: Debe utilizarse un método anticonceptivo eficaz durante esta terapia porque la teriflunomida puede provocar malformaciones/daños fetales. Si una paciente con EM en tratamiento con teriflunomida está planeando un embarazo o incluso se queda embarazada, debe “lavarse” la teriflunomida con colestiramina (3×8 g diarios durante 11 días) y luego determinar la concentración plasmática de teriflunomida (una concentración <0,02 mg/L ya no se considera teratogénica). La teriflunomida está contraindicada durante el periodo de lactancia.
- Alemtuzumab: Las mujeres en edad fértil deben utilizar un método anticonceptivo fiable durante el periodo de tratamiento y hasta cuatro meses después de la última infusión. El alemtuzumab está contraindicado durante el periodo de lactancia.
- Fumarato de dimetilo: Los datos y la experiencia son aún limitados en este caso, por lo que actualmente se recomienda que las mujeres interrumpan ya la terapia con fumarato de dimetilo si están planeando quedarse embarazadas. El dimetilfumarato está contraindicado durante el periodo de lactancia.
- Cladribina: Está contraindicado en mujeres embarazadas debido al riesgo de malformaciones, por lo que las mujeres deben utilizar un método anticonceptivo fiable hasta al menos seis meses después de la última dosis de cladribina. Los hombres capaces de procrear también deben utilizar métodos anticonceptivos fiables durante el tratamiento con cladribina y durante al menos seis meses después de la última dosis. La cladribina está contraindicada durante el periodo de lactancia.
- Ocrelizumab: Las mujeres en edad fértil deben utilizar métodos anticonceptivos eficaces durante el tratamiento con ocrelizumab y durante los doce meses siguientes a la última infusión. El ocrelizumab está contraindicado durante el periodo de lactancia.
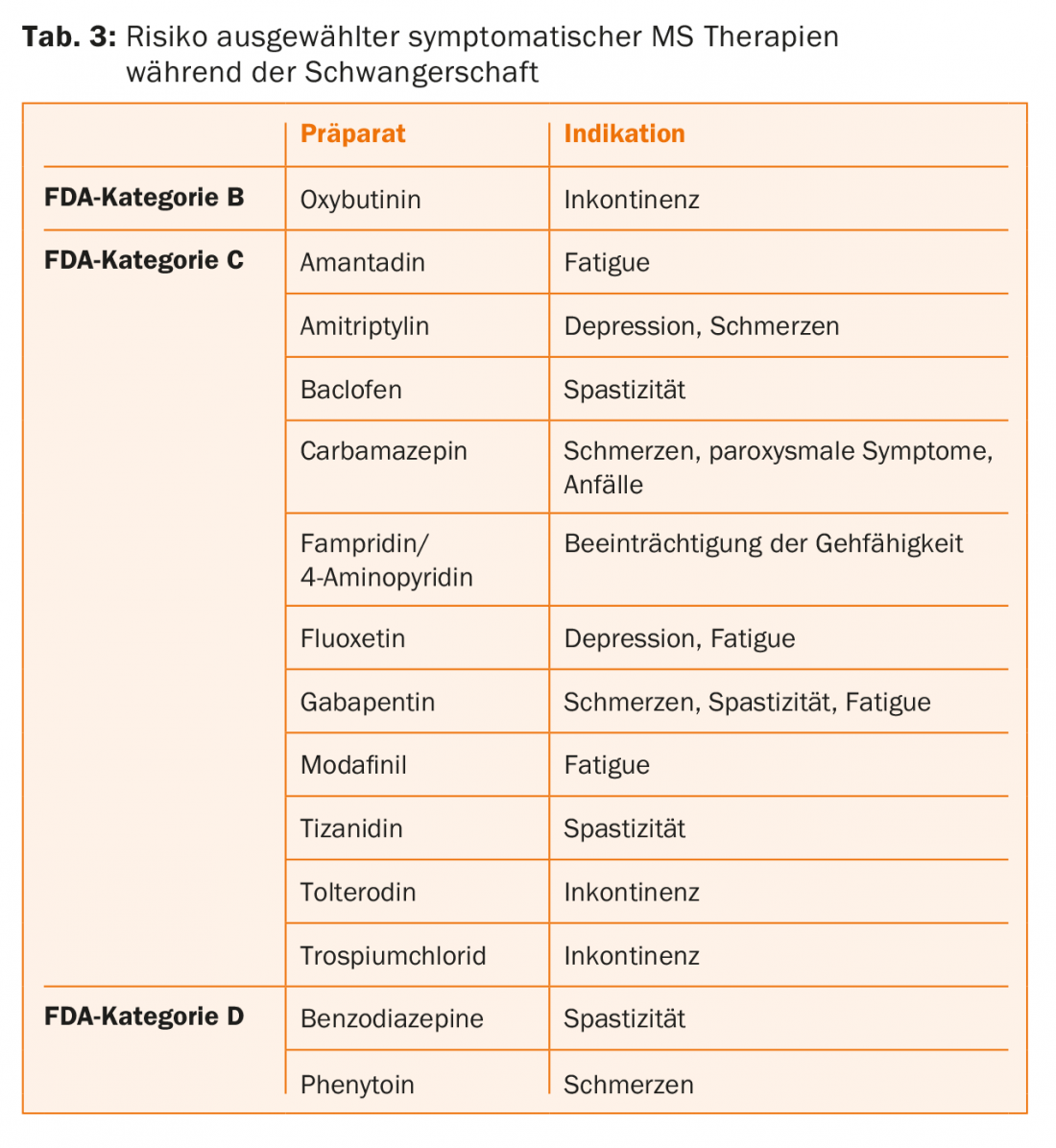
Terapias sintomáticas: Además de las terapias de intervalo modificadoras de la enfermedad descritas anteriormente, en los pacientes con EM se utilizan diversos medicamentos para el tratamiento sintomático de las dolencias neurológicas existentes (como la espasticidad, la ataxia, el deterioro de la capacidad para caminar, los trastornos neurogénicos de la vejiga, la fatiga y la depresión). Estos fármacos también deben suspenderse si se planea o se ha producido un embarazo, de acuerdo con su evaluación de riesgos por la FDA (Tab. 3) , y deben prescribirse más formas de terapia no farmacológica, como las medidas neurofisioterapéuticas.
Lactancia materna
En principio, debe animarse a las pacientes con EM a amamantar a sus hijos, ya que la lactancia parece tener un efecto favorable sobre la actividad de la enfermedad tras el nacimiento. Sin embargo, si una paciente no está amamantando o ha destetado, deben seguirse los criterios habituales para una decisión de tratamiento y recomendarse el reinicio inmediato de las terapias en pausa. Si se produce un episodio durante la lactancia, básicamente es posible una terapia estándar con metilprednisolona. Sin embargo, hay que tener cuidado de que la terapia con corticoides y la lactancia estén separadas en el tiempo (unas 3-4 horas) porque los corticoides pueden pasar a la leche materna.
Se discute una y otra vez el uso de inmunoglobulinas intravenosas (que en principio son seguras durante la lactancia) inmediatamente después del nacimiento como medida preventiva contra el mayor riesgo de recaídas durante los tres primeros meses. Sin embargo, dado que hasta ahora no se ha podido demostrar la eficacia de las inmunoglobulinas intravenosas para esta situación, este enfoque terapéutico no puede recomendarse en general. Sin embargo, en casos excepcionales especiales, sobre todo si la paciente tuvo muchas recaídas antes del embarazo, se puede considerar esta opción terapéutica.
Educación y asesoramiento
Las cuestiones sobre el embarazo deben discutirse de forma temprana y exhaustiva con las pacientes de EM. Cuando se trata de planificación familiar, a las pacientes de EM les preocupan principalmente dos incertidumbres: la falta de predicción sobre el curso individual de la enfermedad y la preocupación de que el embarazo pueda tener un impacto negativo en el curso de la EM. En este caso, el neurólogo debe informar exhaustivamente a la paciente sobre el estado actual de los conocimientos y la influencia básicamente favorable del embarazo en la EM. Esto incluye también una planificación óptima de la terapia individual en el caso de un deseo fundamental de tener hijos. Se trata de garantizar que la paciente de esclerosis múltiple reciba la mejor información y apoyo posibles en su decisión personal de tener un hijo, sobre todo para eliminar cualquier incertidumbre.
Mensajes para llevarse a casa
- La EM no tiene efectos negativos sobre la fertilidad, el embarazo, el desarrollo fetal y el parto.
- El modo de parto puede ser, como con cualquier otra mujer, según los deseos de la paciente (o las necesidades obstétricas, en su caso).
- El embarazo no influye negativamente en la EM. Existe una reducción significativa de la tasa de recaídas durante el embarazo. El riesgo de recaída postparto de la EM parece depender de la frecuencia de recaída antes del embarazo.
- A pesar del aumento del 30% del riesgo de recaída posparto, el embarazo no tiene ningún efecto negativo en la evolución posterior de la EM.
- Las terapias inmunomoduladoras e inmunosupresoras están contraindicadas durante el embarazo y la lactancia y deben interrumpirse.
- La metilprednisolona puede utilizarse durante el embarazo en caso de episodio.
- Una vez finalizado el periodo de lactancia, deben seguirse los criterios habituales de decisión terapéutica y se recomienda el reinicio inmediato de las terapias en pausa.
Para saber más:
- Berger T: Esclerosis múltiple y embarazo. En: Berger T, Brezinka C, Luef G (eds): Enfermedades neurológicas en el embarazo. Springer Verlag, Viena, 2006, pp 231-51.
- Confavreux C, et al: Tasa de recaída relacionada con el embarazo en la esclerosis múltiple. Grupo de Embarazo en la Esclerosis Múltiple.
- N Engl J Med 1998; 339: 285-291.
- Información técnica sobre las terapias modificadoras de la enfermedad de la EM (Aubagio®, Avonex®, Betaferon®, Copaxone®, Gilenya®, Lemtrada®, Mavenclad®, Ocrevus®, Plegridy®, Rebif®, Tecfidera®, Tysabri®)
- Gold SM, Voskuhl RR: Embarazo y esclerosis múltiple: de los mecanismos moleculares a la aplicación clínica. Semin Immunopathol 2016; 38: 709-718.
- Reich DS, et al: Esclerosis múltiple. N Engl J Med 2018; 378: 169-180.
- Vaughn C, et al: Actualización sobre el uso de la terapia modificadora de la enfermedad en pacientes embarazadas con esclerosis múltiple. CNS Drugs 2018; 32: 161-178.
InFo NEUROLOGÍA Y PSIQUIATRÍA 2018; 16(5): 38-41.











