Los avances científicos de las últimas décadas han contribuido significativamente a la comprensión de la patogénesis del acné y al desarrollo de opciones de tratamiento basadas en ella. Según los conocimientos actuales, el acné vulgar es el resultado de una compleja interacción entre factores genéticos e influencias medioambientales. Esto se ve respaldado por los resultados de estudios actuales sobre la comedogénesis y la colonización bacteriana de la piel con acné.
Se sabe que el acné vulgar es un trastorno de la queratinización de los folículos de las glándulas sebáceas con aumento de la producción de sebo que se produce predominantemente durante la pubertad y se asocia a una hiperfunción androgénica de las glándulas sebáceas. El cuadro clínico se caracteriza por comedones y eflorescencias inflamatorias secundarias como pápulas, pústulas y nódulos abscesificados, que se localizan predominantemente en la cara y la parte superior del tronco [1–3]. “La patogénesis del acné es relativamente compleja y polifacética”, resume el Prof. Dr. Vincenzo Bettoli, MD, Università di Ferrara (I) [4]. Los siguientes factores desempeñan un papel importante: predisposición genética, andrógenos hormonales, hiperplasia de las glándulas sebáceas y aumento de la producción de sebo, hiperqueratosis, hipercolonización microbiana, inflamación y respuesta inmunitaria [1,6]. Aunque anteriormente se consideraba que la colonización de la unidad de la glándula sebácea del pelo con Propionibacterium era la causa principal del acné, recientemente se ha puesto de relieve la contribución de los factores específicos del huésped que permiten el crecimiento bacteriano y la respuesta inmunitaria contra los componentes bacterianos [7]. Muchos de estos rasgos tienen una base genética que interviene en la regulación de las respuestas inmunitarias o en el metabolismo de las hormonas esteroideas [7].
Los factores genéticos predisponen a la aparición del acné
“Las glándulas sebáceas desempeñan un papel muy importante”, subraya el Prof. Bettoli [4]. No se trata sólo de la cantidad de producción de sebo, sino también del tipo de sebo: por ejemplo, se producen una serie de ácidos grasos que tienen un efecto comedogénico. “Las glándulas sebáceas también pueden inducir procesos inflamatorios”, explicó el ponente [4]. Los factores genéticos en la etiología del acné parecen tener una influencia indirecta en la producción de sebo, la distribución y la gravedad de las lesiones [6,8]. Los estudios confirman que los gemelos idénticos que sufren acné tienen una tasa de producción de sebo similar. También se sabe que los pacientes de acné con padres que tienen una mayor producción de sebo y formas graves de la enfermedad también pueden tener esta [8,9]. En los últimos años, los investigadores han identificado genes asociados al acné vulgar que pueden influir en la progresión y el pronóstico de la enfermedad. Un artículo general publicado en 2023 muestra cuáles son, incluidos los genes que codifican las interleucinas (IL), el factor de necrosis tumoral (TNF), el RETN, las metaloproteinasas de matriz (MMP) y los TIMP [10].
Colonización bacteriana: ¿Cuál es el estado actual de los conocimientos?
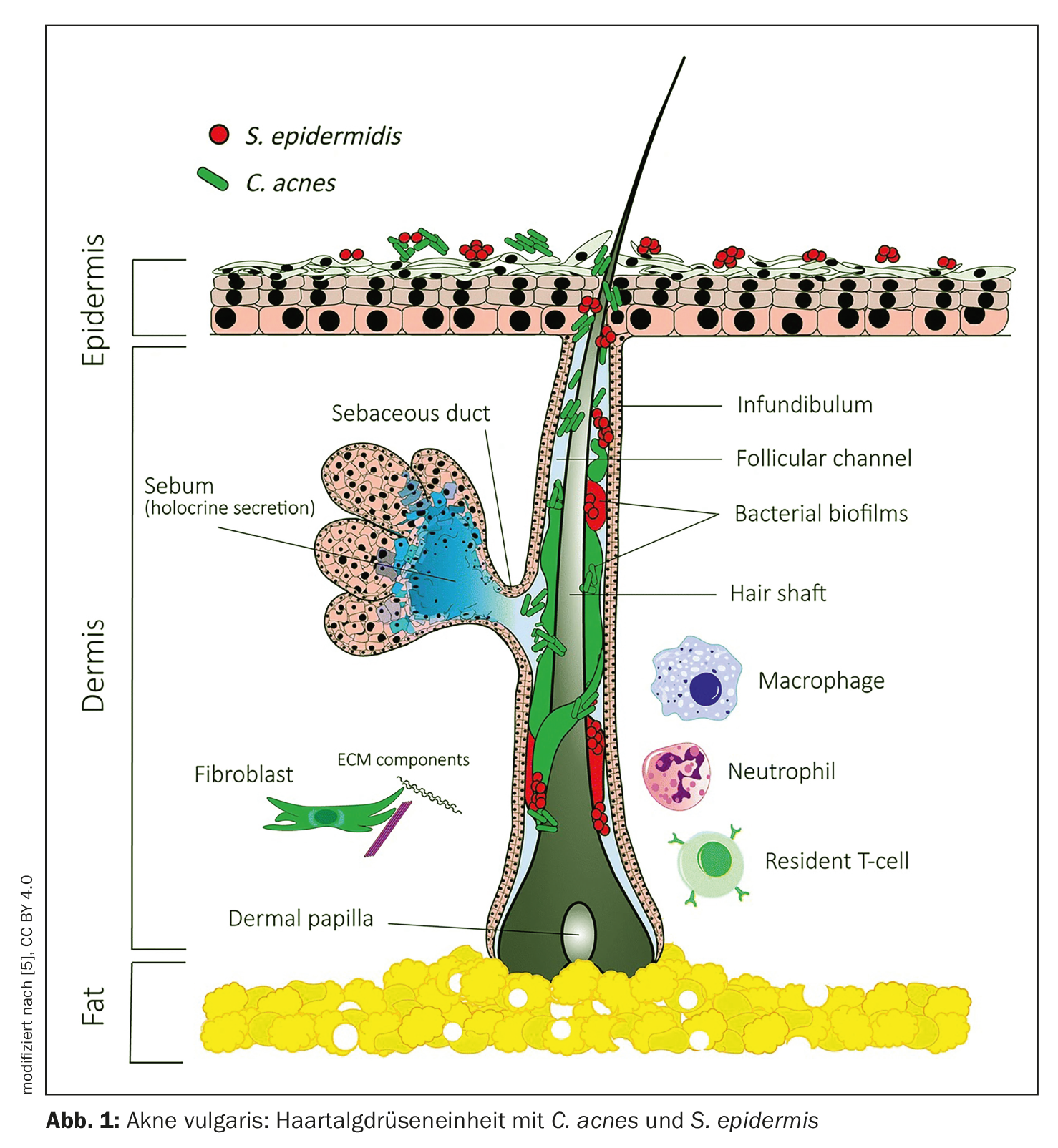
La bacteria comensal Propionibacterium acnes (P. acnes ) se conoce ahora como Cutibacterium acnes (C. acnes) y puede aparecer como patógeno oportunista en el acné vulgar [12]. Contrariamente a las suposiciones anteriores, la proliferación de C. acnes no es la causa del acné, ya que los pacientes con acné no tienen más C. acnes en sus folículos que las personas sin acné [12]. Más bien, la pérdida de diversidad microbiana en la piel junto con la activación de la inmunidad innata podría conducir a esta inflamación crónica. Esta es la conclusión de una revisión realizada por Dréno et al. fuera. Además de C. acnes parece tener otros actores que desempeñan un papel en la fisiopatología del acné, como por ejemplo Staphylococcus epidermidis (S. epidermidis) (Fig. 1) . Investigaciones recientes sugieren que el acné puede ser el resultado de un equilibrio desequilibrado entre C. acnes y S. epidermidis basado en interacciones específicas [13]. En consecuencia, el papel de S. epidermidis en el acné es que limita la sobrecolonización con C. acnes y la inflamación.
Nutrición: Las pruebas no permiten una recomendación de validez general
Se sabe que los andrógenos y el estrés son factores importantes, y también existe la teoría de que la dieta influye en el desarrollo del acné. Sin embargo, según el profesor Bettoli [4], de la situación actual de los datos no puede derivarse ninguna recomendación general basada en pruebas para una dieta baja en glucosa. Según una revisión sistemática publicada en JAAD en 2022, aunque existen pruebas de que un índice glucémico elevado y un aumento de la carga glucémica tienen un efecto acnegénico moderado y de que el aumento del consumo de leche puede tener un efecto acnegénico en determinadas poblaciones de pacientes, la influencia de la dieta en la acnegénesis está sujeta a factores como el sexo y otras características de los pacientes [11]. La conclusión de este artículo de revisión es que se necesitan más estudios aleatorizados para caracterizar completamente las posibles asociaciones.
Cómo se desarrollan los microcomedones y las eflorescencias inflamatorias
En relación con una hiperqueratosis de proliferación y retención, así como una mayor producción de sebo y una composición lipídica alterada del sebo, se producen protuberancias invisibles de los folículos pilosos, los microcomedones [6,14,15]. El desarrollo de eflorescencias inflamatorias secundarias está asociado a la hipercolonización microbiana de C . acnes. C . ac nes es una bacteria grampositiva con forma de bastón [14,16]. Si hay inflamación dentro del folículo, se desarrollan pápulas pequeñas, elevadas, inflamatorias y eritematosas. Si la pared del folículo inflamatorio se rompe, se liberan lípidos y corneocitos, que agravan aún más la inflamación, dando lugar a pústulas rojas llenas de pus [9,14,15]. A medida que las pústulas progresan, pueden formarse nódulos inflamatorios (>5 y <10 mm de diámetro) o bultos (>10 mm de diámetro). Las formas graves de acné también se manifiestan como abscesos profundos y fundentes con tractos fistulosos que pueden reagudizarse repetidamente [9,15]. Las cicatrices y los queloides se forman en caso de progresión con formación de nódulos o impacto mecánico, por lo que se basan en un desequilibrio de las MMP y los TIMP [4].
| Estudio informativo in vivo sobre comedogénesis Diez pacientes de 12 a 30 años con acné de leve a moderado que no estaban siendo tratados con terapias tópicas o sistémicas fueron reclutados para un estudio publicado en JEADV en 2019. El objetivo era caracterizar los cambios morfológicos con ayuda de la microscopía confocal de barrido láser (Microscopía Confocal Reflectante, MCR) y la tomografía de coherencia óptica dinámica (D-OCT). Para ello, se seleccionó una zona de 4× 4 mm de piel de la cara que no presentara lesiones de acné al inicio del estudio. Durante un periodo de 6 semanas, se registraron y analizaron semanalmente una serie de imágenes clínicas estandarizadas, así como imágenes RCM y D-OCT. Los análisis mostraron que la aparición de una lesión de acné va precedida de una proliferación de folículos grandes de color claro en la zona correspondiente a la queratinización infundibular, seguida de un aumento de los parámetros inflamatorios, como una proliferación de células pequeñas de color claro (MCR) y una red vascular (D-OCT), que vuelven a la normalidad tras remitir la inflamación aguda. En resumen, la dinámica de la piel con acné es compleja y parece caracterizarse por el aumento temprano de unidades de glándulas sebáceas pilosas dismórficas y la hiperqueratinización del acroinfundíbulo del conducto pilosebáceo antes de que se produzcan acontecimientos inflamatorios alrededor del folículo. La hiperqueratinización y los procesos inflamatorios pueden conducir a un círculo vicioso que perpetúa el acné. |
| a [20] |
¿Cuáles son las opciones de tratamiento más importantes en la actualidad?
El acné es una enfermedad muy individualizada, pero existen algunas opciones de tratamiento basadas en pruebas. El objetivo principal de la terapia contra el acné es aliviar los síntomas y prevenir las cicatrices del acné. Para todos los pacientes con acné, se recomienda el uso de Lubex® (1×/d) para los cuidados básicos o de peróxido de benzoilo (Lubexyl®) para la piel gruesa y la infestación grave [21,22]. Existen varias opciones terapéuticas para el tratamiento local propiamente dicho del acné leve a moderado [17]. Entre ellos se incluyen la clindamicina (Dalacin® T emulsión) y, para el acné moderado, el ácido azelaico como complemento (por ejemplo, Skinoren® crema, 2×/d) y los retinoides tópicos (por ejemplo, Epiduo®, Epiduo forte® o Aklief®) [21,22]. El uso de adapaleno (Differin® Gel, 1×/d) ha demostrado su eficacia para el acné comedónico [17,21,22]. El acné tardío puede tratarse del mismo modo que el acné juvenil. La terapia sistémica está indicada para formas graves de acné o indicios de una tendencia cicatricial [22]. Para el acné inflamatorio de moderado a grave, se recomiendan antibióticos sistémicos (limeciclina 1× 300 mg/día, doxiciclina 2× 50 mg/día, tetraciclina 1× 100 mg/día) durante un periodo de 1 a 3 meses, en el que deben combinarse con terapia tópica. Si no existe ninguna enfermedad hepática preexistente, no es necesario realizar controles de laboratorio durante este breve periodo de tratamiento, pero debe tenerse cuidado para garantizar una protección adecuada contra los rayos UVA. Puede considerarse el uso de retinoides sistémicos (isotretinoína) para el acné papulopustular/nodular grave que no responda suficientemente a la terapia antibiótica tópica y sistémica. La isotretinoína (Roaccutane®) suele ser el único medicamento eficaz para el acné tardío. La dosis inicial es de 10 mg/día con un aumento en el curso posterior hasta un máximo de 0,5-1 mg/kg de peso vivo durante al menos seis meses (dosis objetivo acumulada: 120-150 mg/kg de peso vivo).
Literatura:
- Sterry W, Burgdorf W, Paus R: Acné. En: Checklist Dermatology. 6ª edición. Georg Thieme Verlag. Stuttgart; 2010; pp. 539-544.
- Klausner M, Hausar G: Acné vulgar. En: Patología especializada: para masajistas y personal médico. Editorial Facultas. Viena; 2009, pp. 56-57.
- Altmeyer P, Hoffmann K: Acné. En: Basiswissen Dermatologie: Eine vorlesungsorientierte Darstellung. Editorial W3L. Herdecke, Bochum; 2006, pp. 347- 351.
- “Fisiopatología del acné y la rosácea”, Prof. Dr. Vincenzo Bettoli, MD, ID de sesión D1T11.1, Acné y rosácea, Reunión anual de la EADV 11-13 de octubre de 2023
- O’Neill AM, Gallo RL: Microbioma 2018; 6: 177, https://microbiomejournal.biomedcentral.com/articles/10.1186/s40168-018-0558-5,(última consulta: 28/11/2023)
- Stauber G, Patscheider R: Revista suiza de medicina nutricional; 03/2008.
- Elsaie ML, Aly DG: Adv Exp Med Biol 2022; 1367: 137-154.
- Borelli C, et al.: En: Plewig G, Thomas P (eds.): Fortschritte der praktischen Dermatologie und Venerologie 2006. Springer Medizin Verlag. Heidelberg; 2007, pp. 485-492.
- Kerscher M, Williams S, Trüeb RM: Piel seborreica propensa al acné. En: Dermatocosmética. 2ª edición. Steinkopff Verlag; 2009, pp. 71-82.
- Zhang H, Zhang Z: Int J Gen Med 2023 Ago 28; 16: 3843-3856.
- Meixiong J, et al: Dieta y acné: una revisión sistemática. JAAD Int 2022; 7: 95-112.
- Dréno B, et al: JEADV 2018; 32 Suppl 2: 5-14.
- Claudel JP, et al: Dermatología 2019; 235(4): 287-294.
- Degitz KK, Krauß HJ: Patogénesis, clínica y farmacoterapia del acné. GoviVerlag. Eschborn; 2004.
- 15 Girbig P., Siemann-Harms U.: Acné vulgar. En: Moll I. (ed.): Duale Reihe – Dermatologie. 6ª edición. Georg Thieme Publishers. Stuttgart; 2005, pp. 472-479.
- Goerdt S: Acné. En: Wehling M. (ed.): Farmacología clínica. 2ª edición. Georg Thieme Verlag. Stuttgart; 2011, pp. 628 – 635.
- Nast A, et al: JEADV 2016; 30(8): 1261-1268.
- Zouboulis CC: Terapia moderna del acné. Act Dermatol 2003; 29: 49-57.
- Strom K, Abeck D: Acné. En: Abeck D., Cremer H. (eds.): Enfermedades cutáneas comunes en la infancia. 3ª edición. Steinkopff Verlag. Darmstadt; 2006, pp. 1-9.
- Manfredini M, et al: JEADV 2019; 33(9): 1768-1774.
- Swissmedic: Arzneimittelinformation,
www.swissmedicinfo.ch,(última consulta: 29 de noviembre de 2023). - Factsheet Acne, última actualización: 11/2021, www.medix.ch,(última consulta: 29/11/2023).
DERMATOLOGIE PRAXIS 2023; 33(6): 36-37 (publicado el 12.12.23, antes de impresión)