Introducción: La hipercinesia debida a una disfunción de los ganglios basales puede estar causada por una serie de enfermedades predominantemente vasculares y (para)infecciosas, así como endocrinas. A continuación presentamos el raro caso de una paciente con diabetes mellitus tipo 2 en la que el diagnóstico por imagen fue fundamental para establecer el diagnóstico de un síndrome hemicorea-hemibalismo grave en el contexto de una hiperglucemia no cetósica.
Informe de un caso
La paciente de 45 años fue diagnosticada de síndrome de Guillain-Barré tras varias semanas de tetraparesia progresiva y fue tratada con IGIV con muy buen éxito. Sin embargo, en el transcurso de la hospitalización, se hizo evidente una hipercinesia coreatiforme del lado izquierdo del cuerpo, incluido el lado derecho. de la cara, que aumentó de forma significativa y resistente a la terapia en el tratamiento de rehabilitación posterior. La limitada capacidad de cooperación de la paciente estaba asociada a muchos años de mal control de la diabetes, que se documentó en una HbA1c del 18,5% en el primer ingreso. Una resonancia magnética del cráneo realizada tras la retransferencia mostró cambios conspicuos en los ganglios basales contralaterales al lado de las hipercinesias (Fig. 1). Este hallazgo confirmó la sospecha de diagnóstico clínico de síndrome hemicorea-hemibalismo en hiperglucemia no cetósica. Terapéuticamente, se inició un tratamiento diabetológico consecuente. A corto plazo, las hipercinesias apenas pudieron verse influidas por la medicación (neurolépticos, benzodiacepinas, tiapridal y ácido valproico).

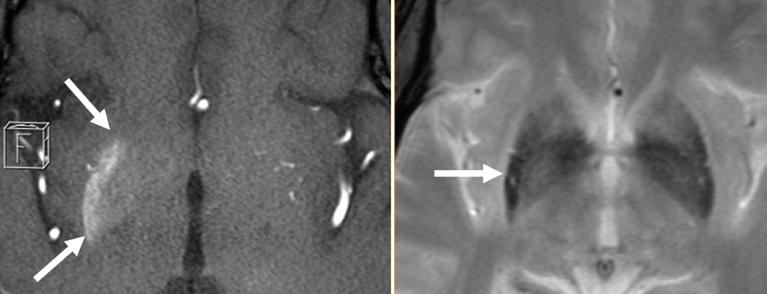
Fig. 1: T1-w (capas fuente axiales de TOF-MRA; mitad izquierda de la imagen) muestra una hiperintensidad localizada en el putamen derecho y en menor medida en el globus pallidum derecho (extensión marcada con flechas). En la secuencia T2* (mitad derecha de la imagen), la parte posterior del putamen derecho (ver flecha) presenta una señal disminuida en la comparación lateral.
Debate
La hiperglucemia no cetósica, que se desarrolla lentamente a lo largo de días o semanas, puede asociarse a diversas anomalías neurológicas. Se trata sobre todo de trastornos cuantitativos y cualitativos de la conciencia, crisis epilépticas y déficits neurológicos focales. En raras ocasiones, puede producirse un síndrome de hemibalismo hemicorea, que se asocia con hipercinesias hemipléjicas y rasgos radiológicos característicos. La asociación de este trastorno del movimiento y la hiperglucemia no cetósica fue descrita por primera vez por Bedwell en 1960. Este trastorno del movimiento puede ser la manifestación inicial de la diabetes mellitus.
Las mujeres se ven afectadas con más frecuencia que los hombres. La edad media de los pacientes es de unos 70 años. Los casos de la enfermedad por debajo de los 40 años son extremadamente raros. Clínicamente, es la aparición aguda a subaguda de trastornos del movimiento de coreatiformes a balísticos de uno (o en el 10% de los casos de ambos) lados del cuerpo en la diabetes tipo 2 mal controlada, por lo que en el momento de la aparición del trastorno del movimiento los valores de glucosa en sangre y de HbA1c son significativamente a masivamente elevados, estos últimos hasta el 19%. La afectación facial se produce en algo menos de un tercio de los pacientes.
Las imágenes muestran hiperdensidades no receptoras de CM en la TCC e hiperintensidades en las secuencias de RMNc ponderadas en T1 en los ganglios basales contralaterales a los síntomas clínicos. Los hallazgos en las imágenes ponderadas en T2 son más variables. Son típicas las hipointensidades en los ganglios basales, que también pueden desarrollarse con retraso. También pueden aparecer iso- o hiperintensidades. Mientras que el putamen siempre se ve afectado por los cambios mencionados, la cápsula interna queda casi regularmente al margen. Las secuencias DWI pueden indicar restricción de la difusión y puede haber depresión de la señal en los registros T2*.
La causa del acortamiento de T1 es objeto de controversia en la literatura. Además de las calcificaciones en las neuronas, se consideran posibles correlatos las microhemorragias y la isquemia crónica con muerte neuronal selectiva y gliosis reactiva. Las hemorragias petequiales se consideran responsables del hundimiento T2*.
Desde el punto de vista terapéutico, los trastornos del movimiento pueden desaparecer por completo en unas horas al bajar el nivel elevado de azúcar en sangre; sin embargo, también pueden persistir durante varios meses. En seis meses, casi todos los pacientes se han recuperado por completo.
Las hiperintensidades T1 en los ganglios basales suelen remitir en unos meses. En unos pocos pacientes, los síntomas clínicos persisten a pesar de la regresión de las lesiones por resonancia magnética. Además de la indispensable reducción del azúcar en sangre, las sustancias mencionadas pueden utilizarse con fines terapéuticos.
Es importante reconocer la hiperglucemia no cetósica como causa reversible del síndrome hemicorea-hemibalismo. En presencia de la tríada “hemibalismo hemicorea, hiperglucemia y una hiperintensidad T1 en los ganglios contralaterales del tronco cerebral”, debe considerarse como causa el síndrome de hemibalismo hemicorea inducido por la hiperglucemia.
Literatura:
- Bedwell SF: Algunas observaciones sobre el hemibalismo. Neurología 1960; 10: 619-622.
- Lin JJ, et al: Presentación de hiperintensidad estriatal en resonancia magnética ponderada en T1 en pacientes con hemibalismo-hemicorea causada por hiperglucemia no cetósica: Informe de siete nuevos casos y revisión de la literatura. J Neurol 2001; 248: 750-755.
- Seung-Hun O, Kyung-Yul L, Joo-Hyuk I, Myung-Sik L: Corea asociada a hiperglucemia no cetósica y lesión hiperintensa de los ganglios basales en un estudio de resonancia magnética cerebral ponderada en T1: un metaanálisis de 53 casos, incluidos los cuatro presentes. Revista de Ciencias Neurológicas 2002; 200: 57-62.
- Shalini B, Salmah W, Tharakan J: Hiperglucemia diabética no cetósica y síndrome de hemicorea-hemibalismo: Informe de cuatro casos. Neurología Asia 2010; 15(1): 89-91.