Los inhibidores de la calcineurina pueden utilizarse en la dermatitis atópica como monoterapia o combinados con corticosteroides tópicos. El tacrolimus y el pimecrolimus no provocan atrofia cutánea incluso con un uso prolongado. Este artículo revela qué régimen de tratamiento promete el mejor perfil de eficacia-seguridad y qué otros hallazgos actuales existen.
Con respecto a la eficacia de los inhibidores tópicos de la calcineurina (ITC) para la indicación de la dermatitis atópica, existe una base de pruebas relativamente amplia con más de 20 ECA [1]. En el Congreso de la EADV de este año, el doctor Uffe Nygaard, del Hospital Universitario de Aarhus, informó sobre el estado actual de los conocimientos. Elidel (pimecrolimus 1%) y Protopic (tacrolimus 0,03%; 0,1%) son los inhibidores de la calcineurina aprobados en la UE desde 2002 para la indicación de la dermatitis atópica [2] (resumen 1).

El tacrolimus al 0,1% demostró ser superior a los corticosteroides tópicos de baja potencia, el pimecrolimus al 1% y el tacrolimus al 0,03% [3]. En la concentración del 0,1%, el tacrolimus tuvo una eficacia comparable a cortisona externa de eficacia moderada a fuerte [4] y el tacrolimus al 0,03% logró mejores resultados que los esteroides suaves y el pimecrolimus [5]. En pacientes pediátricos con dermatitis atópica, la eficacia del tacrolimus de ambas concentraciones 0,03% y 0,1% fue comparable, no existiendo diferencias estadísticamente significativas [6]. Por ello, el ponente recomienda utilizar la formulación del 0,03% [2].
La intensidad del ardor y el picor en el lugar de aplicación se correlaciona positivamente con la gravedad del eccema atópico. Es importante conocer esta conexión, subrayó el Dr. Nygaard. Se ha demostrado que, en el caso del tacrolimus, estos efectos secundarios indeseables suelen desaparecer en la primera semana de tratamiento. Las tasas de prevalencia de quemaduras/dolor/irritación en un estudio comparativo en la condición de pimecrolimus oscilaron entre el 1,6% y el 26,7%, y en la condición de placebo esta tasa fue del 1-22,2%, explicó el ponente. Un estudio publicado en 2017 demostró que la pérdida transepidérmica de agua -un componente del deterioro de la función de barrera de la piel- se asocia a un mayor riesgo de quemaduras y prurito en el lugar de aplicación [7].
Buena respuesta con los niños
Según una revisión sistemática, existen más pruebas empíricas sobre la seguridad a largo plazo de la ITC en niños con dermatitis atópica que sobre el uso de corticosteroides tópicos; incluso con el uso a largo plazo, la ITC no causó atrofia cutánea [8]. Por lo tanto, los autores recomiendan utilizar principalmente TCI como terapia estándar en pacientes pediátricos y sólo utilizar esteroides en casos de exacerbaciones agudas [8]. Los efectos secundarios iniciales en el lugar de aplicación (picor, quemazón) suelen ser menos pronunciados en los niños que en los adultos, subrayó el ponente. También señaló que el uso de ITC en el embarazo es seguro y debe preferirse a los preparados de cortisona [2].
Régimen de tratamiento combinado para las recaídas agudas
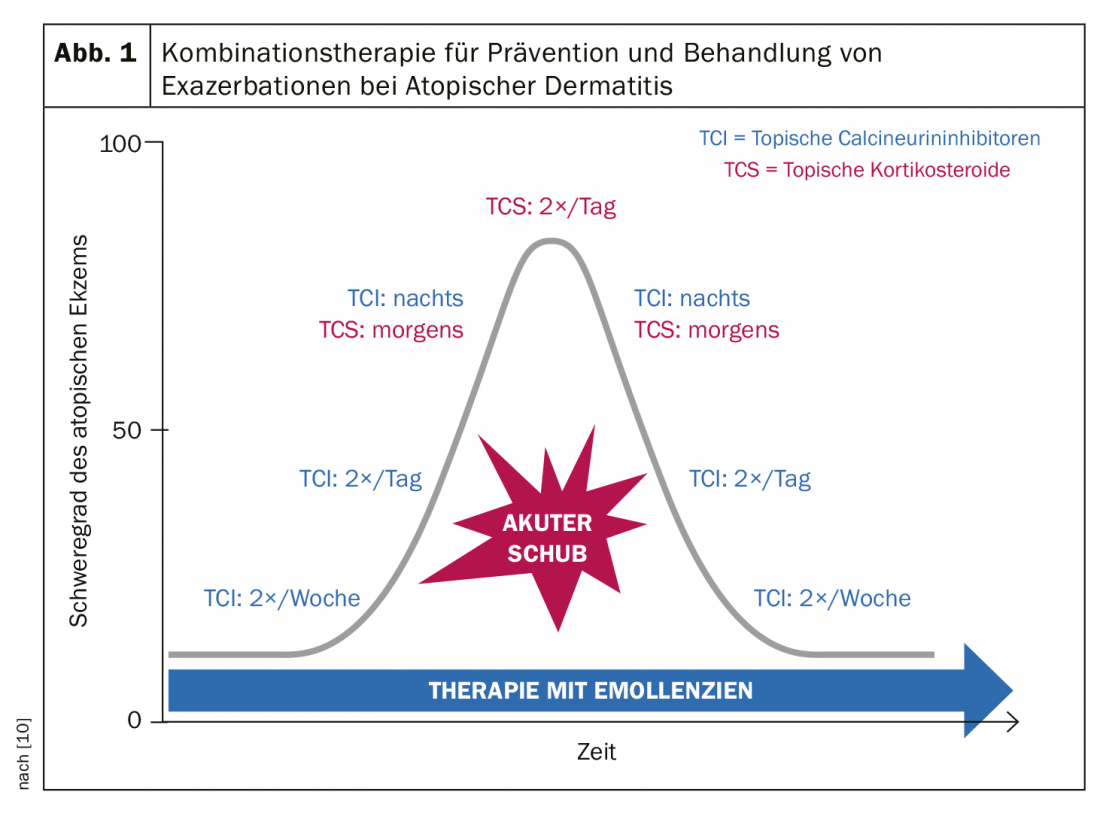
Una reciente recomendación de tratamiento de la Asociación Británica de Dermatólogos recomienda la ITC como terapia estándar, alternándola con corticosteroides en caso de exacerbaciones agudas [10]. En los casos de brotes agudos graves de eccema, los ITC no son lo suficientemente fuertes, explicó el ponente [2]. El siguiente régimen de tratamiento ha demostrado en ensayos clínicos su eficacia para reducir los brotes eccematosos agudos [10] (Fig. 1): En las exacerbaciones, se recomienda el uso de corticoides dos veces al día en la fase más aguda de los episodios eccematosos. La potencia de los preparados de cortisona depende no sólo del propio preparado, sino también de la parte del cuerpo afectada y de factores personales. Después de que se haya producido un alivio de los síntomas, se puede cambiar a TCI por la noche en combinación con corticosteroides por la mañana. Si los síntomas siguen reduciéndose, el uso de cortisona externa puede limitarse a días alternos. El TCI debe aplicarse entonces dos veces al día, más tarde la frecuencia puede reducirse a una vez al día. Una vez que el episodio agudo haya remitido por completo, el uso de TCI puede reducirse gradualmente, al principio a días alternos y más tarde a dos veces por semana.
Al final de su presentación, el Dr. Nygaard señaló que existen otras indicaciones además de la dermatitis atópica con pruebas de alta calidad de la eficacia de los inhibidores de la calcineurina (off label): además de la dermatitis seborreica, entre ellas se incluyen la psoriasis de la cara o de codos/rodillas y genitales, así como el vitíligo, la dermatitis crónica de las manos, la dermatitis de contacto y el liquen plano oral [2].
No hay pruebas empíricas de carcinogenicidad
En el periodo de 2003 a 2005, se produjo un descenso en el uso de la ITC en relación con los informes de posibles efectos cancerígenos. Sin embargo, la conclusión de estudios posteriores fue que ni en el caso de los linfomas ni en el de otros tipos de cáncer (incluidos los tumores no melanocíticos) la sospecha podía corroborarse con pruebas empíricas y que puede asumirse que el riesgo es comparable al de la población general [9]. El ponente hizo hincapié en que no existían pruebas científicas de un aumento del riesgo de cáncer con el uso adecuado de la ITC.
Fuente: EADV, Madrid
Literatura:
- Martins JC, et al: Tacrolimus tópico para la dermatitis atópica. Base de datos Cochrane de revisiones sistemáticas. https://doi.org/10.1002/14651858.CD009864.pub2
- Nygaard U: Inhibidores de la calcineurina: temores, hechos y posibilidades. Terapias tópicas y sistémicas, presentación de diapositivas, Uffe Nygaard, MD, PhD, Congreso de la EADV, Madrid, 12.10.2019.
- Chia BKY, Tey HL: Revisión sistemática sobre la eficacia, seguridad y rentabilidad de los inhibidores tópicos de la calcineurina en la dermatitis atópica. Dermatitis 2015; 26(3): 122-132.
- Svensson A, et al: Revisión sistemática de la pomada de tacrolimus en comparación con los corticosteroides en el tratamiento de la dermatitis atópica. Curr Med Res Opin 2011; 27(7): 1395-1406.
- Bieber T, et al: Eficacia y seguridad de la pomada de aceponato de metilprednisolona al 0,1% en comparación con el tacrolimus al 0,03% en niños y adolescentes con un brote agudo de dermatitis atópica grave. Alergia 2007; 62(2): 184-189.
- Yan J, et al.: Metaanálisis de la pomada de tacrolimus para la dermatitis atópica en pacientes pediátricos. Pediatr Dermatol 2008; 25(1): 117-120.
- Seo SR, et al: La alteración de la barrera cutánea se asocia a la sensación de quemazón tras la aplicación tópica de tacrolimus en la dermatitis atópica. Acta Derm Venereol 2017; 97(8): 957-958.
- Siegfried EC, et al: Revisión sistemática de ensayos publicados: seguridad a largo plazo de los corticosteroides tópicos y los inhibidores tópicos de la calcineurina en pacientes pediátricos con dermatitis atópica. BMC Pediatr 2016; 16: 75.
- Carr WW: Inhibidores tópicos de la calcineurina para la dermatitis atópica: revisión y recomendaciones de tratamiento. Fármacos pediátricos 2013; 15(4): 303-310.
- Asociación Británica de Dermatólogos: Inhibidores de la calcineurina, Folletos de información para el paciente, www.bad.org.uk/for-the-public
DERMATOLOGIE PRAXIS 2019; 29(6): 22-23 (publicado el 8.12.19, antes de impresión).