Los anticoagulantes aumentan el riesgo de hemorragia pero no previenen los ictus en pacientes con episodios de alta frecuencia auricular (AHRE) y sin fibrilación auricular diagnosticada mediante ECG. Esta es la conclusión del estudio NOAH-AFNET-6 presentada por el director del estudio, el profesor Paulus Kirchhof, en la primera sesión de Hot Line del Congreso ESC 2023 [1,2].
La anticoagulación oral con antagonistas de la vitamina K [3] o inhibidores orales de acción directa del factor II o Xa2 (NOAC), que no son antagonistas de la vitamina K, reduce el riesgo de ictus isquémico en pacientes con fibrilación auricular. Actualmente se prefieren los antagonistas sin vitamina K a los antagonistas con vitamina K, ya que se asocian a un menor riesgo de hemorragia [4,5]. A menudo, la terapia anticoagulante oral sólo se inicia en pacientes con fibrilación auricular después de un ictus [6,7]. La monitorización sistemática del ritmo para detectar la fibrilación auricular puede permitir detectarla antes e iniciar el tratamiento anticoagulante [8,9]. Los dispositivos cardíacos implantados permiten una monitorización continua del ritmo cardíaco. Con la ayuda de sensores intracardiacos o subcutáneos, pueden registrar episodios breves de arritmias auriculares. Las arritmias detectadas por este tipo de monitorización continua del ritmo se denominan fibrilación auricular subclínica o episodios auriculares de alta frecuencia (ERA). Dado que la actividad eléctrica del corazón registrada durante las AHRE es similar a la de la fibrilación auricular, algunos médicos han iniciado un tratamiento anticoagulante oral en pacientes con AHRE, sobre todo en pacientes con múltiples factores de riesgo clínicos de ictus o en AHRE que duran más de 24 horas [10]. Debido a su rareza y naturaleza episódica, los AHRE suelen pasar desapercibidos en pacientes que no se someten a una monitorización del ritmo a largo plazo [11].
En ausencia de fibrilación auricular, la anticoagulación oral no ha demostrado en general ser eficaz para prevenir el ictus en pacientes que han sufrido un ictus embólico de causa desconocida [12,13] o insuficiencia cardiaca [14,15].
Eficacia y seguridad analizadas por primera vez
NOAH-AFNET 6 (Ensayo de anticoagulantes orales no antagonistas de la vitamina K en pacientes con episodios de alta frecuencia auricular) es el primer estudio que investiga la eficacia y seguridad de la anticoagulación oral en pacientes con AHRE y sin fibrilación auricular documentada por ECG. El estudio aleatorizado y doble ciego comparó el NOAC (nuevo anticoagulante oral) edoxabán con placebo en pacientes ≥65 años con episodios de AHRE ≥6 minutos detectados por dispositivos implantables [16]. Se calcula que entre un 10 y un 30% de los pacientes con dispositivos implantados tienen AHRE que duran más de cinco o seis minutos [10]. Además, los pacientes debían tener uno o más de los siguientes factores de riesgo de sufrir un ictus: Insuficiencia cardiaca, hipertensión, diabetes mellitus, ictus o accidente isquémico transitorio previos, enfermedad vascular (infarto de miocardio previo, placa aórtica o enfermedad arterial periférica, carotídea o cerebral) o edad ≥75 años [16]. Los criterios de exclusión fueron fibrilación auricular documentada mediante ECG, síndrome coronario agudo, intervención coronaria percutánea o cirugía de bypass coronario en los 30 días anteriores a la inscripción en el estudio, esperanza de vida inferior a 12 meses, contraindicación para la anticoagulación oral o edoxabán, indicación de terapia antiplaquetaria dual y otras indicaciones para la anticoagulación oral.
Los pacientes elegibles fueron asignados aleatoriamente 1:1 a edoxaban (anticoagulación) o placebo. La aleatorización se realizó en bloques de tamaño variable y se estratificó según la indicación del tratamiento con ácido acetilsalicílico.
La anticoagulación consistió en el inhibidor del factor Xa edoxaban a la dosis aprobada para la prevención del ictus en pacientes con fibrilación auricular (60 mg una vez al día). Los criterios para la reducción de la dosis a 30 mg una vez al día aprobados por las autoridades reguladoras europeas (un peso corporal de ≤60 kg, un aclaramiento de creatinina de 15 a 50 ml por minuto o el uso concomitante de inhibidores potentes de la glicoproteína P) se revisaron al inicio y en cada visita posterior, y se realizaron los ajustes de dosis apropiados. Las dosis de edoxaban y placebo se administraron en cantidades que probablemente serían suficientes para seis meses. El grupo placebo recibió un comprimido doble de pseudoplacebo que no contenía ninguna sustancia activa o bien ácido acetilsalicílico a una dosis de 100 mg diarios; el comprimido que recibía cada paciente se determinaba en función de las indicaciones reconocidas para el uso del ácido acetilsalicílico, que incluían la cardiopatía periférica o coronaria, el infarto de miocardio previo o el ictus previo.
Criterios de valoración primarios y secundarios
El criterio de valoración primario de la eficacia fue la primera aparición de muerte cardiovascular compuesta, ictus o embolia sistémica, evaluada en un análisis de tiempo transcurrido hasta el acontecimiento [16]. El criterio de valoración de la seguridad fue la muerte compuesta por cualquier causa o la hemorragia grave según la definición de la Sociedad Internacional de Trombosis y Hemostasia [16,17].
Los principales criterios secundarios de valoración fueron los componentes individuales del criterio primario de valoración de la eficacia y el criterio de valoración de la seguridad, un compuesto de ictus o embolia sistémica, función cognitiva evaluada por la Evaluación Cognitiva de Montreal, calidad de vida evaluada por el Grupo EuroQol Cuestionario de 5 dimensiones y 5 niveles (EQ-5D-5L), la satisfacción del paciente y los síntomas, evaluados con el Cuestionario de percepción del tratamiento anticoagulante, y el estado funcional, evaluado con el Puntuación del estado de rendimiento de Karnofsky [16].
Características demográficas y clínicas de los pacientes al inicio del estudio
Entre 2016 y 2022, un total de 2608 pacientes con AHRE fueron aleatorizados en 206 centros de 18 países europeos. La población modificada por intención de tratar consistió en 2536 pacientes, incluidos 1270 pacientes en el grupo de edoxaban y 1266 pacientes en el grupo de placebo. La edad media de los pacientes era de 78 años. La duración media de las AHRE fue de 2,8 horas, y las AHRE tuvieron en general frecuencias auriculares de más de 200 latidos por minuto. La mediana del número de AHRE fue de 2,8 en cada grupo. La mediana de la puntuación CHA2DS2-VASc(que se utiliza para predecir el riesgo de ictus isquémico en pacientes con fibrilación auricular y oscila entre 0 y 9, indicando las puntuaciones más altas un mayor riesgo de ictus) fue de cuatro. El número de pacientes que abandonaron el estudio antes del tratamiento con edoxaban o placebo y las características demográficas y clínicas de los pacientes fueron similares en ambos grupos.
De los 1270 pacientes que recibieron edoxaban, 365 (28,7%) cumplían los criterios para una reducción de la dosis a 30 mg una vez al día al inicio del tratamiento. El Edoxaban se interrumpió tras una mediana de 16,8 meses. Un total de 134 pacientes del grupo de edoxaban retiraron su consentimiento, y se produjo fibrilación auricular en 232 de 2674 pacientes. De los 1266 pacientes del grupo placebo, 683 (53,9%) recibieron ácido acetilsalicílico. El placebo se interrumpió tras una mediana de 16,7 meses. Un total de 134 pacientes del grupo placebo retiraron su consentimiento, y se produjo fibrilación auricular en 230 de 2622 pacientes.
Estudio finalizado prematuramente: Problemas de seguridad y anticoagulación ineficaz
En septiembre de 2022, el estudio se interrumpió prematuramente tras un periodo de seguimiento medio de 21 meses debido a problemas de seguridad y a los resultados de una evaluación informal de la inutilidad de la eficacia del edoxaban. En el momento de la finalización del estudio, se había completado la inscripción prevista y se habían producido 184 de los 220 acontecimientos primarios de eficacia previstos durante una mediana de seguimiento de 21 meses por paciente en ambos grupos (grupo edoxabán, 21 meses; grupo placebo, 21 meses).
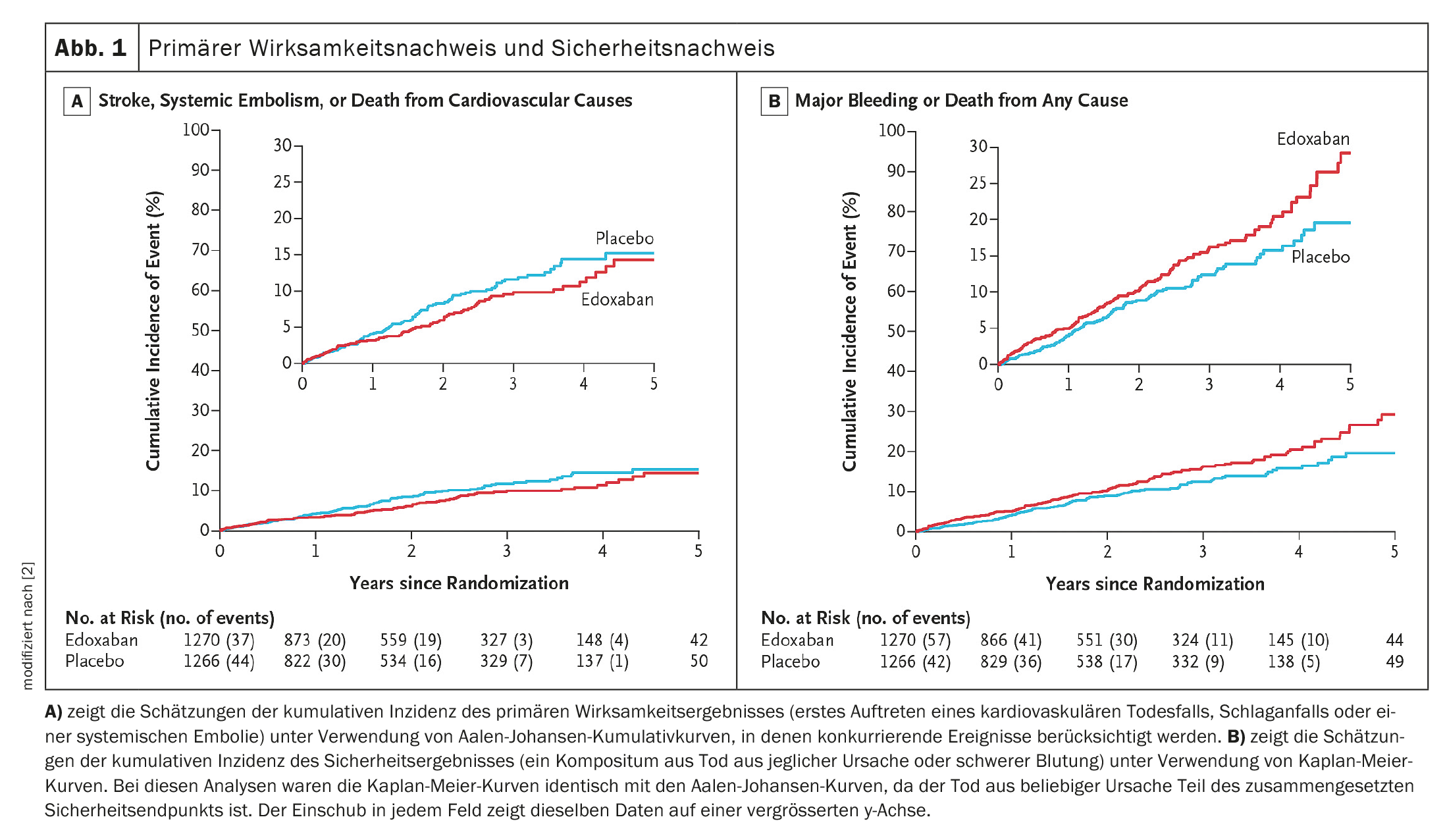
Se produjo un acontecimiento primario de eficacia en 83 de 1270 pacientes del grupo de edoxaban y en 101 de 1266 pacientes del grupo de placebo (Fig. 1A) [2]. Se produjo un acontecimiento de seguridad en 149 de 1270 pacientes del grupo de edoxaban y en 114 de 1266 pacientes del grupo de placebo (Fig. 1B ) [2]. Los resultados de los análisis de sensibilidad del resultado primario de eficacia y del resultado de seguridad, un análisis de subgrupos del resultado primario de eficacia y un análisis por protocolo del resultado primario de eficacia y del resultado de seguridad, y los resultados de los análisis del resultado primario de eficacia y del resultado de seguridad en la población de seguridad (todos los pacientes aleatorizados) fueron en general comparables a los de los análisis del resultado primario de eficacia y del resultado de seguridad.
El ictus, la embolia sistémica o la muerte cardiovascular como resultado primario de eficacia se produjeron en 83 personas del grupo anticoagulado (3,2%/año) y en 101 personas del grupo sin anticoagulación (4,0%/año). No hubo diferencias apreciables en la eficacia entre los grupos de tratamiento – cociente de riesgos (CRI): 0,81; intervalo de confianza del 95% (IC 95%): 0,6-1,1; p=0,15. La tasa de ictus sin anticoagulación fue del 1,1%/año y con anticoagulación del 0,9%/año.
Se produjo una hemorragia grave o muerte de cualquier tipo como resultado primario de seguridad en 149 participantes del grupo anticoagulado (5,9%/año) y en 114 del grupo sin anticoagulación (4,5%/año). Esto corresponde a un HR de 1,3 con un IC del 95%: 1,0-1,7; p=0,03. Suponen la principal diferencia en cuanto a seguridad y se produjeron aproximadamente con el doble de frecuencia que sin anticoagulación – CRI: 2,10; IC 95%: 1,30-3,38; p=0,002.
¡Los pacientes con AHRE deben ser tratados sin anticoagulación!
En este estudio aleatorizado doble ciego doble simulación, la anticoagulación oral con edoxabán a una dosis aprobada para el tratamiento de la fibrilación auricular no dio lugar a una menor incidencia de muerte cardiovascular, ictus o embolia sistémica que sin anticoagulación en pacientes con AHRE. Sin embargo, el edoxabán dio lugar a una mayor incidencia del acontecimiento compuesto de muerte por cualquier causa o hemorragia grave. En general, la incidencia de acontecimientos estuvo dentro de los rangos esperados, con la excepción de una baja incidencia de ictus en ambos grupos de estudio. El profesor Paulus Kirchhof, jefe del estudio y director clínico del Centro Médico Universitario de Hamburgo-Eppendorf (UKE), ve la necesidad de seguir investigando: “Se necesitan mejores métodos para estimar el riesgo de ictus en pacientes con arritmias auriculares poco frecuentes.” Además, Kirchhof se refirió a la evaluación de wearables como los smartwatches en relación con las arritmias auriculares raras y la fibrilación auricular como un enfoque de investigación interesante [1].
Mensajes para llevarse a casa
- En pacientes con episodios de alta frecuencia auricular (AHRE) y factores de riesgo clínico de ictus, la anticoagulación con edoxabán a la dosis aprobada para la fibrilación auricular no produjo una reducción global del ictus, la embolia sistémica o la muerte cardiovascular. No se pudieron identificar subgrupos que se beneficiaran en la población de pacientes analizada.
- Como era de esperar, la anticoagulación aumentó el riesgo de hemorragia grave.
- La tasa de ictus fue baja con y sin anticoagulación.
- Basándose en estos resultados, los pacientes con AHRE deben ser tratados sin anticoagulación hasta que se diagnostique la fibrilación auricular mediante ECG.
Congreso: CES 2023
Literatura:
- Kirchhof P: Anticoagulación con edoxaban en pacientes con episodios estriales de alta frecuencia (AHRE). Resultados del ensayo NOAH – AFNET 6. Sesión Hot Line 1, Congreso ESC 2023, Ámsterdam, 25 de agosto de 2023.
- Kirchhof P, et al: Anticoagulación con edoxaban en pacientes con episodios de alta frecuencia auricular. N Engl J Med 2023; doi: 10.1056/NEJMoa2303062.
- Hart RG, Pearce LA, Aguilar MI: Metaanálisis: tratamiento antitrombótico para prevenir el ictus en pacientes con fibrilación auricular no valvular. Ann Intern Med 2007; 146: 857-867.
- Ruff CT, et al: Comparación de la eficacia y la seguridad de los nuevos anticoagulantes orales con la warfarina en pacientes con fibrilación auricular: un metaanálisis de ensayos aleatorizados. Lancet 2014; 383: 955-962.
- Hindricks G, et al: 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS): the task force for the diagnosis and management of atrial fibrillation of the European Society of Cardiology (ESC) developed with the special contribution of the European Heart Rhythm Association (EHRA) of the ESC. Eur Heart J 2021; 42: 373-498.
- Grond M, et al: Mejor detección de la fibrilación auricular silente mediante ECG Holter de 72 horas en pacientes con ictus isquémico: un estudio de cohortes multicéntrico prospectivo. Ictus 2013; 44: 3357-3364.
- Gladstone DJ, et al: Fibrilación auricular en pacientes con ictus criptogénico. N Engl J Med 2014; 370: 2467-2477.
- Schnabel RB, et al: Early diagnosis and better rhythm management to improve outcomes in patients with atrial fibrillation: the 8th AFNET/EHRA consensus conference. Europace 2023; 25: 6-27.
- Freedman B, et al: Cribado de la fibrilación auricular: informe de la colaboración internacional AF-SCREEN. Circulation 2017; 135: 1851-1867.
- Toennis T, et al: La influencia de los episodios de alta frecuencia auricular en el ictus y la muerte cardiovascular: una actualización. Europace 2023; 25: euad166.
- Svendsen JH, et al: Implantable loop recorder detection of atrial fibrillation to prevent stroke (the LOOP study): a randomised controlled trial. Lancet 2021; 398: 1507-1516.
- Hart RG, et al: Rivaroxaban para la prevención del ictus tras un ictus embólico de origen indeterminado. N Engl J Med 2018; 378: 2191-2201.
- Diener H-C, et al: Dabigatrán para la prevención del ictus tras ictus embólico de origen indeterminado. N Engl J Med 2019; 380: 1906-1917.
- Zannad F, et al: Rivaroxaban en pacientes con insuficiencia cardíaca, ritmo sinusal y enfermedad coronaria. N Engl J Med 2018; 379: 1332-1342.
- Homma S, et al: Warfarina y aspirina en pacientes con insuficiencia cardiaca y ritmo sinusal. N Engl J Med 2012; 366: 1859-1569.
- Kirchhof P, et al: Sondeo de la anticoagulación oral en pacientes con episodios de alta frecuencia auricular: justificación y diseño del ensayo sobre anticoagulantes orales no antagonistas de la vitamina K en pacientes con episodios de alta frecuencia auricular (NOAH-AFNET 6). Am Heart J 2017; 190: 12-18.
- Schulman S, Kearon C, Subcomité de Control de la Anticoagulación del Comité Científico y de Normalización de la Sociedad Internacional de Trombosis y Hemostasia: Definición de hemorragia grave en investigaciones clínicas de medicamentos antihemostáticos en pacientes no quirúrgicos. J Thromb Haemost 2005; 3: 692-624.
CARDIOVASC 2023; 22(4): 32-35 (publicado el 28.11.23, antes de impresión)