Los errores de diagnóstico no sólo provocan un aumento de la tasa de mortalidad, sino también numerosas causas judiciales. Y a menudo son evitables. Las investigaciones actuales lo demuestran: Para todas las intervenciones de nivel superior destinadas a mejorar la precisión del diagnóstico, los conocimientos específicos de la materia siguen siendo fundamentales.
El proceso de diagnóstico es un elemento central de la práctica médica, y es extremadamente complejo. Hay que tomar decisiones trascendentales en situaciones inciertas. Además de la dinámica temporal de las enfermedades, también hay que tener en cuenta el riesgo de sobrediagnóstico y de infradiagnóstico. Todos estos retos contribuyen a que entre el 10 y el 15% de los diagnósticos sean incorrectos [1]. Laura Zwaan, profesora adjunta del Instituto de Investigación de Educación Médica de Rotterdam (Países Bajos), lleva años estudiando la complejidad de la toma de decisiones clínicas y se especializa en particular en las causas cognitivas de los errores de diagnóstico.
Un viaje al casino
En principio, existen tres tipos de toma de decisiones. Se considera que la más sencilla es la toma de decisiones con consecuencias conocidas de todas las opciones, como la elección de la bebida tras entrar en un casino. Con éste, siempre sabrá lo que se lleva. Además, hay decisiones que se toman bajo un cierto riesgo, pero se conocen las probabilidades de varias consecuencias. Así, en la mesa de la ruleta, uno se decide por un color o un número – y conoce las posibilidades respectivas para su suerte, así como las consecuencias correspondientes de la selección realizada. Por último, las decisiones más complejas son aquellas en las que no se conocen las probabilidades de los posibles resultados. Si la persona que está sentada a su lado se desploma de repente, podría haber una gran variedad de causas detrás y, en consecuencia, una amplia gama de decisiones podrían ser apropiadas. El objetivo es minimizar la incertidumbre en torno a la toma de decisiones recopilando la mayor cantidad de información posible. ¿Se trata de un ataque al corazón o es que el hombre derrumbado intenta eludir el pago de sus deudas?
Afrontar la incertidumbre
Los médicos se enfrentan al tipo más complejo de toma de decisiones cada vez que se realiza un diagnóstico. No se trata sólo de tomar la decisión correcta, sino también de cómo afrontamos la incertidumbre. Demasiadas pruebas diagnósticas, como muy pocos diagnósticos, pueden conducir a peores resultados. También por la falsa seguridad que a menudo se transmite. Por término medio, los recién llegados son menos tolerantes con la incertidumbre que los clínicos más experimentados e inician más investigaciones diagnósticas, lo que puede tener consecuencias desagradables para los pacientes y suponer una carga para el sistema sanitario [2]. Según Zwaan, una cierta tolerancia a la incertidumbre es esencial para el éxito de la gestión. Sin embargo, a menudo resulta difícil adoptar un enfoque tolerante, sobre todo por las expectativas de los pacientes, los familiares, los superiores y el propio sistema. No hay que descuidar el factor tiempo y el curso natural de la enfermedad, dice el experto. Porque esto suele ser decisivo para el diagnóstico correcto. Por lo tanto, tras descartar una situación aguda peligrosa, estaba bastante justificado esperar, sin un diagnóstico definitivo.
Poca puntuación en la autoevaluación
Además de las decisiones precipitadas, un escollo peligroso en el proceso de diagnóstico parece ser la autoevaluación. ¿Cómo se correlaciona la seguridad del médico con la precisión diagnóstica? O bien: ¿Sabemos que no sabemos? Por desgracia, la respuesta a esta pregunta es con demasiada frecuencia: No. En este contexto, una mejor evaluación de nuestra incertidumbre podría mejorar de forma sostenible la gestión, entre otras cosas solicitando segundas opiniones y un seguimiento más estrecho. En términos científicos, la llamada “correlación precisión-confianza” necesita mejorar. Esto es especialmente importante en los casos difíciles de diagnosticar. En su presentación, Zwaan expuso un estudio en el que sólo el 5% de los participantes identificaron correctamente la enfermedad que buscaban, mientras que el 65% de los médicos estaban convencidos de haber realizado el diagnóstico correcto [3]. En comparación con viñetas de casos más sencillas, la corrección diagnóstica disminuyó significativamente con el aumento de la dificultad, pero la confianza del médico sólo disminuyó mínimamente. Esta fuente de error podría contrarrestarse eficazmente estableciendo una cultura de retroalimentación. Después de todo, ¿cómo se supone que vamos a entrenar nuestra autoevaluación si nunca averiguamos si nuestro diagnóstico era correcto?
Centrarse en el proceso de pensamiento
Según Zwaan, ser más consciente del proceso de pensamiento durante una decisión diagnóstica también puede contribuir a la seguridad. Sin embargo, a lo largo de los años se ha demostrado que cualquier forma de “debiasing” -mejorar la precisión diagnóstica haciendo que la gente sea consciente de las diversas fuentes de error- no suele tener un éxito relevante. Las medidas clásicas de estos esfuerzos son, por ejemplo, ralentizar el proceso de toma de decisiones y cuestionar conscientemente el diagnóstico. El problema subyacente a estas intervenciones es principalmente el momento de su aplicación. Aunque en retrospectiva, cuando se ha establecido el diagnóstico correcto, casi siempre es posible identificar una fuente de error en el proceso de pensamiento, las medidas debiológicas clásicas en el momento del diagnóstico con una información disponible limitada sólo son de una ayuda muy limitada.
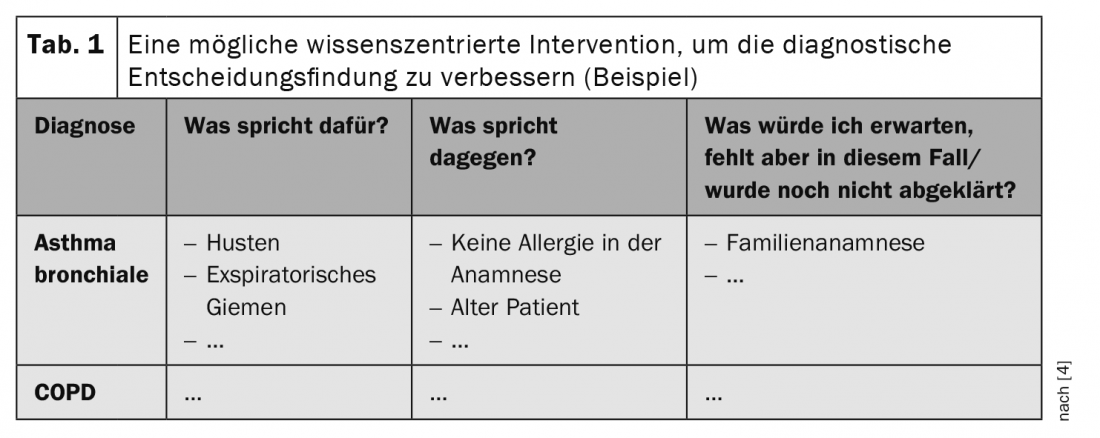
Pero, ¿cómo contrarrestar entonces la heurística de disponibilidad y similares? (Pequeña nota: el heurístico de disponibilidad se refiere al sesgo de una decisión a favor de lo que está “atascado” en nuestro cerebro por la razón que sea, es decir, lo que está disponible en ese momento. Por ejemplo, si ha escuchado un podcast sobre el tema de la corona de camino al trabajo, es más probable que piense primero en el COVID-19 cuando vea a un paciente con dificultad para respirar y tos, y no en la insuficiencia cardiaca que realmente padece). Pues bien, la investigación actual concluye que el éxito de las intervenciones debe estar centrado sobre todo en una cosa: en el contenido. Una sólida experiencia parece ser la forma más eficaz de prevenir las malas decisiones, aunque ciertamente no la más fácil. Por ejemplo, la evaluación de los diagnósticos más probables mediante una lista adaptada de pros y contras conduce a una reducción significativa de los errores de diagnóstico (Tab. 1) [4]. Un estudio publicado recientemente que comparaba los conocimientos teóricos de los médicos con el resultado clínico de sus pacientes [5] también arrojó resultados impresionantes y claros en esta dirección. Una comparación del 30% mejor en la prueba teórica con el 30% peor mostró una reducción de 2,9 veces en las muertes y de 4,1 veces en las hospitalizaciones. Por lo tanto, tampoco hay forma de evitar los conocimientos especializados en garantía de calidad. Zwaan aboga por un enfoque más específico de los contenidos, que ya podría iniciarse en la educación. Así, en lugar de analizar un ejemplo con gran detalle, sugiere introducir en la lección muchas representaciones del mismo cuadro clínico sin demasiado detalle. Al fin y al cabo, reconocemos a Roger Federer incluso en las fotos más atípicas sin conocer cada detalle sobre él, y eso es simplemente porque le hemos visto muy a menudo desde todos los ángulos.
Además, según el experto, hay que dar más importancia a la probabilidad previa a la prueba en el diagnóstico en muchos lugares. Esto se debe a que, además de los conocimientos especializados más fundados y una autoevaluación adecuada, la interpretación correcta de los resultados de las pruebas también es crucial para el éxito del proceso de diagnóstico. Si se tienen en cuenta la prevalencia, los síntomas y los factores de riesgo en la evaluación de un resultado diagnóstico, pueden evitarse errores graves e incertidumbre. La misma prueba tiene un significado diferente en distintos grupos de población, lo que debe tenerse en cuenta.
Instrucciones de construcción para un diagnóstico correcto
No existen instrucciones paso a paso para un diagnóstico correcto, pero con los crecientes hallazgos de la investigación y el papel cada vez más importante de la gestión de la calidad en medicina, está claro: la pericia es el núcleo de un proceso de diagnóstico satisfactorio. Así que en lugar de seguir listas de comprobación generalizadas y analizar en exceso el propio proceso de pensamiento, se aplica mucho más el viejo principio de “la práctica hace al maestro”. Además, existe una clara necesidad de actuación en el ámbito de la autoevaluación de los médicos, que podría mejorarse estableciendo una cultura de retroalimentación. En este caso, las numerosas interfaces suponen un reto, que se ve magnificado por la cultura de comunicación, a menudo no del todo sencilla, y la presión del tiempo. No obstante, la observación de los historiales de los pacientes merece la pena, tanto para el desarrollo individual como para la seguridad de todo el sistema sanitario.
Zwaan ve un gran potencial para la inteligencia artificial en el campo de la seguridad diagnóstica. Dado que los ordenadores cometen errores diferentes a los humanos, la cooperación es bastante prometedora. Desgraciadamente, aún no se sabe cuál es la mejor forma de incorporar la inteligencia artificial, pero esto podría suponer un gran avance en su campo en el futuro, afirma. Además de la toma de decisiones individual, todavía hay mucho margen de mejora en otros niveles que contribuirían a una mayor certeza diagnóstica. Por ejemplo, aún queda mucho por hacer en los ámbitos de la comunicación y la organización para proporcionar el marco óptimo para la acción individual [6].
Fuente: Conferencia magistral “Incertidumbre y error en medicina: cómo mejorar la calidad y la seguridad del diagnóstico”, Prof. Laura Zwaan, 21 de abril de 2021, Congreso de Primavera de la SGAIM 2021.
Literatura:
- Berner ES, Graber ML: El exceso de confianza como causa de error de diagnóstico en medicina. Am J Med 2008; 121(5 Suppl): S2-23.
- Lawton R, et al.: ¿Son los clínicos más experimentados más capaces de tolerar la incertidumbre y gestionar los riesgos? Un estudio de viñetas de médicos de tres servicios de urgencias del NHS en Inglaterra. BMJ Qual Saf 2019; 28(5): 382-328.
- Meyer AN, et al: Precisión diagnóstica, confianza y solicitud de recursos de los médicos: un estudio de viñetas. JAMA Intern Med. 2013; 173(21): 1952-1958.
- Mamede S, et al: Inmunizar a los médicos contra el sesgo de disponibilidad en el razonamiento diagnóstico: un experimento controlado aleatorio. BMJ Qual Saf 2020; 29(7): 550-559.
- Gray BM, et al: Association between primary care physician diagnostic knowledge and death, hospitalisation and emergency department visits following an outpatient visit at risk for diagnostic error: a retrospective cohort study using medicare claims. BMJ Open 2021; 11(4): e041817.
- Zwaan L, et al: Avanzar en la investigación de la seguridad diagnóstica: resultados de un ejercicio sistemático de establecimiento de prioridades de investigación. J Gen Intern Med 2021. DOI: 10.1007/s11606-020-06428-3. Publicación electrónica antes de impresión.
InFo NEUROLOGÍA Y PSIQUIATRÍA 2022; 20(1): 38-39