Hoy en día, la indicación de la cirugía de cataratas se da en caso de quejas subjetivas relevantes y/o limitaciones funcionales objetivas causadas por la catarata. Hoy en día, la cirugía de cataratas suele realizarse en régimen ambulatorio. Por lo general, no es necesario interrumpir la anticoagulación oral para someterse a una intervención quirúrgica. Hoy en día, los modernos sistemas de lentes pueden permitir una vida sin gafas en muchos casos si no existen otras patologías. La lente intraocular que se implante debe adaptarse individualmente a la morfometría del ojo y a los deseos del paciente, lo que requiere un diagnóstico exhaustivo y un asesoramiento intensivo. Desde hace unos años existe la posibilidad de la cirugía de cataratas asistida por láser de femtosegundo, en la que un láser controlado por ordenador realiza ciertos pasos de la operación. Hasta qué punto las ventajas de este método compensan sus desventajas sigue siendo objeto de un intenso debate.
La lente natural plantea un reto especial a la naturaleza en términos de transparencia óptica total y poder de refracción definido con precisión. No se trata de una estructura clara amorfa, como cabría suponer, sino de una asociación celular. A lo largo de la vida, los cambios estructurales de las células no regenerativas, la desnaturalización de las proteínas y la acumulación de productos de degradación provocan, por tanto, un enturbiamiento continuo del cristalino. Se trata, por tanto, de un proceso natural de envejecimiento que puede acelerarse por influencias patológicas o incluso provocarse en etapas tempranas de la vida. La cirugía de cataratas se conoce ya desde el antiguo Egipto. En la Edad Media, la técnica de perforación de la catarata, por la que se introducía una aguja en los segmentos anteriores del ojo y se empujaba el cristalino hacia atrás en la cavidad vítrea para exponer el eje óptico, ya era un método quirúrgico muy utilizado. Desde entonces, la cirugía de cataratas se ha desarrollado rápidamente.
Síntomas de la catarata e indicación quirúrgica
Por regla general, el desarrollo de la catarata asociada a la edad conduce a un endurecimiento del núcleo del cristalino (“esclerosis nuclear”) y, por tanto, a un aumento del poder refractivo del cristalino con la consecuencia de la miopización. Los pacientes que antes eran présbitas de repente pueden mirar de cerca mejor o volver a leer, y los pacientes hipermétropes descubren que la visión de lejos les mejora sin corrección de gafas. A medida que la enfermedad progresa, aparecen síntomas como el deslumbramiento debido al aumento de la dispersión de la luz, una pérdida de la percepción de los colores, especialmente en la gama azul-verde, y una pérdida de agudeza visual. Debido a la lentísima progresión del proceso y al efecto de habituación a lo largo del tiempo, muchos pacientes no lo notan hasta que pierden la capacidad de leer. Esto es de especial importancia porque, por ejemplo, la conducción de un vehículo a motor está sujeta a mayores exigencias y la pérdida en este ámbito no suele ser percibida adecuadamente por el paciente.
Los recientes avances en la cirugía de cataratas permiten una cirugía rutinaria mínimamente invasiva con heridas autosellantes, que hoy en día permiten una rápida rehabilitación de los pacientes en pocos días y han reducido el riesgo quirúrgico al mínimo. En consecuencia, la indicación de la cirugía ha cambiado a lo largo de los años. El término “catarata madura” ya no existe en la actualidad. El factor decisivo para la indicación de la cirugía es la alteración subjetiva y/u objetiva del paciente debida a la opacidad del cristalino. Desde el desarrollo de los sistemas de lentes multifocales, ahora también se ofrece a los pacientes présbitas el intercambio de la lente transparente para lograr la independencia de las gafas. Es importante señalar que estos últimos casos son cirugía “de estilo de vida” y no deben estar cubiertos por el seguro médico.
Tecnología quirúrgica
Hoy en día, la cirugía de cataratas es un procedimiento ambulatorio típico. Por regla general, se utiliza anestesia tópica (anestesia por goteo). Además, como la operación se realiza en tejido no perfundido, normalmente no es necesario interrumpir la anticoagulación y los pacientes no suelen necesitar ayunar para la operación.
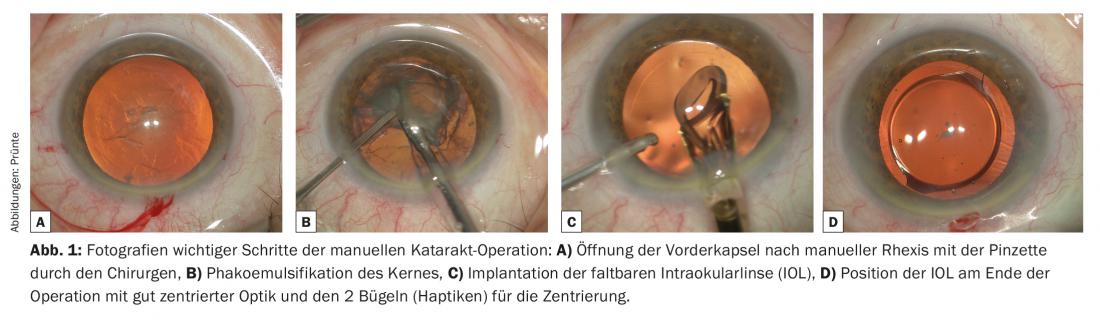
Tras la desinfección, el vendaje estéril y la colocación de un soporte de párpados, se realizan de dos a tres pequeñas incisiones con válvula autosellante en la zona del limbo [1]. La incisión principal para extraer el contenido del cristalino opaco e introducir la lente intraocular flexible (LIO) en el saco capsular es de unos 2,2 mm. Se necesitan de una a dos paracentesis de menos de un milímetro para instrumentos auxiliares como espátulas, cánulas, etc. Debido a la estabilidad de las incisiones incluso cuando se aplica presión al ojo, no es necesario el cierre con sutura. En un paso posterior, se crea una abertura redonda de aproximadamente 5,5 mm de la cápsula anterior (Fig. 1A) utilizando una aguja o unas pinzas (capsulorrexis) y se separa la masa del cristalino de la cápsula con una onda líquida. A continuación se procede a la facoemulsificación del núcleo (Fig. 1B), la fragmentación de las masas duras del núcleo con aspiración simultánea. El mecanismo de acción corresponde al de un diminuto martillo neumático de vibración extremadamente rápida. Aquí, el déficit de volumen se sustituye continuamente por líquido que fluye coaxialmente a lo largo de la punta de faco desde una botella de infusión. A continuación, se pule la cápsula del cristalino desde el interior con un hidrojet y se aspiran los restos de corteza. A continuación se implanta la LIO, que suele ser plegable, con ayuda de un sistema inyector. (Fig.1C). Las LIO actuales consisten en una capa de aproximadamente 6 mm y los llamados hápticos, pequeños soportes que centran la óptica en la trayectoria óptica del ojo sujetándola en el saco capsular. (Fig. 1D). A continuación, se aspiran los adyuvantes viscoelásticos, que pueden inyectarse durante la operación para estabilizar el ojo, y se repone el volumen con líquido. Esto tonifica el bulbo y cierra así las incisiones de la válvula. Hoy en día, este método es extremadamente preciso y seguro para un cirujano experto. Por consiguiente, se garantiza una rehabilitación general completa inmediatamente después de la operación y una rehabilitación visual en pocos días.
Cirugía de cataratas asistida por láser de femtosegundo (FLACS)
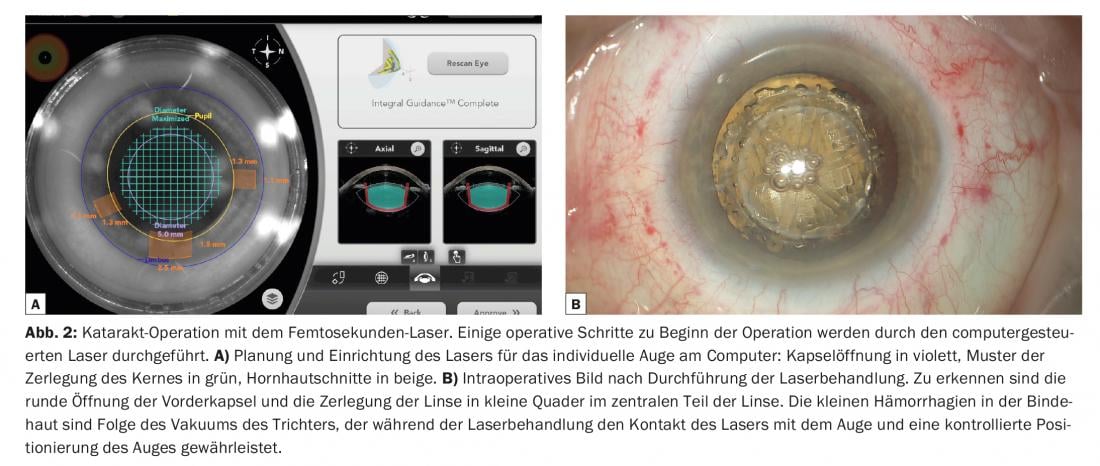
Desde hace unos años también se dispone de un método asistido por láser para la cirugía de cataratas. Por razones de coste, ahora se limita al segmento premium con el correspondiente copago por parte del paciente. Estos láseres establecen microexplosiones ultracortas que pueden crear cortes cuando se colocan muy juntos, similares a la perforación de un sello. En consecuencia, el uso del láser se limita a abrir la cápsula (rhexis), diseccionar el núcleo del cristalino en formas preseleccionadas y realizar las incisiones corneales. Para el tratamiento propiamente dicho, el ojo debe acoplarse a un sistema de vacío, que garantiza una conexión estable con el sistema de imagen, así como con el láser. La ventaja de este sistema reside en la gran precisión y reproducibilidad, así como en la variabilidad prácticamente arbitraria de la construcción. El procedimiento se planifica para cada paciente individual en el ordenador utilizando las imágenes del sistema (Fig. 2A) . Tras el tratamiento con láser, las partes precortadas del núcleo (Fig. 2B) pueden aspirarse con energía reducida para su desintegración y la LIO puede insertarse con el procedimiento quirúrgico habitual.
Un problema del FLACS sigue siendo el encadenamiento de pequeñas microexplosiones para crear un corte y las discontinuidades resultantes del borde cortado. En el curso de la operación, pueden ser un lugar predilecto para un desgarro incontrolado, especialmente en la zona de la cápsula del cristalino (Fig. 3). Según las primeras publicaciones, la tasa de rotura capsular en la cirugía asistida por láser es aproximadamente el doble (2%) que en la técnica manual. Hasta qué punto la precisión de una abertura redonda de la cápsula con un diámetro definido con precisión supera esto es todavía objeto de un intenso debate [2].

Por el momento, los elevados costes de adquisición y mantenimiento y la necesidad asociada de amortización mediante elevados costes adicionales para los pacientes representan un cierto obstáculo para la difusión de estos sistemas. Sin embargo, el desarrollo de sistemas mejorados y más baratos y el hecho de que muchos cirujanos ya no aprendan la técnica manual al utilizar el FLACS podrían favorecer su difusión en el futuro [3].
Lentes intraoculares (LIO)
La LIO básica actual es una lente con óptica esférica. Esto también ha sido definido por las cajas de enfermedad como base para el pago. Esto incluye también diferentes tonos de la LIO, las llamadas lentes con filtro de luz azul. Debido a los resultados experimentales que demuestran que la luz azul puede dañar la retina, durante muchos años se han propagado las lentes con el correspondiente filtro de luz y, por tanto, con un ligero tinte amarillo para proteger la mácula. En los últimos años, también se han producido diversos avances en la tecnología de las lentes (Fig. 4).
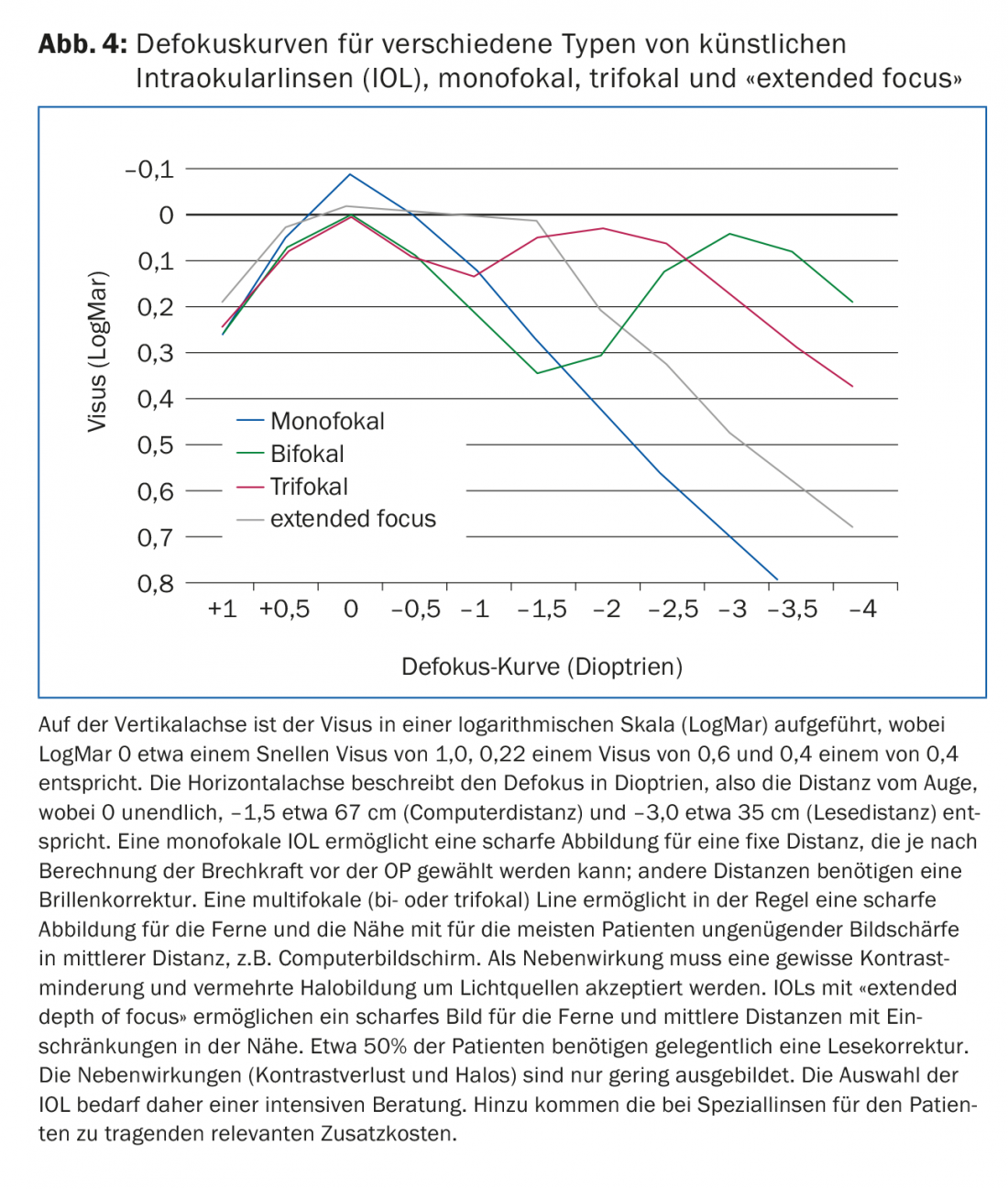
Lentes intraoculares asféricas: Con la edad, la córnea humana presenta la denominada aberración esférica positiva, que hace que los rayos luminosos que inciden a través de la córnea periférica no se visualicen en el mismo foco que los rayos luminosos que inciden en el centro. Dado que las lentes esféricas estándar producen una aberración positiva adicional, se produce cierto grado de pérdida de contraste y miopía nocturna. Por este motivo, se han desarrollado las lentes intraoculares asféricas [4], que se ofrecen como LIO asféricas de aberración neutra o LIO asféricas de corrección de la aberración. En principio, esto optimiza la calidad de imagen del ojo. Un problema aquí, sin embargo, es la asfericidad individualmente muy diferente de cada ojo. Por lo tanto, para una selección ideal de la LIO, la asfericidad individual debe determinarse preoperatoriamente mediante un examen topográfico. Debido a este mayor esfuerzo y a la mayor complejidad de la producción, surgen costes adicionales que no suelen estar cubiertos por los fondos del seguro de enfermedad.
LIOs multifocales: El restablecimiento de la acomodación con adaptación del poder de refracción a la distancia del objeto a observar es el objetivo de muchos años de investigación. Aunque en el mercado se ofrecen objetivos de este tipo, hasta la fecha no existe ningún sistema que implemente de forma realmente satisfactoria estos requisitos [5,6]. Sobre todo, problemas biológicos como la fibrosis de la cápsula del cristalino con encogimiento del saco capsular y la proliferación y migración de las células epiteliales del cristalino ecuatorial plantean aquí un problema sin resolver. A corto plazo, esto provoca una pérdida de elasticidad y, a largo plazo, una pérdida de transparencia del complejo lente-saco capsular.
Las lentes multifocales (MIOL) enfocan los objetos a dos (MIOL bifocales) o tres (MIOL trifocales) distancias diferentes. Con el tiempo, el paciente aprende a concentrarse en la imagen más nítida. Básicamente, se proyectan varias imágenes simultáneamente en distintos focos, lo que provoca los llamados fenómenos fóticos (resplandor y halo) y, fundamentalmente, una pérdida de contraste, sobre todo por la noche. En la mayoría de los casos, la neuroadaptación se establece con el tiempo, provocando una cierta habituación en el paciente. Esto puede llevar varios meses. Sin embargo, en algunos pacientes este ajuste no se produce. En principio, estas lentes intraoculares proporcionan una buena visión de lejos y de cerca, pero el rango intermedio no tiene suficiente apoyo para la mayoría de los pacientes, lo que es más pronunciado con las lentes bifocales que con las trifocales. Un problema de estas LIO es el astigmatismo corneal, si existe. Ya de 0,5 a 1,0 dioptrías de astigmatismo, la calidad de la imagen se ve claramente limitada, por lo que debe minimizarse. Esto puede lograrse, por un lado, mediante una toricidad adicional (óptica astigmática para compensar el astigmatismo corneal) de la LIO multifocal o también mediante un tratamiento con láser de la córnea.
Lentes intraoculares de profundidad de campo ampliada (EDOF): Estas lentes crean una ampliación del punto focal, lo que se traduce en una mayor profundidad de campo. El modelo actual de este tipo de objetivo también corrige la aberración cromática, compensando la pérdida de contraste y consiguiendo así una imagen nítida desde el rango de distancia hasta un rango medio de unos 80 a 60 cm (distancia típica del ordenador). Además, este principio consigue una amplia reducción de los fenómenos fóticos. En la práctica, estas lentes permiten prescindir en gran medida de las gafas, aunque esto no siempre puede garantizarse en la zona de lectura.
Lentes intraoculares tóricas: Las LIO tóricas permiten corregir el astigmatismo corneal mediante la óptica tórica de la LIO [7]. Este debe estar alineado exactamente con el eje del astigmatismo en la córnea. Incluso una ligera desviación de sólo un grado conlleva una pérdida de eficacia del 3,33%. Esto requiere una medición y un marcado correspondientemente precisos del eje corneal, así como un ajuste exacto de la lente en el saco capsular, lo que no siempre es poco problemático con un sistema biológico. Además, aún pueden producirse rotaciones espontáneas del cristalino en el postoperatorio, lo que en unos pocos casos hace necesaria una posrotación con un procedimiento quirúrgico menor. En presencia de astigmatismo, estas LIO tienen un potencial impresionante para mejorar la agudeza visual no corregida y son, por tanto, una opción extremadamente útil, aunque cara, en la cirugía del cristalino.
Profilaxis de la catarata
Aunque en la actualidad se dispone de diversas sustancias farmacológicas y suplementos dietéticos para la profilaxis de la catarata, ninguna de estas opciones ha demostrado una eficacia probada en los estudios. Sin embargo, un trabajo publicado recientemente en China ha podido demostrar en experimentos con animales y en laboratorio que el lanosterol puede prevenir e incluso invertir las agregaciones de proteínas en el cristalino [8]. Son una causa importante de la disminución de la transparencia del cristalino envejecido. Sin embargo, aún están pendientes los resultados sobre su aplicación en el ojo humano. En principio, sin embargo, esto podría dar lugar a un enfoque extremadamente interesante, por lo que sin duda hay que estar atento a los avances en este ámbito.
Cuidados perioperatorios
Hoy en día, la cirugía de cataratas es casi exclusivamente un procedimiento ambulatorio que puede realizarse con anestesia local (normalmente anestesia tópica con colirios). No obstante, es un procedimiento quirúrgico serio y una situación perioperatoria estresante para el paciente. En consecuencia, el examen preoperatorio y la documentación a la atención del oftalmólogo y del anestesista supervisor son absolutamente necesarios. De este modo, es posible reaccionar adecuadamente a las reacciones sistémicas intraoperatorias que se producen raramente, pero sin embargo de forma repetida. Además, las condiciones que dificultan la cirugía pueden identificarse antes de la operación y tenerse en cuenta en la planificación quirúrgica. Esto incluye, por ejemplo, la terapia con bloqueantes de los receptores alfa-1, que provocan el llamado síndrome del iris flácido, caracterizado por una pupila estrecha y un iris marcadamente móvil. Dado que la cirugía de cataratas se realiza principalmente en tejidos no perfundidos (córnea, cámara anterior, cristalino), no suele ser necesario suspender la anticoagulación durante la cirugía normal de cataratas.
En el postoperatorio, sólo se requiere un apósito en condiciones normales hasta el primer día postoperatorio. A continuación se aplica una terapia local antiinflamatoria con esteroides tópicos o antiinflamatorios no esteroideos, que suele utilizarse durante dos a cuatro semanas. Debido a la reacción tisular postoperatoria en el curso de la formación de la cicatriz, puede producirse un cambio relevante en la posición del cristalino y la potencia refractiva de la córnea en las primeras cuatro a seis semanas, por lo que la corrección postoperatoria definitiva de las gafas no suele realizarse hasta cuatro o seis semanas después de la intervención. En casi todos los casos, la corrección preoperatoria de las gafas ya no puede utilizarse de forma sensata tras la intervención de cataratas. En la fase postoperatoria inmediata, esto conlleva repetidamente problemas a la hora de conducir un vehículo a motor, ya que está ligado a una agudeza visual mínima. En caso necesario, puede ser útil el ajuste temporal de una corrección en los primeros días del postoperatorio, que luego habrá que volver a determinar y modificar en el curso posterior.
Por lo demás, los pacientes sólo sufren ligeras restricciones postoperatorias. Durante la primera semana, existe un riesgo, aunque pequeño, de endoftalmitis séptica. Por lo tanto, deben evitarse las visitas a la piscina y a la sauna durante aproximadamente una semana, hasta que las zonas de la herida se hayan epitelizado definitivamente. En cambio, el lavado corporal normal o las duchas sí están permitidos. Además, no debe ejercerse ninguna presión especial sobre el ojo durante aproximadamente un mes para no poner en peligro las incisiones autosellantes. Durante este tiempo, ciertos deportes, por ejemplo los de contacto, no están permitidos.
Dado que la catarata es un signo normal del envejecimiento, la cirugía de cataratas es la intervención quirúrgica que se realiza con más frecuencia. Gracias a las avanzadas posibilidades técnicas y a los innovadores sistemas de lentes, el resultado es muy gratificante para el paciente y para el oftalmólogo que lo atiende, si no hay otras patologías presentes [9]. El desarrollo en el futuro irá en la dirección de una mayor normalización y, por tanto, también de la automatización. Esto simplifica la cirugía rutinaria de cataratas, especialmente para el cirujano. Queda por ver hasta qué punto estas innovaciones mejorarán el resultado postoperatorio para el paciente, al menos con los avances actuales. Aquí también debe prestarse especial atención al mantenimiento de las habilidades del cirujano para resolver situaciones complicadas y más complejas.
Literatura:
- Zuberbühler B, et al: “Cirugía de cataratas”. 2008 Springer Heidelberg.
- Abell RG, et al: Cirugía de cataratas asistida por láser de femtosegundo frente a cirugía de cataratas con facoemulsificación estándar: resultados y seguridad en más de 4000 casos en un único centro. J Cataract Refract Surg. 2015 Jan; 41(1): 47-52.
- Menapace RM, et al: Láseres de femtosegundo en la cirugía de cataratas: una revisión crítica. Oftalmolog. 2014; 111(7): 624-37.
- Pieh S: Lentes intraoculares asféricas. Cirugía de cataratas, 2ª edición , capítulo 7.4 ed. Gerd U. Auffarth, Editorial: Uni-Med, Bremen – Londres – Boston.
- Menapace R, et al: Lentes intraoculares acomodativas: una revisión crítica de los conceptos actuales y futuros. Graefes Arch Clin Exp Ophthalmol. 2007 Abr; 245(4): 473-89. epub 2006 Ago 30. revisión.
- Koeppl C, et al: Desplazamiento inducido por pilocarpina de una lente intraocular acomodativa: AT-45 Crystalens. J Cataract Refract Surg. 2005 Jul; 31(7): 1290-7.
- Hayashi K, et al: Efecto del astigmatismo sobre la agudeza visual en ojos con una lente intraocular multifocal difractiva. J Cataract Refract Surg. 2010 ago; 36(8): 1323-9.
- Ling Zhao, et al: El lanosterol invierte la agregación de proteínas en las cataratas. Nature 2015; 523: 607-611.
- Menapace R: Cirugía bilateral de cataratas en un solo acto. Suplemento especial Ophtha 06/2015; 7-8.
PRÁCTICA GP 2016; 11(10): 40-46