Si los adolescentes sólo son capaces de afrontar niveles bajos de estrés y tienen dificultades para concentrarse, está indicada una evaluación de medicina del sueño. Por último, pero no por ello menos importante, una buena psicoeducación es importante en el tratamiento de diversos trastornos del sueño.
Un sueño adecuado y de buena calidad es esencial para un desarrollo sano y la capacidad de aprendizaje. Sin embargo, los trastornos del sueño afectan ya a cerca del 25% de los niños y adolescentes. Los síntomas más comunes son fatiga, agotamiento diurno, dificultad para concentrarse, irritabilidad y baja capacidad de recuperación. No es infrecuente que puedan ser secundarios o comórbidos a trastornos del desarrollo, por lo que presentan un reto de diagnóstico diferencial. Además de las consecuencias de estos trastornos para los propios niños, los trastornos del sueño en la infancia y la adolescencia también desencadenan un estrés subjetivo y fisiológicamente medible en los padres [1]. Los médicos de familia o los pediatras suelen ser las primeras personas que se enfrentan a este problema. Por ello, en este artículo queremos dar una visión general de los trastornos del sueño más comunes en estos grupos de edad y presentar pasos iniciales sensatos de diagnóstico y opciones de tratamiento.
Insomnio
Síntomas: Las dolencias relacionadas con el insomnio se manifiestan en forma de dificultades para conciliar el sueño o dormir toda la noche o despertarse temprano, y en los bebés pueden manifestarse como trastornos del llanto. Según las directrices actuales, estos síntomas en >3 días a la semana durante >3 meses son una forma crónica [2]. Además del estrés nocturno, los afectados también están cansados y desconcentrados durante el día, lo que a menudo se diagnostica erróneamente como un supuesto trastorno por déficit de atención con hiperactividad (TDAH) [3]. De hecho, los niños con TDAH también muestran latencias de sueño prolongadas y una arquitectura del sueño alterada en comparación con los controles sanos [4].
Los trastornos del sueño también pueden estar causados por una mala higiene del sueño. Una revisión de 36 estudios mostró una correlación entre el uso general de los medios de comunicación (televisión, ordenador, juegos electrónicos, Internet, teléfonos inteligentes) y el retraso de la hora de acostarse y la reducción del tiempo total de sueño [5]. Una encuesta realizada a 390 jóvenes de entre 12 y 20 años confirmó la relación entre la posesión de teléfonos inteligentes y el hecho de acostarse más tarde. El uso de medios electrónicos en la cama antes de dormirse se correlacionó negativamente con la duración del sueño y positivamente con los síntomas de depresión y las dificultades para dormir [6].
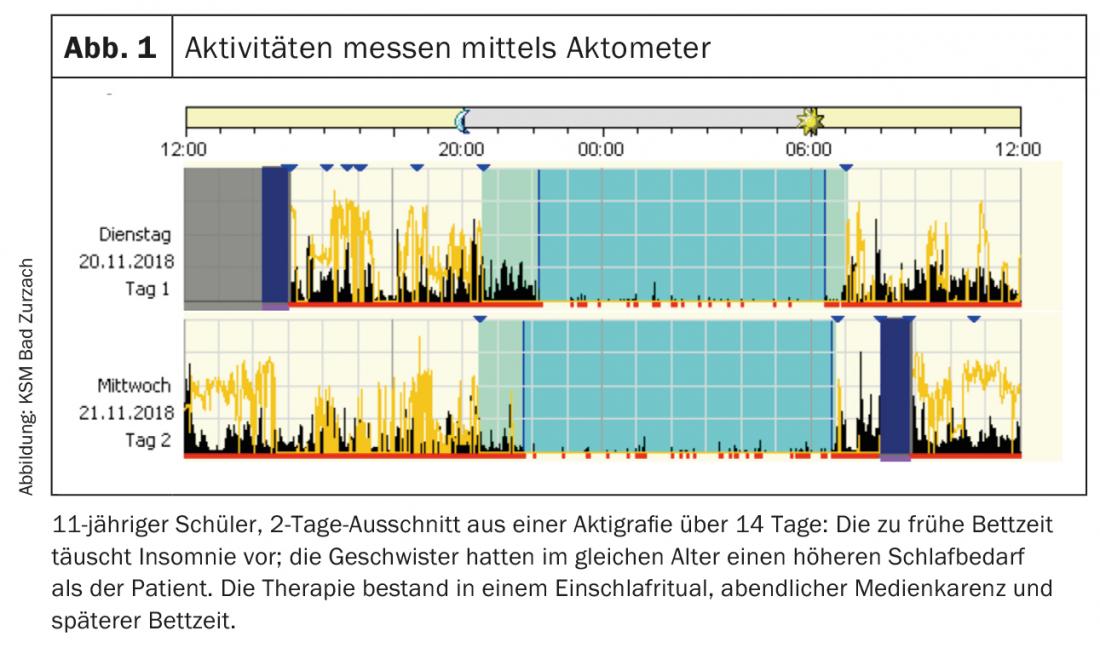
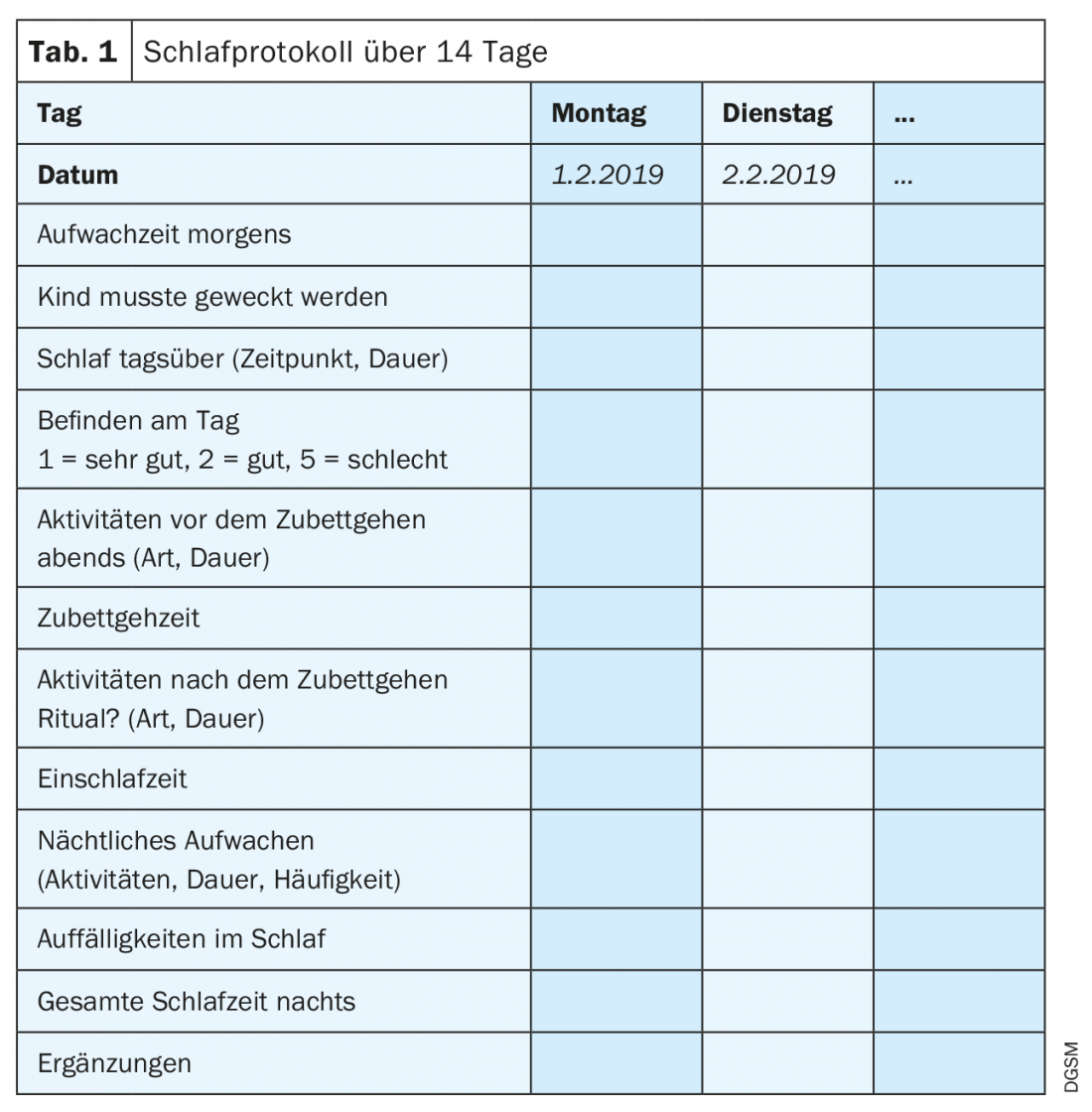
Diagnóstico: Para el diagnóstico pueden utilizarse cuestionarios como el Autoinforme del Sueño (versión alemana: SSR-DE 7-12). También es útil documentar detalladamente el comportamiento del sueño en un registro del sueño que se lleva durante 14 días (niño, apoyo de los padres) (tab. 1). Al mismo tiempo, un medidor de movimiento (actómetro) puede registrar la actividad y la exposición a la luz durante 24 horas (Fig. 1). El registro preciso del comportamiento del sueño y la vigilia proporciona puntos de partida para las opciones terapéuticas.
En ocasiones, los padres sobrestiman la necesidad de sueño del niño y establecen así hábitos de sueño erróneos. El diagnóstico diferencial debe incluir los trastornos de ansiedad o los trastornos afectivos [7].
Tratamiento: Desde el punto de vista terapéutico, existen diversas medidas de terapia cognitivo-conductual para el insomnio (TCC-I) [8]. Éstas incluyen el control de estímulos (levantarse y realizar una actividad tranquila y agradable en cuanto uno se siente incómodo en la cama), horarios de acostarse y rutinas diarias limitados y regulares, procedimientos de relajación y técnicas cognitivas (procedimientos de mentalización). Además, se enseñan medidas de higiene del sueño (recuadro), que también sirven de orientación para mantener el ritmo a lo largo del día [10].

Parasomnia
Síntomas: El término parasomnia se deriva del hecho de que estos síntomas se producen junto con el sueño y no afectan necesariamente a la calidad y el descanso del sueño. Las parasomnias se distinguen entre las que se producen durante el sueño REM y las que surgen del sueño NREM. Estas últimas incluyen el sonambulismo, hablar dormido, el Pavor nocturno y las pesadillas. Las parasomnias NREM son trastornos de la excitación que tienen una prevalencia de hasta el 40% en niños antes de la edad preescolar. A menudo los trastornos remiten al final de la adolescencia [11]. Debido a su presunto mecanismo, se producen con mayor frecuencia en la primera mitad de la noche, que consiste proporcionalmente en más sueño NREM. Otra parasomnia que afecta predominantemente a los niños es la enuresis (mojar la cama). Aunque esto sigue ocurriendo en el 43% de los niños a la edad de tres años, la incidencia se reduce al 20% en los niños de cuatro años y al 1-2% en los adolescentes.
Diagnóstico: El diagnóstico suele basarse en la historia de otras personas o en grabaciones de vídeo de los episodios. El diagnóstico diferencial debe incluir la epilepsia nocturna del lóbulo frontal. Existen características específicas en la polisomnografía (PSG) que son cruciales para el diagnóstico.
Tratamiento: La psicoeducación y el alivio de los padres y los niños son fundamentales para el tratamiento. En la mayoría de los casos, no es necesario utilizar medicación. Es importante asegurar el entorno para proteger al niño de posibles lesiones. Además, deben evitarse en la medida de lo posible los factores agravantes como la privación de sueño y el estrés, y deben tratarse las causas de las reacciones de vigilia nocturna (arousal). El clonazepam puede utilizarse fuera de indicación durante un tiempo limitado en casos de angustia muy elevada, riesgo de lesiones u ocasiones especiales [12].
Para la enuresis, el condicionamiento operante mediante el refuerzo positivo y la calma ayuda más que el castigo [13]. En el caso de los niños que se orinan en la cama, se debe preguntar por los síntomas de un trastorno respiratorio relacionado con el sueño (ronquidos, pausas en la respiración, sueño agitado) [14].
Trastornos del ritmo circadiano
Síntomas: Aunque los síntomas parasomníacos suelen desaparecer en los niños en edad escolar y en los adolescentes, los conflictos con el reloj interno se hacen más frecuentes en la adolescencia. Además de los cambios cronobiológicos (la presión del sueño se acumula más lentamente en los adolescentes mayores que en los niños pequeños, procesos de maduración en el sistema circadiano) [15], también influyen los cambios en el entorno psicosocial de los adolescentes (creciente independencia, oportunidades y obligaciones, consumo de medios de comunicación). Un ritmo irregular de sueño-vigilia o un síndrome de fase de sueño retrasada o avanzada pueden perjudicar enormemente el bienestar diurno. Los pacientes suelen quejarse de problemas para conciliar el sueño o de cansancio matutino, a menudo acompañado de retraso escolar. La prevalencia entre los adolescentes es alta, del 7 al 16%.
Diagnóstico: Además de un historial médico detallado, se recomienda el uso de un protocolo de sueño durante al menos 14 días (Tab. 1 ). Además, pueden utilizarse cuestionarios para registrar el cronotipo (descargar en www.dgsm.de) [16]. Además, se puede registrar la producción de melatonina en la saliva para obtener una imagen del ritmo individual de sueño-vigilia [17].
Tratamiento: Se recomienda un tratamiento combinado de elementos de terapia cognitivo-conductual para el insomnio (TCC-I) y un cambio de ritmo. El cambio de ritmo tiene lugar estableciendo horarios regulares para acostarse, exposición a la luz por la mañana (luz diurna o lámpara de luz médica), ejercicio durante el día y aporte cronometrado de melatonina si es necesario (terapia fuera de indicación) [18].
Más trastornos del sueño
En este número, el Prof. Johannes Mathis nos informa sobre la narcolepsia, cuyo síntoma principal es la somnolencia diurna crónica que dura más de tres meses. La evaluación tiene lugar en un laboratorio del sueño con PSG y una prueba de latencia del sueño durante el día.
La apnea obstructiva del sueño (ronquidos, pausas en la respiración, sudoración, sueño agitado) se da en el 1-2% de los niños. Los síntomas incluyen somnolencia diurna, disminución del rendimiento escolar y problemas de comportamiento [19]. Se recomienda la poligrafía como método de cribado (medición de 8 canales en casa); la oximetría es inexacta, especialmente en niños. Se recomienda una videopolisomnografía del sueño (examen en el laboratorio del sueño) para una aclaración definitiva.
Los trastornos del movimiento se manifiestan en la infancia por la mioclonía, en la edad preescolar por el balanceo rítmico de la cabeza, el balanceo o el rechinar de dientes (bruxismo). Mientras no se produzcan lesiones, los síntomas son inofensivos y suelen terminar espontáneamente a los cuatro años. El bruxismo puede estar relacionado con el estrés o la ansiedad, así como con el crecimiento de los dientes (dientes de leche y segundos dientes).
Mensajes para llevarse a casa
- En caso de dificultades de concentración y baja capacidad de recuperación, debe considerarse una aclaración médica del sueño, además de los trastornos del desarrollo.
- Al tratar el insomnio, es importante tener en cuenta las necesidades individuales de sueño del niño. Además de los horarios regulares y los rituales para irse a la cama, también debe prestarse atención al consumo de medios de comunicación.
- Las parasomnias NREM, como el sonambulismo y el llanto durante el sueño, son frecuentes en los niños y tienen buen pronóstico. Es importante educar y asegurar el medio ambiente. Si se producen lesiones, se recomienda un examen en el laboratorio del sueño.
- Si los adolescentes refieren dificultades para conciliar el sueño y cansancio matutino, también debe considerarse la posibilidad de un ritmo sueño-vigilia retrasado.
- En caso de enuresis y ronquidos, debe descartarse la apnea obstructiva del sueño en el laboratorio del sueño.
Literatura:
- Brandhorst I, et al.: La respuesta del cortisol al despertar en madres de niños pequeños con problemas de sueño. Efectos de un programa de tratamiento basado en Internet (Mini-KiSS Online). Somnología 2017; 21(1): 53-66.
- AASM: Clasificación internacional de los trastornos del sueño. Tercera edición (ICSD-3). 2014.
- Kneifel G: Trastornos del sueño. Frecuente – y claramente subestimada. Dtsch Arztebl Internacional 2016; 15: 124-127.
- Virring A, et al: La alteración del sueño en el trastorno por déficit de atención con hiperactividad (TDAH) no es una cuestión de comorbilidad psiquiátrica o de presentación del TDAH. J Sleep Res 2016; 25(3): 333-340.
- Cain N, Gradisar M: Uso de medios electrónicos y sueño en niños y adolescentes en edad escolar. Una revisión. Sleep Med 2010; 11(8): 735-742.
- Lemola S, et al: Uso nocturno de los medios electrónicos por parte de los adolescentes, alteraciones del sueño y síntomas depresivos en la era del smartphone. J Youth Adolesc 2015; 44(2): 405-418.
- Brown WJ, et al: Una revisión de las alteraciones del sueño en niños y adolescentes con ansiedad. J Sleep Res 2018; 27(3): e12635.
- Åslund L, et al.: Intervenciones cognitivas y conductuales para mejorar el sueño en niños y adolescentes en edad escolar. Una revisión sistemática y un metaanálisis. J Clin Sleep Med 2018; 14(11): 1937-1947.
- Halal CSE, Nunes ML: Educación en higiene del sueño infantil: ¿qué enfoques son eficaces? Una revisión sistemática. J Pediatr (Río J) 2014; 90(5): 449-456.
- Kerzel S, et al.: Construyendo puentes – La medicina del sueño infantil conecta. Aktuelle Kinderschlafmedizin 2017. Dresde: kleanthes Verlag für Medizin und Prävention, 2017.
- Jenni O, Benz C: Trastornos del sueño. Pediatría up2date 2007; 2: 309-333.
- Kotagal S: Tratamiento de las disomnias y parasomnias en la infancia. Curr Treat Options Neurol 2012; 14(6): 630-649.
- Sinha R, Raut S: Tratamiento de la enuresis nocturna. Mitos y hechos. World J Nephrol 2016; 5(4): 328-338.
- Zaffanello M, et al: Trastornos respiratorios obstructivos del sueño, enuresis y trastornos combinados en niños: ¿asociación casual o relacionada? Swiss medical weekly 2017; 147: w14400.
- Carskadon MA, et al: Adolescent Sleep Patterns, Circadian Timing, and Sleepiness at a Transition to Early School Days. Sueño 1998; 21(8): 871-881.
- Werner H, et al: Evaluación del cronotipo en niños de cuatro a once años: fiabilidad y validez del cuestionario de cronotipo infantil (CCTQ). Cronobiol Int 2009; 26(5): 992-1014.
- Pandi-Perumal SR, et al: Inicio de la melatonina con luz tenue (DLMO): una herramienta para el análisis de la fase circadiana en el sueño humano y los trastornos cronobiológicos. Prog Neuropsicofarmacol Biol Psiquiatría 2007; 31(1): 1-11.
- Kirchhoff F, et al.: Uso de la melatonina en niños con trastornos del sueño: Declaración del Grupo de Trabajo de Pediatría de la Sociedad Alemana de Investigación del Sueño y Medicina del Sueño (DGSM). En: Erler T, Paditz E, eds: Zeit Alter Schlaf: Aktuelle Kinderschlafmedizin 2018. Dresde: kleanthes Verlag für Medizin und Prävention, 2018: 68-82.
- Hunter SJ, et al: Efecto de la gravedad de los trastornos respiratorios del sueño sobre las medidas de rendimiento cognitivo en una gran cohorte comunitaria de niños en edad escolar. Am J Respir Crit Care Med 2016; 194(6): 739-747.
PRÁCTICA GP 2019; 14(3): 8-10











